
先天性肺部疾病(CLA)是涉及支气管和肺、肺血管或二者均受累的一组畸形。随着胎儿超声及磁共振技术及出生后多排CT技术的进展,CLA在产前和出生后的检出在不断地增多,进一步影响着家庭的咨询和医师的处理策略。现重点讨论先天性肺发育异常和先天性大叶性肺气肿。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
先天性肺部疾病(congenital lung anomalies,CLA)又称先天性肺发育畸形(congenital lung malformations,CLMs)、先天性肺缺陷(congenital lung lesions,CLLs),是指肺发育过程中涉及的支气管树、肺实质、肺动脉供应和肺静脉引流异常的一组先天性缺陷性疾病[1]。目前尚无统一的分类方法,常见的CLA可分为以下3类[2]:(1)支气管肺或肺萌芽的异常,包括先天性肺发育异常[肺未发生(lung agenesis)、肺未发育(lung aplasia)和肺发育不良(lung hypoplasia)],先天性肺呼吸道畸形(congenital pulmonary airway malformations,CPAMs)[以前称先天性囊样腺瘤畸形(congenital cystic adenomatoid malformations,CCAMs)],先天性大叶性肺气肿(congenital lobar emphysema),支气管闭锁(bronchial atresia,BA)和支气管源囊肿(bronchogenic cysts);(2)肺血管异常,包括主肺动脉缺如,左肺动脉起源异常或肺动脉吊带,肺静脉引流异常和肺动静脉畸形;(3)肺和血管合并异常,包括支气管肺隔离症(bronchopulmonary sequestration,BPS)或肺隔离症(pulmonary sequestration,PS ),短弯刀综合征(scimitar syndrome)。一些情况下支气管肺异常可伴随肺血管异常,如肺未发生、肺发育不良及CPAMs。现重点讨论先天性肺发育异常和先天性大叶性肺气肿,其他疾病见相关章节。
先天性肺发育异常是支气管肺在胎儿期发育过程的中断造成的,分为3种情况:(1)肺未发生,如支气管、肺组织完全缺如;(2)肺未发育,如支气管已发生,但发育差,呈盲端,无肺组织或肺血管;(3)肺发育不良,如支气管及肺实质已形成,但发育不良,呼吸道、肺泡和肺血管在数量和体积上均减少。
肺未发生和肺未发育的原因目前不清楚,可以累及单侧或双侧,以单侧为常见,左侧较右侧多见。双侧受累出生后无法存活,单侧受累患儿可无症状或有轻到中度呼吸困难,也可有反复肺部感染,也可无症状至成年。约50%同时伴其他系统畸形,如心血管(动脉导管未闭等)、胃肠道(气管食管瘘、肛门闭锁)、泌尿系统或骨骼畸形。产前超声检查很难发现肺未发生和肺未发育,纵隔移位可能提示诊断。出生以后肺未发生和肺未发育的胸片改变一致,均为患侧肺野密度均匀增高,心脏、纵隔向患侧移位,健侧肺透亮度增加,体积增大和肺纹理增粗,横膈低平,可有纵隔疝(图1A)。肺CT检查可以帮助确定患侧有无肺实质、支气管和肺动脉的存在(图1B)。据此可以鉴别肺未发生(无支气管)还是肺未发育(有部分支气管)。有资料显示肺未发生和未发育的病死率约为50%,其预后主要取决于是否合并其他异常,特别是心脏异常,另外发生于右侧的预后较左侧差[3]。


注:A:胸片示右肺实变,纵隔明显右移;B:胸部CT平扫及心脏CT增强示右肺、右肺动静脉未见显示,心脏右移伴逆时针方向转位,右肺动静脉缺如 A:Plain radiographs show consolidation of right lung with ipsilateral mediastinal shift;B:CT scan and cardiac CT angiography images reveals complete absence of right pulmonary vasculature,and the heart moves to the right with coun-ter clock transposition
肺发育不良分为原发性和继发性,原发性原因不清楚,较少见,继发性主要是由于肺发育过程受到空间的限制引起,可以是胸腔内限制也可以是胸腔外限制。胸腔内限制最常见的原因为先天性膈疝,以左侧多见,占75%~90%,右侧占10%,双侧占5%。由于左侧有充满液体的胃的存在,产前超声和磁共振成像(MRI)容易发现,其他原因如CPAMs、BPS、心脏或纵隔包块和淋巴畸形也可以限制肺的发育。胸腔外限制见于由于先天性泌尿系统畸形或延迟破膜造成的羊水过少,或胸廓畸形限制。肺发育不良的临床表现差别很大,可以无症状也可以表现为轻到中度的呼吸困难,肺部感染时病情加重。单侧肺发育不良胸片示患侧肺容量小于对侧,肺血管纹理也减少,心脏、纵隔向患侧移位。CT可见两侧均有肺组织和支气管,患侧肺容量小,肺纹理纤细(图2)。增强CT扫描可见患侧肺动脉发育细小。单纯的肺发育不良无需特殊处理,合并其他异常是否需要手术取决于其他畸形。值得注意的是临床上常见的早产儿慢性肺病,如支气管肺发育不良(bronchopulmonary dysplasia,BPD)虽然也称为发育不良,但是BPD属后天性,其病因、临床表现、影像学改变和治疗与先天性肺发育不良完全不同。
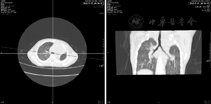

右肺发育不良合并明显肺静脉异常引流入下腔静脉,称为先天性肺叶静脉综合征(congenital pulmonary venolobar syndrome),又称为肺发育不良综合征(hypogenetic lung syndrome)或弯刀综合征。该综合征由右肺静脉部分或全部异位引流入下腔静脉,右肺发育不良和右位心组成,其他的异常有右肺动脉发育不良或其他畸形,及膈下动脉异常供应右下肺。产前超声检查可发现心脏右移而腹腔脏器位置正常,羊水过多,右肺动脉轻度变窄。出生以后的表现取决于右肺发育不良和右肺静脉异常引流至下腔静脉的分流程度,可以无症状,也可出现疲乏,活动后呼吸困难和反复的肺部感染,大的左向右分流能引起心力衰竭、右心负荷增加和肺动脉高压。胸片显示沿右心旁到心膈角有一稍弯曲的阴影,此阴影代表右肺的大部分或全部肺静脉,形成右共同肺静脉,经右侧肺门前方或后方,从心包右侧下降,在右心房与下腔静脉交界处,呈弯刀状向左侧行进,引流入下腔静脉。CT增强扫描和造影可清楚地显示右肺静脉异位引流至下腔静脉和右肺动脉发育细小。该病是否治疗取决于临床表现、左向右分流量及肺血管阻力。分流量小且无症状的患儿不需要手术,如果出现明显的呼吸和循环系统症状,左向右分流量大则需要及时手术,否则会造成肺动脉高压和心力衰竭[4]。
先天性大叶性肺气肿,现在又称婴儿肺叶过度充气(infantile lobar hyperinflation),是以肺叶进行性过度膨胀、对周围形成压迫为特征的先天性疾病,以左上叶最为多见,其次为右中叶、右上叶,通常单个肺叶受累,罕见多个肺叶或双侧受累。本病原因尚不清楚,部分是由于支气管壁软骨发育不良或缺乏,或支气管受到外源性压迫(肺动脉扩大、支气管源性囊肿、纵隔包块等),造成支气管在呼吸时形成单向阀门作用,吸气时进入气体不能完全被呼出,气体不断滞留所致。虽然肺泡扩张但肺泡壁结构正常,所以称为肺叶气肿不准确[2]。12%~14%的患儿合并心血管畸形。产前超声或MRI检查可较准确地诊断本病。出生后的临床表现取决于肺叶的膨胀程度和对纵隔或邻近肺组织的压迫程度,大多数在新生儿期即出现呼吸困难。胸片表现为受累肺叶过度膨胀,体积增大,透亮度增加,可见稀少纤细肺纹理。同时相邻的肺叶受压致体积缩小和密度增高,为压迫性肺不张。纵隔向健侧推移,可有纵隔疝形成。CT检查可更清晰地发现以上异常(图3)。影像学上容易与气胸和肺囊肿相混淆,但先天性大叶性肺气肿有正常的肺纹理。在年龄大的婴儿通常需要进行支气管镜检查,以除外支气管腔内阻塞,如黏液栓、肉芽和异物[5]。
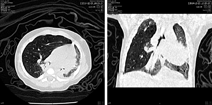

该病的治疗是手术切除受累肺叶,手术的时机取决于病变的大小及呼吸困难的程度。轻度的呼吸困难可以保守治疗,必要时使用低容量低压力机械通气。严重的呼吸困难则需要急诊手术,手术时要特别注意避免对受累肺叶过度通气,以免加重对呼吸和心血管的压迫[6]。成功切除受累肺叶以后,患儿预后良好。



























