
1例主诉为"间断腹泻、呕吐6 d,发热伴呼吸急促半天"的患儿就诊于武汉儿童医院重症医学科,诊断为儿童危重型新型冠状病毒肺炎(NCP)。以"新型冠状病毒肺炎""儿童""危重型"为关键词检索截至2020年2月8日中国知网、维普网、万方等相关数据库,未见报道。本例为中国首例危重型NCP患儿,以消化道症状起病,早期呼吸道症状不明显,快速进展为急性呼吸窘迫综合征、脓毒症休克并伴有急性肾衰竭。患儿早期连续2次咽拭子2019新型冠状病毒(2019-nCoV)核酸检测阴性。对于重症疑似病例,建议采集下呼吸道样本或重复采集上呼吸道样本进行检测。体外连续血液净化技术可尽早应用到危重型NCP患儿的救治中。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
患儿 男,1岁1月龄,因"间断腹泻、呕吐6 d,发热伴呼吸急促半天"于2020年1月27日入武汉儿童医院重症医学科隔离病房。患儿入院前6 d出现腹泻、呕吐3次,无咳嗽、咳痰,家长自觉患儿发热,于当地诊所就诊,体温37.3 ℃,经口服蒙脱石、益生菌治疗3 d后患儿腹泻好转,未再发热,但患儿精神反应欠佳,表现为嗜睡,食欲欠佳。入院前3 d家长再次当地诊所就诊,未予特殊处理。当日来本院门诊,予以补液等对症处理。入院前1 d患儿呕吐2次,精神反应欠佳,尿量少,再次就诊于我院,血常规示白细胞7.52×109/L,中性粒细胞0.522,淋巴细胞0.235,红细胞3.99×1012/L,血红蛋白108 g/L,血小板183×109/L。急诊科留观室予以抗感染、补液及支持治疗。1月27日凌晨患儿出现发热,体温最高37.9 ℃,伴呼吸急促、费力,少尿,遂收入重症医学科隔离病房。患儿生长发育正常,既往身体健康,无基础疾病,按计划免疫接种。患儿无2019新型冠状病毒(2019 novel coronavirus, 2019-nCoV)感染者家庭接触史,其兄1月19日离开武汉,与外祖父母共同居住,无发热及呼吸道、消化道感染症状;患儿父母尚无发热、无呼吸道症状以及其他系统症状,未行2019-nCoV核酸检测。
入重症医学科后体格检查:体温36.5 ℃,心率146次/min,呼吸46次/min,血压120/80 mmHg(1 mmHg=0.133 kPa)。经皮血氧饱和度约0.80。患儿嗜睡,口唇发绀,皮肤弹性正常,全身皮肤未见皮疹,皮下无出血,全身浅表淋巴结未扪及肿大,巩膜无黄染,双侧瞳孔对光反射正常。颈软,呼吸急促,双侧呼吸运动对称,双肺可闻及少量湿啰音及痰鸣音。心律齐,心音有力,心脏各听诊区均未闻及杂音。全腹膨隆,肝脏肋下2 cm,脾脏肋下未触及。四肢未见异常,活动无受限,神经系统检查无异常。肢端冰凉,毛细血管充盈时间>3 s。
实验室检查(括号内为参考值范围):血气分析示:pH 7.22(7.40±0.05),动脉二氧化碳分压(PaCO2)33 mmHg(35~45 mmHg),动脉氧分压(PaO2)30 mmHg(80~100 mmHg),动脉血氧饱和度(arterial oxygen saturation,SaO2)0.472(0.950~0.980),剩余碱-13.2 mmol/L(-3.0~3.0 mmol/L),碳酸氢根13 mmol/L(22~27 mmol/L),乳酸0.6 mmol/L(0.5~1.6 mmol/L)(患儿末梢循环差,未能采集动脉血,故标本为静脉血)。凝血功能检测示国际标准比率1.20(0.88~1.16),凝血酶原时间14.3 s(10.2~13.4 s),D二聚体正常。电解质示钾5.5 mmol/L(3.5~5.1 mmol/L),钠129.2 mmol/L(137.0~145.0 mmol/L),氯94.7 mmol/L(98.0~107.0 mmol/L),钙1.9 mmol/L(2.1~2.5 mmol/L)。肝功能未见明显异常。肾功能示尿素氮15.9 mmol/L(3.2~7.1 mmol/L),肌酐224 μmol/L(58~110 μmol/L),尿酸701 μmol/L(208~506 μmol/L)。血清淀粉样蛋白A>200 mg/L(0~10 mg/L)。N末端前体脑利钠肽>9 000 ng/L(0~300 ng/L)。肌酸激酶同工酶62 U/L(0~25 U/L)。咽拭子(直接免疫荧光法)检测腺病毒、流感病毒、副流感病毒、呼吸道合胞病毒均为阴性;血清检测嗜肺军团菌、肺炎支原体、肺炎衣原体、腺病毒、呼吸道合胞病毒、甲型流感病毒、乙型流感病毒、副流感病毒(1~3型)IgM抗体均为阴性。入院第2天和入院第7天患儿咽后壁处采集咽拭子2019-nCoV核酸检测均阴性,入院第8天咽试子2019-nCoV核酸检测阳性。患儿入院后感染指标、细胞免疫、体液免疫及细胞因子水平变化见表1,表2。

危重型新型冠状病毒肺炎患儿感染指标及细胞免疫水平变化
危重型新型冠状病毒肺炎患儿感染指标及细胞免疫水平变化
| 入院时间 | 感染指标 | 细胞免疫 | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| WBC(×109/L) | NEU(×109/L) | LYM(×109/L) | MONO(×109/L) | CRP(mg/L) | PCT(μg/L) | CD3+T | CD8+T | CD4+T | CD16+CD56+ | CD19+B | CD4+/CD8+T | |
| 第1天 | 11.96 | 7.77 | 2.48 | 1.69 | 24.8 | 0.43 | 0.381 | 0.167 | 0.202 | 0.062 | 0.513 | 1.21 |
| 第3天 | 3.64 | 1.78 | 1.61 | 0.25 | 36.5 | 1.85 | 0.642 | 0.315 | 0.309 | 0.027 | 0.301 | 0.98 |
| 第5天 | 10.74 | 8.04 | 1.84 | 0.86 | 59.7 | 0.66 | 0.348 | 0.173 | 0.186 | 0.003 | 0.593 | 1.07 |
| 第9天 | 7.99 | 3.88 | 3.36 | 0.58 | 5.4 | 0.06 | 0.736 | 0.274 | 0.441 | 0.008 | 0.240 | 1.61 |
| 第11天 | 9.19 | 3.70 | 2.70 | 0.74 | 3.6 | 0.06 | 0.610 | 0.265 | 0.335 | 0.022 | 0.363 | 1.26 |
注:WBC为白细胞计数,参考值范围为5.50×109~12.20×109/L,NEU为中性粒细胞计数,参考值范围为1.08×109~3.90×109/L,LYM为淋巴细胞计数,参考值范围为1.15×109~6.00×109/L,MONO为单核细胞计数,参考值范围为0.26×109~2.40×109/L,CRP为C反应蛋白,参考值范围为0~3.0 mg/L,PCT为降钙素原,参考值范围为0~0.05 mg/L;CD3+T淋巴细胞百分比参考值范围为0.386~0.700,CD8+T淋巴细胞百分比参考值范围为0.132~0.385,CD4+T淋巴细胞百分比参考值范围为0.142~0.370,CD16+CD56+细胞百分比参考值范围为0.079~0.340,CD19+B淋巴细胞百分比参考值范围为0.109~0.280,CD4+/CD8+T淋巴细胞比参考值范围为0.96~2.05

危重型新型冠状病毒肺炎患儿体液免疫及细胞因子水平变化
危重型新型冠状病毒肺炎患儿体液免疫及细胞因子水平变化
| 入院时间 | 体液免疫(g/L) | 细胞因子(ng/L) | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| IgG | IgA | IgM | 补体C3 | 补体C4 | IL-2 | IL-4 | IL-6 | IL-10 | TNF-α | IFN-γ | |
| 第1天 | 4.43 | 0.66 | 1.18 | 0.66 | 0.10 | 1.03 | 4.02 | 120.31 | 33.38 | 4.47 | 1.92 |
| 第3天 | 10.20 | 0.48 | 0.48 | 0.36 | 0.04 | 0.99 | 2.93 | 90.85 | 6.10 | 1.31 | 3.23 |
| 第5天 | 12.80 | 0.93 | 0.75 | 0.47 | 0.09 | 1.42 | 1.64 | 65.86 | 3.95 | 1.23 | 2.42 |
| 第9天 | 10.30 | 0.99 | 1.20 | 0.53 | 0.09 | 1.37 | 2.74 | 12.81 | 3.08 | 2.12 | 3.01 |
| 第11天 | 10.40 | 0.99 | 1.34 | 0.56 | 0.09 | 1.16 | 1.28 | 4.64 | 2.48 | 0.97 | 1.29 |
注:IgG参考值范围为4.00~10.39 g/L,IgA参考值范围为0.28~1.08 g/L,IgM参考值范围为0.42~1.73 g/L,补体C3参考值范围为0.70~1.12 g/L,补体C4参考值范围为0.10~0.38 g/L;IL为白细胞介素;IL-2参考值范围为0~11.40 ng/L,IL-4参考值范围为0~12.90 ng/L,IL-6参考值范围为0~20.9 ng/L,IL-10参考值范围为0~5.9 ng/L,TNF-α为肿瘤坏死因子α,参考值范围为0~5.50 ng/L,IFN-γ为干扰素γ,参考值范围为0~17.30 ng/L
影像学检查:入院当日患儿胸部X线片示右上肺及右下肺大片模糊影(图1A),肺部CT示两肺纹理增强、右肺可见大片实变影为主,伴磨玻璃影(图2A)。B超示双肾积水,双肾稍饱满,实质回声稍增强,下腔静脉塌陷。
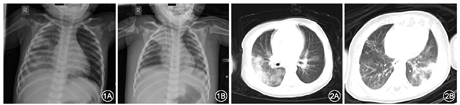

该患儿2019-nCoV核酸检测阳性,影像学符合肺炎表现,同时伴有休克、急性呼吸窘迫综合征、急性肾衰竭(《儿科急诊医学》诊断标准[1]),依据"新型冠状病毒感染的肺炎诊疗方案(试行第五版)"和"湖北省儿童新型冠状病毒(2019-nCoV)感染诊疗建议"[2,3],诊断为危重型NCP。
诊疗经过:入重症隔离病房后立即予以补充血容量、纠正酸中毒、多巴胺静脉持续注射以改善循环,并予气管插管(气管插管内可见淡血性分泌物)呼吸机辅助通气[模式为压力控制通气,呼吸频率40次/min,吸入氧浓度(fraction of inspiration O2,FiO2)0.95,呼气末正压10 cmH2O(1 cmH2O=0.098 kPa),吸气峰压33 cmH2O,吸呼比1.0∶1.5],干扰素α-1b雾化,丙种球蛋白(400 mg/kg×5 d)及甲泼尼龙静脉滴注(2 mg/kg×3 d),予抗感染(美罗培南、利奈唑胺、奥司他韦)及胃肠减压等对症支持治疗。1月27日凌晨5时复查动脉血气分析示pH 7.12,PaCO2 40.4 mmHg,PaO2 88 mmHg,SaO2 0.931,碳酸氢根12.5 mmol/L,剩余碱-15 mmol/L,乳酸0.2 mmol/L。患儿经皮氧饱和度维持在0.90左右(PaO2/FiO2=93 mmHg,氧合指数=19),予间断俯卧位通气治疗。1月27日9时患儿仍无尿,肢端冰凉,于11点行连续血液净化治疗。经治疗后,1月29日患儿氧合明显改善(PaO2/FiO2=212 mmHg,氧合指数=7.1),入院第6天复查床旁X线片示两肺通气改善,右下叶及左上叶肺炎部分吸收,右上叶肺不张(图1B)。入院第10天患儿病情明显好转,氧饱和度维持在0.95以上,尿量为1 080 ml,双侧呼吸运动对称,双肺可闻及少量湿啰音,行脑电图检查提示背景活动为弥漫性慢波,经撤机评估后,予成功撤离呼吸机。入院第11天复查肺部CT示右肺病灶明显改善,左肺病灶有所进展(图2B)。继续予抗感染等对症治疗,至2月8日,患儿无发热,偶有咳嗽,无腹泻、呕吐,鼻导管吸氧(1 L/min)下生命体征平稳。
2019年12月湖北省武汉市NCP暴发流行,截至2020年2月7日24时,全国2019-nCoV感染确诊病例高达31 774例,武汉确诊病例13 603例[4,5],武汉儿童医院为儿童NCP定点救治医院,已确诊NCP患儿43例,多为轻症患者。综合目前疫情通报情况,儿童NCP的发病率低于成人。以"新型冠状病毒肺炎""儿童""危重型"为关键词检索截至2020年2月8日中国知网、维普网、万方等相关数据库,本例为我国首例确诊的儿童NCP的危重病例。
聚集性发病是本次疫情的重要流行特征,家庭内密切接触是儿童2019-nCoV感染主要方式,上海首例儿童新型冠状病毒感染病例即为家庭内感染[6]。本例患儿非家庭聚集病例,但其父母未进行2019-nCoV核酸检测,不能排除其为无症状感染者。患儿有疫源地暴露史,早期曾于多个医疗机构就诊,可能在就诊过程中接触感染。本例患儿起病以消化道症状为主,主要表现为呕吐、腹泻,起病早期无明显呼吸道感染症状,方峰等[7]报道已收集到临床资料的38例儿童确诊病例除了以发热和咳嗽为主要表现外,还有部分患儿表现为乏力、肌痛、恶心、呕吐或腹泻等,其中1.5月龄婴儿仅有频繁呕吐。美国首例确诊NCP患者的粪便样本中检测出2019-nCoV核酸[8],表明2019-nCoV可能经粪-口途径传播。因此需重视部分无明显呼吸道症状的儿童病例。
痰液、咽拭子及下呼吸道分泌物等标本实时荧光PCR检测2019-nCoV核酸,是目前2019-nCoV病原学诊断的主要方法。该患儿早期肺部CT示右肺可见大片状致密影伴磨玻璃影,以肺外带明显,部分实变,与成人患者CT表现有相似之处,但也有一定差异性,临床医生需结合流行病学资料、临床表现、实验室检查综合判断。本例前2次咽拭子核酸检测均为阴性,直到入院第8天第3次咽拭子核酸检测才阳性(因涉及电子支气管镜清洗、消毒以及相关操作人员职业暴露,本例患儿未行肺泡灌洗液标本检测)。因此,对于重症疑似病例,单次上呼吸道样本阴性不能排除诊断,建议采集下呼吸道样本或重复采集上呼吸道样本进行检测。本例患儿早期核酸检测阴性,除了可能与患儿标本采集和检测方法有关外,还可能与患儿年幼、免疫功能较弱、感染早期病毒载量较低有关。随着研究进展,应积极探索和评估其他样本对儿童2019-nCoV感染的诊断价值。2019-nCoV感染患者发病早期外周血白细胞总数正常或减低,多伴有淋巴细胞计数明显或进行性减少,C反应蛋白升高[2]。本例患儿入院时C反应蛋白明显升高,白细胞计数和淋巴细胞绝对数大多正常,并未发生淋巴细胞消耗现象,可能与其免疫发育不完善,免疫应答水平低下有关。免疫功能检测显示本例患儿入院第1天CD3+T细胞明显降低,自然杀伤细胞明显减少,表明尽管患儿体内T细胞活化功能受到抑制,但仍积极对病毒感染进行免疫抑制反应。患儿外周血IgM水平虽在正常范围,但呈现先降低再升高的趋势,提示急性感染期患儿体液免疫可能被激活,产生抗体中和病毒。IgG水平持续较高,可能与治疗中应用丙种球蛋白有关。该患儿补体C3、C4水平在疾病急性期明显降低,提示补体C3、C4可能通过补体激活途径参与免疫调节、介导免疫病理的损伤反应而被大量消耗。急性期患儿机体免疫系统处于过度激活状态,血液净化治疗不仅可以稳定患儿的血流动力学参数,有效清除体内多余溶质,保持身体的水电解质平衡与酸碱平衡,还能有效的清除炎症细胞因子,下调脓毒症早期所合并的系统性炎症反应综合征,改善器官的功能。因此,体外连续血液净化技术可尽早应用到儿童危重型NCP的救治中。
成人危重NCP病例多为老年人和有慢性疾病者[2],本例患儿B超提示肾积水,既往无恶心、呕吐、腹胀、少尿等症状且未行肾脏相关检查,不能排除存在先天性肾积水可能,下一步应予血氨基酸、尿有机酸筛查及全外显子基因检测等,了解该患儿是否可能存在潜在的遗传代谢基础疾病。今后需开展更深入的研究,充分认识NCP流行病学和临床特征,进一步加强对儿童NCP重症病例的早期识别和早期诊断。
所有作者均声明不存在利益冲突



























