
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
患者女性,54岁。因上腹部疼痛5 d,发现肝占位1天于2017年3月14日入院。患者5天前无明显诱因出现上腹部疼痛不适。腹痛呈阵发性,程度不剧,能忍,与进食无关,无明显腹胀,伴胃纳减退,无恶心呕吐,无呕血黑便等。查体:腹平软,腹壁浅静脉无曲张,上腹部轻压痛,无反跳痛及肌紧张,未及包块。肝脾肋下剑突下未及,肝区无叩痛,双肾区无叩痛。移动性浊音阴性,双下肢无水肿。肝掌及蜘蛛痣未见。入院后查肝胆脾CT示:肝脏多发类圆形低密度影,边界清楚。增强扫描病灶边缘可见环形强化。脾脏可见片状高低混杂密度影,边界较清,大小约5.3 cm×8.2 cm,增强未见明显强化。CT报告:脾脏及肝脏病变,首先考虑血管源性肿瘤,脾脏来源恶性肿瘤伴肝脏多发转移待排除。肝胆脾彩超示:肝实质回声增粗,分布欠均匀。于肝内可见多个大小不等的高回声团块,边界尚清晰,形态规则,内部回声不均匀,部分可见液性暗区。其中较大一个大小约37 mm×29 mm。脾脏实质回声均匀,上极内可见大小约74 mm×51 mm低回声团,界清,内回声不均。彩超报告:肝脏多发实质性占位(转移性肝癌首先考虑)。脾肿大。脾内低回声团考虑为脾脏转移性肿瘤(图1A)。同年3月17日B超引导下肝内占位穿刺活检术。术后病理报告肝穿活检结合免疫组化符合血管肉瘤。免疫组化AFP、Hep、CK7、CK8、CEA、Cam5.2、CK19阴性,CD31、CD34阳性,Ki-67(+)约60%(图1B)。肝脏穿刺确诊后患者转院至浙江大学附属邵逸夫医院行腹腔镜下脾脏切除术,术后病理脾脏血管肉瘤。患者确诊后一直口服阿帕替尼500 mg/d靶向治疗。随访3个月患者死亡。
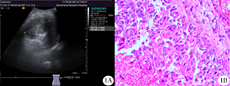

1A:彩超示脾脏内可见一低回声团块,界清,内回声不均;1B:显微镜下肿瘤细胞排列呈实性、乳头状,细胞异型明显,可见大量红细胞(HE ×400)
脾脏肿瘤以淋巴造血系统恶性肿瘤最常见。脾脏原发性血管肉瘤十分少见,是一种高度侵袭性的肿瘤。脾脏原发性血管肉瘤临床容易误诊或者漏诊。该病多见于老年患者,极少数儿童也可受累。它可表现为境界清楚的出血结节,也可以弥漫累及脾脏,可伴有微血管病性贫血、血小板减少和消耗性凝血病,自发性脾破裂可为首发临床症状。患者可有腹痛、腹部肿块、脾肿大或腹腔内积血。有些病例同时显示广泛的肝受累,远处转移常见。Cho等[1]曾报道一例进展快速的患者,伴有多发肝转移、骨转移,致命性出血。该肿瘤影像学无特异性,可表现为脾脏不均匀肿块,确诊依赖病理检查。显微镜下见血管肉瘤的生长方式可以呈实性、乳头状,也可以以经典的自由吻合的血管腔为特征。常见胞质玻璃样变小体。免疫组化染色,肿瘤细胞显示血管内皮细胞标记物。在病理组织学上需与脾的血管瘤、杆菌性血管瘤病以及恶性纤维组织细胞瘤等鉴别。
脾血管肉瘤的临床经过迅速,几乎总是致死性的,常常发生广泛转移,多数患者一年内死亡,平均生存期不足6个月。该肿瘤目前缺乏标准化的有效治疗方法。脾脏切除虽为首选治疗方案,并可做出明确诊断,但不能治愈患者,术后放化疗及靶向治疗效果均不理想。为此,应尽早诊断,在脾自发性破裂前尽早行脾切除手术[2]。Yang等[3]报道了1例脾脏血管肉瘤伴肝转移,患者经腹腔镜下脾切除术,术后35天患者即死于该肿瘤。本例患者就诊时伴有肝脏多发转移。患者穿刺活检病理确诊后,虽至外院行腹腔镜下脾脏切除手术,且一直服用阿帕替尼靶向药物治疗,但生存期仅3个月。


























