
探讨泌尿系统淋巴瘤患者的临床特征、治疗效果及预后。
回顾性分析同济大学附属同济医院2009年1月至2016年4月收治的16例泌尿系统淋巴瘤患者的临床资料,对其临床特点、诊治经过及预后进行分析。
16例患者中位发病年龄68岁,其中14例以泌尿系统症状起病,10例影像学检查提示泌尿系统肿块。淋巴瘤起病部位:肾脏4例,肾上腺5例,睾丸5例,前列腺及尿道外口各1例。12例病理类型为弥漫大B细胞淋巴瘤,以非生发中心为主;12例Ann Arbor临床分期为ⅢE~ⅣE期;10例国际预后指数(IPI)评分≥3分;7例伴有B症状;10例患者通过手术确诊;14例接受含利妥昔单抗方案的化疗。初治完全缓解5例,部分缓解3例。
泌尿系统淋巴瘤患者诊断时多为晚期,病变侵袭性强。患者病理类型以弥漫大B细胞淋巴瘤为主,治疗主要采取手术联合放化疗,初治完全缓解率低,应重视早期诊断及治疗。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
非霍奇金淋巴瘤(NHL)多起源于淋巴造血系统如淋巴结、脾脏及骨髓等部位,患者表现为无痛性淋巴结肿大、伴或不伴发热、盗汗、体质量减轻。以泌尿系统症状首诊的淋巴瘤发病率低,易被泌尿科医师忽视,造成诊断延误及治疗不当。现对我院16例泌尿系统淋巴瘤患者的临床资料进行回顾性分析,并进行文献复习,以期提高临床医师对该类疾病的认识。
收集我院2009年1月至2016年4月收治的泌尿系统淋巴瘤患者16例,诊断及分类依据2001年世界卫生组织(WHO)淋巴造血组织肿瘤的分类标准,依据Ann Arbor分期标准进行临床分期。
2例通过骨髓穿刺活组织检查辅助骨髓流式细胞术检查确诊;4例通过CT或B型超声引导下病灶穿刺活组织检查确诊;10例通过手术进行病灶切除,术后病理明确诊断。
10例患者接受手术治疗,术后9例接受化疗,1例仅接受对症支持治疗。NHL患者初始化疗方案为R-CHOP或R-CVP方案,中位化疗6个周期(1~8个周期)。2例患者化疗后残余巨块型肿块,采用局部精确放疗,放疗剂量为45~56 Gy。对于高度侵袭性患者进行鞘内注射化疗药物(甲氨蝶呤、阿糖胞苷、地塞米松)预防及治疗中枢神经系统浸润。1例接受自体造血干细胞移植。
按照WHO标准判定疗效,分为完全缓解、部分缓解、疾病稳定和进展。无进展生存时间定义为从患者确诊至疾病进展、死亡或随访结束的时间。总生存时间定义为从患者确诊至死亡或随访结束的时间。
通过电话随访和门诊复查等方式随访,中位随访时间12个月(1~37个月)。
16例患者发病年龄16~84岁,中位年龄68岁;女性2例,男性14例。14例以泌尿系统症状起病;7例伴有发热、盗汗等B症状。淋巴瘤起始部位:肾脏4例,肾上腺5例(2例双侧累及),睾丸5例(1例双侧累及),前列腺及尿道外口各1例。累及骨髓7例,累及中枢神经系统2例。Ann Arbor分期:确诊时Ⅰ~ⅡE期4例,ⅢE~ⅣE期12例。国际预后指数(IPI)评分:0~2分6例,≥3分10例。乙型肝炎病毒感染3例。所有患者具体临床体征见表1。
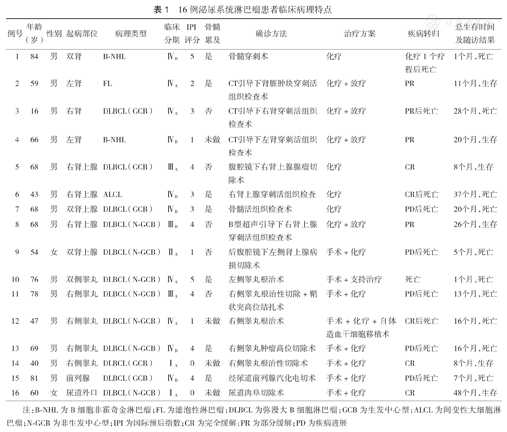
16例泌尿系统淋巴瘤患者临床病理特点
16例泌尿系统淋巴瘤患者临床病理特点
| 例号 | 年龄(岁) | 性别 | 起病部位 | 病理类型 | 临床分期 | IPI评分 | 骨髓累及 | 确诊方法 | 治疗方案 | 疾病转归 | 总生存时间及随访结果 |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 84 | 男 | 双肾 | B⁃NHL | ⅣB | 5 | 是 | 骨髓穿刺术 | 化疗 | 化疗1个疗程后死亡 | 1个月,死亡 |
| 2 | 59 | 男 | 左肾 | FL | ⅣA | 2 | 是 | CT引导下肾脏肿块穿刺活组织检查术 | 化疗+放疗 | PR | 11个月,生存 |
| 3 | 16 | 男 | 右肾 | DLBCL(GCB) | ⅣA | 3 | 否 | CT引导下右肾穿刺活组织检查术 | 化疗+放疗 | PR后死亡 | 28个月,死亡 |
| 4 | 66 | 男 | 左肾 | B⁃NHL | ⅣB | 1 | 未做 | CT引导下左肾穿刺活组织检查术 | 化疗+放疗 | PR | 20个月,生存 |
| 5 | 68 | 男 | 右肾上腺 | DLBCL(GCB) | ⅢA | 4 | 否 | 腹腔镜下右肾上腺腺瘤切除术 | 化疗 | CR | 8个月,生存 |
| 6 | 43 | 男 | 右肾上腺 | ALCL | ⅣB | 3 | 是 | 右肾上腺穿刺活组织检查 | 化疗 | CR后死亡 | 37个月,死亡 |
| 7 | 68 | 男 | 双肾上腺 | DLBCL(GCB) | ⅣB | 3 | 是 | 骨髓活组织检查术 | 化疗 | PD后死亡 | 20个月,死亡 |
| 8 | 68 | 男 | 右肾上腺 | DLBCL(N⁃GCB) | ⅢB | 4 | 否 | B型超声引导下右肾上腺穿刺活组织检查术 | 化疗+放疗 | PR | 26个月,生存 |
| 9 | 54 | 女 | 双肾上腺 | DLBCL(N⁃GCB) | ⅡA | 1 | 否 | 后腹腔镜下左侧肾上腺病损切除术 | 手术+化疗 | PD后死亡 | 5个月,死亡 |
| 10 | 76 | 男 | 双侧睾丸 | DLBCL(N⁃GCB) | ⅣA | 5 | 是 | 左侧睾丸根治术 | 手术+支持治疗 | 死亡 | 1个月,死亡 |
| 11 | 78 | 男 | 右侧睾丸 | DLBCL(N⁃GCB) | ⅢA | 4 | 否 | 右侧睾丸根治性切除+鞘状突高位结扎术 | 手术+化疗 | PD后死亡 | 13个月,死亡 |
| 12 | 47 | 男 | 右侧睾丸 | DLBCL(N⁃GCB) | ⅣA | 1 | 未做 | 右侧睾丸根治术 | 手术+化疗+自体造血干细胞移植术 | CR后死亡 | 16个月,死亡 |
| 13 | 69 | 男 | 右侧睾丸 | DLBCL(N⁃GCB) | ⅣB | 4 | 是 | 右侧睾丸肿瘤高位切除术 | 手术+化疗 | PD后死亡 | 16个月,死亡 |
| 14 | 40 | 男 | 右侧睾丸 | DLBCL(GCB) | ⅠA | 0 | 未做 | 右侧睾丸根治性切除术 | 手术+化疗 | CR | 8个月,生存 |
| 15 | 81 | 男 | 前列腺 | DLBCL(GCB) | ⅣB | 4 | 是 | 经尿道前列腺汽化电切术 | 手术+化疗 | PD后死亡 | 7个月,死亡 |
| 16 | 60 | 女 | 尿道外口 | DLBCL(N⁃GCB) | ⅠA | 0 | 未做 | 尿道肉阜切除术 | 手术+化疗 | CR | 48个月,生存 |
注:B-NHL为B细胞非霍奇金淋巴瘤;FL为滤泡性淋巴瘤;DLBCL为弥漫大B细胞淋巴瘤;GCB为生发中心型;ALCL为间变性大细胞淋巴瘤;N-GCB为非生发中心型;IPI为国际预后指数;CR为完全缓解;PR为部分缓解;PD为疾病进展
16例患者通过手术、组织或骨髓穿刺活组织检查确诊。12例为弥漫大B细胞淋巴瘤(DLBCL),其中生发中心型5例,未分型B细胞淋巴瘤2例,滤泡性淋巴瘤及间变性淋巴瘤激酶(ALK)阴性间变性大细胞淋巴瘤(ALCL)各1例。
(1)B型超声:3例患者行B型超声检查,表现为肾上腺或睾丸不均匀回声,内部及周边见血流信号。(2)CT:11例患者行CT检查,病变区团块状软组织密度影,边界清,增强扫描后肿块呈明显不均匀强化,与周围脂肪间隙模糊。2例肾上腺肿物密度混杂,内见囊变、坏死,增强扫描静脉期强化程度均低于肝实质。1例右肾肿块边缘呈结节状,与下方肾实质分界不清,平扫大部分为等密度影,中心密度稍低,增强后肿块呈分隔状,分隔强化,延迟未见明显退出。(3)磁共振成像(MRI):5例患者行MRI检查,病变区肿块在T1WI呈等或低信号,T2WI呈等高混杂信号,抑脂像呈稍高信号,DWI呈等高或稍高信号,增强后呈不明显均匀强化。(4)其他:2例患者行ECT,未见骨质明显破坏;6例患者化疗前行PET-CT评估疾病分期,2例患者化疗后复查PET-CT;2例患者增强CT显示为单侧病变,而PET-CT示为双侧病变;3例肾上腺淋巴瘤患者PET-CT示肾上腺病变明显摄取增高,中位最大标准摄取值(SUVmax)为11.2 g/ml。
10例接受手术治疗,13例接受R-CHOP方案(利妥昔单抗+环磷酰胺+多柔比星+长春新碱+泼尼松)化疗,1例接受R-CVP方案(利妥昔单抗+环磷酰胺+长春新碱+泼尼松)化疗,4例化疗后联合放疗。初始治疗后5例达完全缓解,4例达部分缓解,5例进展,1例高龄患者死于化疗后心力衰竭,1例患者睾丸切除术后全身脏器衰竭死亡。至随访结束,16例患者中6例生存,10例死亡,其中1例患者获得完全缓解后接受自体造血干细胞移植,生存16个月,因乙型肝炎病毒激活导致肝衰竭死亡。
以泌尿系统症状就诊的淋巴瘤少见,淋巴瘤可发生于肾脏、肾上腺、睾丸等部位,患者多因腹胀、尿少及腹部包块至泌尿科就诊,腹部影像学检查多提示肿瘤性病变,易被误诊为其他类型肿瘤,因此有必要对该类疾病的临床特征进行分析总结。
NHL常累及肾脏,在尸检的患者中高达50%侵及肾脏[1],而原发性肾脏淋巴瘤(PRL)少见,占结外淋巴瘤的比例低于1%[2,3,4]。国内学者提出PRL的诊断依据为:(1)肾脏内有弥漫成片的淋巴瘤细胞浸润;(2)患者全身浅表及深部淋巴结无肿大;(3)骨髓活组织检查未见异常细胞;(4)发现肾脏淋巴瘤至少3个月后未发现其他部位的淋巴瘤[5]。据此标准,本组4例患者均为继发性肾脏淋巴瘤。肾脏NHL的确诊依赖于病理活组织检查,组织学类型以DLBCL多见。
肾脏淋巴瘤患者早期缺乏特异性的临床表现,易被漏诊。本组4例患者确诊时均为Ⅳ期,影像学检查均发现肾脏及其周边组织巨大包块,伴有压迫症状。PET-CT有助于肾脏淋巴瘤患者的鉴别诊断。Nicolau等[6]回顾了22例经病理确诊的肾脏上皮细胞肿瘤患者和14例肾脏淋巴瘤患者的PET-CT结果,发现所有淋巴瘤患者SUVmax均大于5.98 g/ml,肾脏上皮细胞肿瘤患者SUVmax均低于5.26 g/ml,二组患者的SUVmax差异有统计学意义。
复习国内外文献[3,7]发现,无论原发性还是继发性肾脏淋巴瘤,疾病侵袭性均较高,大部分患者疾病分期为Ⅲ~Ⅳ期且IPI评分≥3分,3年无进展生存率低于50%,总生存率为52%~66%,采用利妥昔单抗与造血干细胞移植治疗可改善患者生存率,高剂量化疗效果优于CHOP方案。本组4例患者均为Ⅳ期且IPI评分≥3分,1例患者肾功能达尿毒症期。4例患者均接受含有利妥昔单抗的方案,3例患者部分缓解,接受后续放疗,至截稿日仍生存。
肾上腺淋巴瘤患者起病隐匿,临床表现不特异,易漏诊。继发性肾上腺淋巴瘤多见,原发性罕见。原发性肾上腺淋巴瘤(PAL)的诊断标准:(1)经病理证实的恶性淋巴瘤累及单侧或双侧肾上腺;(2)无既往其他脏器、部位淋巴瘤累及史;(3)结外器官和淋巴结可有累及,但肿瘤负荷低于肾上腺病灶[8]。本组5例肾上腺淋巴瘤患者中,1例为PAL双侧累及,4例为继发;3例表现为发热、盗汗等全身消耗症状,1例患者无症状,仅体检发现肾上腺肿块,2例患者出现腹痛、腹胀。
肾上腺B型超声提示肾上腺包块有助于早期诊断,CT及MRI影像学检查可提示肾上腺包块,密度不均匀,增强后强化不均,易误诊为肾上腺嗜铬细胞瘤。肾上腺淋巴瘤患者的临床症状与普通影像学表现并不一致。本组1例患者B型超声发现肾上腺巨大肿块,但无临床症状;2例患者普通CT提示肾上腺增厚,但PET-CT提示肾上腺摄取值增高;1例患者常规CT及MRI提示单侧肾上腺肿瘤,而PET-CT发现双侧肾上腺代谢异常。由于PET-CT能早期显示淋巴瘤病灶的代谢强度,因此其早期评估价值优于CT或MRI。
原发性和继发性肾上腺淋巴瘤的临床特征、病理亚型、总生存时间差异均无统计学意义,继发性患者肝、脾大和疾病晚期更多见[9]。PAL发病率低,目前尚无统一的诊疗共识。国内外多中心应用R-CHOP方案治疗PAL患者,5年生存率大于60%[9,10]。本组中4例为DLBCL,1例为ALCL。除1例女性双侧PAL患者应用R-CHOP方案化疗后仍进展迅速,化疗后5个月内死亡外,其余患者预后相对较好。
原发性睾丸淋巴瘤(PTL)占睾丸肿瘤的5%,占NHL的1%~2%,50岁以上男性睾丸恶性肿瘤患者中,PTL占首位[11]。PTL应符合以下条件:睾丸及附属结构为首先诊断部位;诊断时可有区域淋巴结侵犯;诊断后3个月无其他部位侵犯;有明确的病理诊断[12]。患者多表现为睾丸无痛性肿物,少数表现为阴囊疼痛,B症状见于晚期。初诊时双侧睾丸同时受累者约占20%,35%的患者可出现对侧睾丸侵犯[13]。PTL的病理类型绝大部分为DLBCL,非生发中心型[14]。本组4例患者因无痛性睾丸肿块就诊,1例因B症状就诊;5例患者均为DLBCL,4例为非生发中心型。
超声检查是PTL诊断的首选方法,通常显示为睾丸体积增大伴弥漫性低回声团块。PTL在CT平扫呈边缘清楚、密度均匀的实性肿物,增强扫描呈中度强化。MRI上显示为T1WI等信号,T2WI低信号,DWI序列高b值时呈高信号,增强后呈明显强化[15]。影像学可为诊断提供线索,但通过手术方能确定诊断及病理类型。本组5例患者术前影像学检查均怀疑睾丸癌,术后病理确诊为PTL。PET-CT检查有助于评估其他部位是否累及,且能评估睾丸是否双侧侵犯以及有无中枢神经系统病变。本组有1例患者普通CT显示单侧睾丸受累,但PET-CT发现对侧睾丸亦有累及。
PTL病变侵袭,易出现骨髓及中枢神经系统累及,单纯采用手术或放疗效果较差[11],化疗可改善预后。既往研究推荐早期PTL患者采用含蒽环类药物的联合化疗方案,6个周期以上的CHOP方案效果较好[16]。国内共识推荐患者应接受睾丸切除加高位精索结扎术,术后序贯化疗,并配合中枢神经系统预防和对侧睾丸预防性放疗[13]。利妥昔单抗可以降低PTL患者复发率,改善无进展生存和总生存,但仍需要前瞻性临床研究进一步证实[14,17]。本组所有PTL患者均接受手术治疗,1例术后全身脏器衰竭死亡,4例患者序贯化疗;1例患者获得完全缓解后接受自体造血干细胞移植术,生存16个月以上;2例患者死于进展,与文献报道基本相符。研究显示PTL不良预后因素包括高龄、晚期、乳酸脱氢酶升高、B症状、高IPI评分和未经手术或放疗[13]。
综上所述,泌尿系统淋巴瘤发病率低,继发性多见,原发性罕见。患者早期临床表现不典型,确诊时多为晚期,合并多个脏器受累。仅睾丸淋巴瘤提倡手术根治,其他部位淋巴瘤可通过PET-CT及病灶穿刺活组织检查明确诊断,进而选择合适的治疗方案。对于合并全身多部位淋巴结肿大及肝、脾大的患者应提高警惕,尽早与血液肿瘤专科医生会诊,以免延误诊治。泌尿系统淋巴瘤最佳的治疗方案仍未达成共识,未来需要开展更多的前瞻性临床试验进行研究。
无



























