
版权所有,未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别申明,本刊刊出的所有文章不代表中华医学会和本刊编辑委员会的观点。
本刊为电子杂志,以光盘形式出版。本册应读者需求按需印刷,随光盘免费赠阅,光盘如有质量问题,请向编辑部调换
患者,女性,70岁,因"腹痛1个月"入院。患者1个月前出现全腹痛、腹胀,无发热,无恶心、呕吐,无尿频、尿急等不适。既往胃溃疡病史3年。入院后查血常规、凝血功能正常,肝肾功、电解质正常;肿瘤标志物正常;抗核抗体谱正常;免疫球蛋白A、M、G正常。胃镜检查示浅表性胃炎,肠镜检查未见明显异常。腹盆腔CT示腹主动脉及双侧髂动脉周围软组织影,考虑腹膜后纤维化(图1a)。诊断:腹膜后纤维化。患者于上级医院接受进一步治疗。电话随访患者用激素治疗后症状好转。
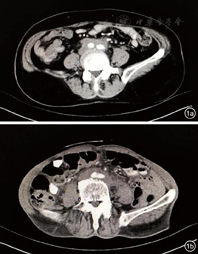

患者,男性,70岁,因"间断腹痛3个月"入院。患者3个月前无明显诱因出现下腹部疼痛,伴尿频,无发热,无恶心、呕吐等。既往肾炎病史10余年,曾服用激素治疗,近3年未服药。股骨头置换术后3个月。入院后血常规示血红蛋白105 g/L;红细胞沉降率46 mm/h;凝血功能正常,肝肾功、电解质正常;肿瘤标志物正常;抗核抗体谱正常;免疫球蛋白A、M、G正常。胃镜示浅表性胃炎伴糜烂,食管炎;肠镜示结肠息肉、结肠黑变病。腹部CT示右肾动脉水平至左右髂动脉分叉处可见软组织包绕,符合腹膜后纤维化CT表现(图1b)。诊断:腹膜后纤维化。患者家属拒绝穿刺活检明确病理性质。予以泼尼松口服治疗后随访患者腹痛较前好转。
腹膜后纤维化(etroperitoneal fibrosis,RPF)较罕见,于1905年首先由Albarran描述,随后在1948年由Ormond报道,其以腹膜后组织慢性非特异性炎症并纤维组织进行性增生为特征。纤维炎性增生可以包绕腹主动脉、输尿管和其他腹部器官。RPF可分为特发性和继发性。特发性RPF最常见,原因不明[1];继发性RPF多继发于药物(麦角生物碱的衍生物)、肿瘤(如淋巴瘤、转移性肿瘤、腹膜后肉瘤、类癌瘤、胃原发癌、结肠癌、肺癌、乳腺癌、泌尿生殖道癌或甲状腺癌)、感染、放疗后、创伤、腹部手术史和腹膜后出血或血肿[2]。该病的病理生理学尚不确定,目前一些研究[3]表明RPF与IgG4相关疾病有关。
RPF常见发病年龄为50~60岁,男女比例为3.3:1,最常见的症状为腹部或腰背部疼痛。Yachoui等[4]研究表明,RPF患者症状持续时间平均为7周,可出现体质量减轻、便秘、恶心和(或)呕吐。肾血管受累者还可出现肾血管性高血压;腹膜后淋巴管和静脉受压者可出现下肢水肿、阴囊肿胀及精索静脉曲张[1]。由于RPF症状多变,实验室检查特异性较差,而影像学检查是诊断RPF关键。腹部CT和MR是诊断RPF较敏感的方式。RPF常累及主动脉,累及范围从肾动脉起源到髂总动脉分叉[5]。RPF的典型CT平扫可见腹膜后软组织肿块影,密度较均匀,包绕下腔静脉、腹主动脉及一侧或双侧输尿管,病变与周围组织分界不清,增强扫描无明显强化或轻中度强化[6]。此外,该病需与淋巴瘤、淋巴结转移瘤及来源于腹膜后的恶性肿瘤及腹膜后出血、感染等良性疾病鉴别。淋巴瘤、淋巴结转移瘤及来源于腹膜后的恶性肿瘤等病变范围广,可见于腹膜腔内及腹膜后自胰周水平,对腹膜后组织多表现为推挤而非包绕;腹膜后出血、感染等腹膜后良性疾病的鉴别需要结合病史及MR检查[7,8]。
RPF的治疗以缓解症状和防止并发症为主。外科手术的目的是解除梗阻及器官压迫症状,方式包括开腹探查、输尿管双J管置入、输尿管松解术等。内科药物治疗目的是改善症状、减少浸润性肿块,以缓解症状,主要为皮质类固醇和其他免疫抑制剂。目前泼尼松的推荐治疗剂量为40~60 mg/d,待病情稳定后,逐渐减至5 mg/d后长期维持1~2年;免疫抑制剂通常与糖皮质激素联合使用或用于糖皮质激素不敏感者,常用药物包括环磷酰胺、硫唑嘌呤等;也有研究[9]表明,他莫昔芬对RPF具有一定疗效。
本组2例患者均为老年患者,因腹痛就诊于消化内科,临床表现、实验室检查均不典型,易误诊、漏诊;其腹部CT表现均十分典型,于腹主动脉、髂动脉、肾动脉周围可见软组织包绕,但该2例患者均缺少病理学支持。故对于发生腹痛的老年患者,胃肠镜检查后不能解释患者腹痛症状,需完善腹盆腔CT或者MR以排除RPF。





























