
探讨胎盘植入的诊断和治疗方法。
回顾性分析2008年1月至2010年12月本院收治的29例胎盘植入患者的临床病历资料。胎盘植入分度标准参照《诊断病理学》(本研究遵循的程序符合本院人体试验委员会所制定的伦理学标准,得到该委员会批准)。
本组29例患者中,在分娩即刻及分娩后确诊为胎盘植入的患者为89.66%(26/29),仅3例(10.34%)为分娩前确诊。本组Ⅱ°以上胎盘植入患者占72.41%(21/29),Ⅰ°为27.59%(8/29)。本组仅8例(27.59%)胎盘植入患者根据病史及体征确诊,另外21例(72.41%)借助彩色多普勒超声确诊;3例分娩前确诊断的患者中,2例借助MRI确诊。本组因胎盘植入导致的产后出血(PPH)发生率高达82.76%(24/29),出血量超过1000 mL为16例(55.17%,16/29),其中3例(12.50%,3/24)因PPH行急诊子宫切除术,2例(8.33%,2/24)行局灶切除术。24例87.5%(21/24)综合治疗后,87.5%(21/24)植入胎盘组织于产后3个月内排出,另3例在产后3~6月内排出。本组无一例产妇死亡。
彩色多普勒超声联合MRI可提高胎盘植入的分娩前、后确诊率。彩色多普勒超声跟踪观察将有助于动态判断胎盘植入的转归。手术及药物联合治疗有助于提高胎盘植入患者保守治疗的成功率。

版权所有,未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别申明,本刊刊出的所有文章不代表中华医学会和本刊编辑委员会的观点。
本刊为电子杂志,以光盘形式出版。本册应读者需求按需印刷,随光盘免费赠阅。光盘如有质量问题,请向编辑部调换。
胎盘植入是产科的一种严重并发症,产前很难明确诊断,常造成产后出血(postpartum hemorrhage,PPH)及子宫破裂等,严重者需切除子宫,甚至危及产妇生命。胎盘植入发生率近年呈逐年增多趋势[1,2]。胎盘植入使患者术中、术后大量输血,可导致感染、输尿管损伤及瘘管形成等并发症,成为产科急诊子宫切除的主要原因[3]。本研究就本院确诊的29例胎盘植入患者的临床病历资料进行回顾性分析,并复习相关文献,旨在进一步探讨胎盘植入的诊治方法。现将研究结果,报道如下。
选择2008年1月至2010年12月本院收治的胎盘植入患者中临床资料完整的29例患者为研究对象。其年龄为20~43岁,平均为29.4岁;初产妇为13例,经产妇为16例;既往孕、产次少于3次者为14例,超过3次者为15例;28孕周前分娩为12例,28~37孕周分娩为7例,37孕周后分娩为10例;剖宫产分娩为11例,自然分娩为18例。纳入标准:孕前有宫腔操作史,包括近期分娩史、流产清宫史、宫腔镜检查史及取环术史等;本次妊娠距末次手术时间为1~8个月经周期。排除标准:子宫先天畸形、胎盘滞留等情况。
产前彩色多普勒超声联合MRI确诊;产时或术中发现胎盘不能自行剥离,徒手剥离时胎盘与子宫壁致密粘连、难于分离时临床诊断,进一步采取彩色多普勒超声和(或)MRI辅助诊断,如剖宫产术中可疑胎盘植入,取近宫壁组织送病检协助诊断。
本组胎盘植入患者的治疗方法包括手术治疗及药物治疗。①天花粉注射法:若皮肤敏试试验呈阴性,则进行天花粉试验性注射,若2 h后无不良反应发生,则根据患者体重,进行臂部肌内注射该药(1.2~2.4)mg,同时肌内注射丙酸睾酮协同作用。该法适用于胎盘植入深度≥Ⅱ°、植入胎盘面积超过1/2且无天花粉治疗禁忌证的患者。分娩后1周内,再肌内注射天花粉1次。②甲氨蝶呤(MTX)治疗:于子宫动脉栓塞术时,选插两侧子宫动脉后,分别灌注25 mg MTX,然后栓塞两侧子宫动脉,可达到快速止血且保留子宫的效果;亦可采用MTX序贯疗法:第1,3,5,7天给予1.0 mg/kg MTX肌内注射,第2,4,6,8天给予0.1 mg/kg四氢叶酸,一般仅治疗1个疗程。适用于产后1周内,对MTX治疗无禁忌证的胎盘植入患者;对产后1周内已接受过天花粉治疗患者,需观察至产后3周,若胎盘植入部位血流仍丰富,植入胎盘面积及深度无吸收,则需进一步采用MTX治疗。③米非司酮治疗:米非司酮25 mg×2次/d×7 d,同时辅以中药生化汤治疗1个疗程后,再行清宫术或宫腔镜下电切术治疗。④雌、孕激素周期治疗:(2~4)mg戊酸雌二醇(补佳乐)×1次/d×21 d口服,最后5 d加服10 mg黄体酮×1次/d治疗,停药后等待撤退性出血。
同时符合下列2项标准,则判断为治疗有效。①不规则阴道出血、腹痛症状消失,未哺乳产妇月经复潮;②影像学检查结果显示植入的胎盘组织排出或逐步吸收,子宫内膜线清晰。
本研究数据采用SPSS 17.0统计学软件进行统计学处理,计数资料比较采用χ2检验,多因素间比较采用q检验。以P<0.05示差异有统计学意义。
本组29例胎盘植入患者的胎盘植入程度、确诊时间、确诊手段比较(表1)显示,超过Ⅱ°者占72.41%(21/29);在分娩即刻及分娩后确诊为胎盘植入的患者占89.66%(26/29);21例借助彩色多普勒超声,其中3例分娩前确诊患者中2例借助MRI确诊。

29例胎盘植入患者诊断措施及结果比较 [n(%)]
Comparison of diagnosis measures and results among 29 cases maternal with placenta accreta [n(%)]
29例胎盘植入患者诊断措施及结果比较 [n(%)]
Comparison of diagnosis measures and results among 29 cases maternal with placenta accreta [n(%)]
| 诊断项目 | 结果 | |
|---|---|---|
| 胎盘植入程度 | ||
| Ⅰ° | 8(27.59) | |
| Ⅱ° | 17(58.62) | |
| Ⅲ° | 4(13.79) | |
| 确诊时间 | ||
| 产前 | 3(10.34) | |
| 术中或分娩即刻 | 25(86.21) | |
| 产后2 h | 1 (3.45) | |
| 确诊手段 | ||
| 病史+体征 | 8(27.59) | |
| 病史+彩色多普勒超声 | 11(37.93) | |
| 病史+病理+彩色多普勒超声 | 8(27.59) | |
| 病史+彩色多普勒超声+MRI | 2 (6.89) | |
本组29例患者产后24 h出血量比较(表2)显示,出血量超过1000 mL为16例(55.17%,16/29),因胎盘植入导致的产后出血(PPH)发生率高达82.76%(24/29),但无一例产妇死亡。胎盘植入程度与PPH的关系比较,统计学意义不确定(χ2=12.7586, 0.01<P<0.05)。

胎盘植入程度与产后24 h出血量比较[mL,n(%)]
Comparison of degrees of placenta accreta and blood loss volumes [mL,n(%)]
胎盘植入程度与产后24 h出血量比较[mL,n(%)]
Comparison of degrees of placenta accreta and blood loss volumes [mL,n(%)]
| 植入程度 | <500 | 500~1000 | 1000~3000 | >3000 | 合计 |
|---|---|---|---|---|---|
| Ⅰ° | 2 (6.9) | 3(10.3) | 3(10.3) | 0 (0.0) | 8 (27.6) |
| Ⅱ° | 1 (3.5) | 4(13.8) | 8(27.6) | 4(13.8) | 17 (58.6) |
| Ⅲ° | 2 (6.9) | 1 (3.5) | 1 (3.5) | 0 (0.0) | 4 (13.8) |
| 合计 | 5(17.2) | 8(27.6) | 12(41.4) | 4(13.8) | 29(100.0) |
本组29例胎盘植入患者中,3例(12.50%,3/24)因PPH行急诊子宫切除术,2例(8.33%,2/24)行局灶切除术。其余24例的保守治疗措施及胎盘排出情况比较(表3)显示,置入胎盘组织于产后3个月内排出者占87.5%(21/24)。本组不同治疗方法对胎盘排出时间的影响比较,差异无统计学意义析(χ2=5.91, P>0.05)。
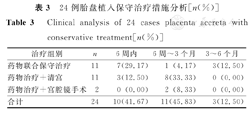
24例胎盘植入保守治疗措施分析[n(%)]
Clinical analysis of 24 cases placenta accreta with conservative treatment[n(%)]
24例胎盘植入保守治疗措施分析[n(%)]
Clinical analysis of 24 cases placenta accreta with conservative treatment[n(%)]
| 治疗组别 | n | 6周内 | 6周~3个月 | 3~6个月 |
|---|---|---|---|---|
| 药物联合保守治疗 | 11 | 7(29.17) | 1 (4.17) | 3(12.50) |
| 药物治疗+清宫 | 11 | 3(12.50) | 8(33.33) | 0 (0.00) |
| 药物治疗+宫腔镜手术 | 2 | 0 (0.00) | 2 (8.33) | 0 (0.00) |
| 合计 | 24 | 10(41.67) | 11(45.83) | 3(12.50) |
胎盘植入多在分娩或术中被发现而确诊。由于胎盘植入发生率逐渐增高,并发PPH时抢救棘手,因此产科在产前对该病明确诊断的意识增强,手段也日渐增多。
彩色多普勒为辅助诊断胎盘植入的主要手段,对于其随访亦有重要作用。通过彩色多普勒超声可探测获取植入胎盘面积、血流、植入子宫肌层深度及胎盘附着部距子宫浆膜面的距离等指标,保留子宫患者的胎盘植入也主要依靠彩色多普勒超声进行分度。本组29例患者中,除8例患者剖宫产术中直视下胎盘剥离困难被确诊外,其余21例均借助彩色多普勒辅助确诊。对该病患者进行保守治疗时,也需依靠彩色多普勒超声进行动态随访子宫内容物及子宫复旧情况,并在其引导下完成清宫操作。
近年来,MRI除用于胎儿宫内诊断外,也用于分娩前对胎盘植入的辅助诊断。本组2例分娩前诊断为胎盘植入患者通过MRI探测胎儿畸形时被发现,为临床运用MRI辅助诊断胎盘植入提供了思路。在胎盘附着子宫后壁时,MRI对胎盘植入的诊断较彩色多普勒超声更有价值[6]。本组3例孕妇在分娩前即高度可疑胎盘植入,1例胎盘部分穿透性植入右侧宫角,术中同时行病灶切除术;另1例术前高度可疑患者,合并剖宫产手术史与多发性子宫肌瘤,术前与患方充分沟通后,选择保罗剖宫产术式;第3例术前疑诊患者,因合并前置胎盘而行剖宫产分娩,术中见子宫前壁胎盘部分植入,行病灶切除后,前壁全层呈"U"型,进行贯穿错位缝合联合比林缝合控制PPH,达到保留子宫的目的。虽然本组纳入病例较少,但分娩前联合彩色多普勒超声及MRI诊断该病的意识增强。
除了以上手段外,病理检查对胎盘植入诊断亦有一定意义。娩出胎盘组织送病理检查时,大体标本结合光镜下见绒毛与子宫肌层直接相连,甚至进入浅肌层等表现而做出诊断,植入或粘连可较局限,也可较广泛;剖宫产术或因PPH行子宫切除可疑胎盘植入时,均可经组织病理学检查证实。胎盘植入程度分度:绒毛仅植入浅肌层或宫内壁<1/3,则为Ⅰ°;达到肌层2/3,则为Ⅱ°;植入绒毛超过2/3,甚至穿透子宫浆膜,则为Ⅲ°[5]。本院3年内确诊胎盘植入患者为29例,超过Ⅱ°为21例(72.41%)。
本组患者的PPH发生率达82.76%,且与胎盘植入程度间的相关性不确定,因此,无论植入深浅如何,只要可疑胎盘植入导致产后大出血,立即采取有效措施有效控制出血是治疗成功的关键。过去为保全产妇生命,治疗该病以子宫切除为主。但无论是否有再生育要求,年轻患者及其家属对切除子宫均难以接受,故近年来以保守治疗为主。保守治疗手段不只保留了子宫,更重要的是可避免患者因子宫切除导致的身心伤害[2,7]。本组资料根据患者病情选择个性化的治疗方案,积累了一定的临床经验,如采取改良外科手术缝合方法、子宫动脉栓塞等方法控制PPH,赢得时机后,再谨慎选用天花粉注射术和宫腔镜电切术,尝试雌、孕激素周期治疗等均获得满意疗效。本组2例穿透性胎盘植入患者因剖宫产术中子宫浆膜面活动性出血明显,术中同时行病灶切除术成功控制出血;尽管未查阅到雌、孕激素周期疗法治疗胎盘植入的相关文献,但借鉴周期疗法辅助治疗Asherman综合征的经验,对3例其他药物保守治疗方法均未奏效、拒绝宫腔手术操作且有再生育要求患者尝试雌、孕激素周期疗法,避免了多次宫腔操作对子宫内膜及肌层的损伤。其中2例患者在治疗2个疗程后撤退性出血时胎盘组织娩出,另1例在第3个疗程撤退性出血时娩出胎盘组织。
近年来,随着宫腔镜技术的成熟运用,借助宫腔镜行植入性胎盘电切术已有获得成功的文献报道,麻醉后在超声监视下将植入胎盘组织切除干净,可避免盲目清宫操作,而且手术时间短、治疗彻底[8]。本组患者中,2例产褥期后胎盘仍未娩出,经药物治疗后胎盘局部机化明显,行宫腔镜下电切术获得成功。但并不是所有的胎盘植入均适合采用宫腔镜电切术,当植入胎盘面积较大,产后尤其是剖宫产术后近期患者,若β-人绒毛膜促性腺激素(β- human chorionic gonadotrophin, β- hCG)水平较高,残留物周围血流丰富及大量阴道流血者,则均不适合行宫腔镜电切术[9] 。
本组所有接受综合治疗患者的疗效均满意,胎盘排出或吸收时间与不同治疗方法之间比较,差异无统计学意义(P>0.05),这可能与病例较少未能进一步分组分析有关。但对于每一例患者,加强随访很重要,包括严密监测生命体征,如定期复查血常规、C反应蛋白、凝血4项指标、血β-hCG及肝、肾功能,彩色多普勒超声动态监视子宫复旧及子宫内容物变化情况;严格掌握各种药物的适应证及禁忌证,注意哺乳期药物代谢特点;对拟在药物治疗后行后续手术治疗的患者,应做好输血、输液准备,并考虑哺乳期子宫特点,不可盲目操作。
综上所述,对于胎盘植入的高风险孕妇,联合彩色多普勒超声及MRI监测,增强分娩前诊断胎盘植入的意识,可提高并发PPH时的抢救成功率。手术及药物联合治疗有助于提高胎盘植入患者保守治疗的成功率。对该病患者无论采取何种治疗方式,均需严密观察生命体征及阴道出血量,并视患者病情的具体情况,决定保守治疗措施,并制定切实可行的治疗方案,其决定性因素在于控制出血、监测感染。






























