
山东第一医科大学附属青州医院于2020年4月6日收治1例头、颈、胸部及右上肢重度碾压伤合并休克、挤压综合征、创伤性凝血病(TIC)、急性呼吸窘迫综合征(ARDS)的重症患者。患者女性,44岁,因交通事故伤及头、颈、胸部、右上肢等多处伴意识障碍1 h于2020年4月6日07:00入院。入院查体:体温35.6 ℃,呈嗜睡状态,右侧眼眶周围及右侧颊部肿胀、青紫,皮肤严重擦伤伴渗血,结合膜苍白,口唇轻度发绀,右侧胸廓塌陷畸形,伴有反常呼吸,胸壁皮肤大片青紫伴广泛皮下握雪感;右肺呼吸音低,可闻及干湿啰音。实验室检查:血常规示白细胞计数(WBC)正常,红细胞计数(RBC)、血红蛋白(Hb)、血小板计数(PLT)降低,血糖升高;尿常规示葡萄糖+++,尿隐血+++,尿蛋白+++,可见透明及颗粒管型;凝血指标和血生化均异常;吸纯氧条件下动脉血气分析示pH值和动脉血氧分压(PaO2)降低。X线显示右侧肱骨远端及右尺桡骨近端粉碎性骨折并右肘关节脱位;CT显示右侧眼眶周围软组织肿胀,内壁凹陷性骨折。入院后应用单肺通气、气管切开和俯卧位通气等策略纠正氧合和ARDS;给予合理的损伤控制性液体复苏纠正休克,积极应用血制品控制大出血及TIC;根据患者伤情和损伤控制性手术理论,实施右侧胸腔闭式引流、右上肢截肢术;之后行右侧中下肺切除、肺修补、肋骨内固定术;最后择期行右胸切痂创伤敷料覆盖中心负压吸引术及胸部"邮票"植皮术。经治疗后,患者脱离危险,达到了满意的临床疗效。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
创伤是1~44岁患者的主要死因,患者主要死于出血等并发症。急性创伤大出血可迅速引起创伤性凝血病(TIC),病死率是未发生TIC者的4倍[1]。TIC的病理生理学机制十分复杂,包括低体温、酸中毒和凝血病经典的"致死三联征",但也可能包括蛋白C的活化、内皮和血小板功能障碍以及纤维蛋白原耗竭。使用损伤控制性理论和控制手术(DCS)尽早应用血制品、避免加重因素,如低温、代谢性酸中毒和低钙血症等快速控制出血,可早期纠正凝血病,在创伤复苏中至关重要[2]。2020年4月6日,本院应用单肺机械通气及损伤控制策略等一系列集束化治疗措施,成功抢救1例头、颈、胸部及右上肢重度碾压伤合并休克、挤压综合征、TIC、急性呼吸窘迫综合征(ARDS)的重症患者,现报告如下。
患者女性,44岁,因交通事故伤及头、颈、胸部、右上肢等多处伴意识障碍1 h于2020年4月6日07:00入院。入院查体:体温35.6 ℃,脉搏152次/min,呼吸频率30次/min,血压86/50 mmHg(1 mmHg=0.133 kPa)。患者呈嗜睡状态,右侧眼眶周围及右侧颊部肿胀、青紫,皮肤严重擦伤伴渗血,结合膜苍白,口唇轻度发绀,右侧胸廓塌陷畸形,伴有反常呼吸,胸壁皮肤大片青紫伴广泛皮下握雪感;右肺呼吸音低,可闻及干湿啰音;心率150次/min,律齐,各瓣膜听诊区未闻及病理性杂音;腹软,无明显压痛及反跳痛,肝脾肋下未触及,移动性浊音阴性;右上肢"屈曲"畸形伴多处假关节形成,可触及多处骨摩擦感。实验室检查:血常规示白细胞计数(WBC)7.21×109/L,红细胞计数(RBC)1.59×1012/L,血红蛋白(Hb)50 g/L,血小板计数(PLT)60×109/L,血糖14.9 mmol/L;尿常规示葡萄糖+++,尿隐血+++,尿蛋白+++,可见透明及颗粒管型;凝血功能示凝血酶时间(TT)118 s,凝血酶原时间(PT)19 s,国际标准化比值(INR)1.78,活化部分凝血活酶时间(APTT)240 s,纤维蛋白原(Fib)0.1 g/L;血生化示丙氨酸转氨酶(ALT)52.6 U/L,天冬氨酸转氨酶(AST) 81.1 U/L,总蛋白(TP)53 g/L,白蛋白(Alb)35.2 g/L,肌酸激酶(CK)2 565 U/L,肌酸激酶同工酶(CK-MB)131 U/L,乳酸脱氢酶(LDH)5.43 μmol·s-1·L-1,肌红蛋白(Mb)1 600 U/L;吸纯氧条件下动脉血气分析示pH值7.16,动脉血氧分压(PaO2)42 mmHg,动脉血二氧化碳分压(PaCO2)36 mmHg,HCO3- 18 mmol/L,血乳酸(Lac)4.6 mmol/L,氧合指数(PaO2/FiO2)42 mmHg。X线显示右侧肱骨远端及尺桡骨近端粉碎性骨折并右肘关节脱位,周围软组织损伤(图1A)。CT显示右侧眼眶周围软组织肿胀,内壁凹陷性骨折;颈部、胸背部、腹部皮下广泛积气,颈、胸椎多发骨折;右侧肩胛骨粉碎性骨折,双侧肋骨(右侧第1~8肋,左侧第1~2肋)骨折,右侧肺液气胸、挫裂伤,纵隔左偏(图1B)。初步诊断:重度颅脑、颈、胸、右侧上肢多发伤合并休克、重度ARDS、TIC和挤压综合征。
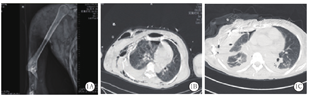

患者入院后立即给予气管插管、右侧胸腔闭式引流、呼吸机辅助呼吸,输注红细胞、血浆、血小板、冷沉淀、白蛋白等损伤控制性液体复苏,维持收缩压在80~90 mmHg,Hb 70~90 g/L。在纠正休克和凝血功能障碍的同时,于当日17:00在全麻下行右上肢软组织清创、截肢术。因右侧胸腔闭式管中引流出大量气体,氧合难以维持,改为双腔气管插管左侧单肺通气。术中发现患者右上肢肩关节下5 cm肱动脉残端搏动,皮肤、肌肉、血管、神经及骨骼广泛损伤,部分失去正常形态结构、失活,遂行肱骨下5 cm线锯离断截肢及坏死组织清创术,40 min后手术顺利结束。术后患者气管导管内出现大量粉红色分泌物,吸纯氧条件下脉搏血氧饱和度(SpO2)0.70,PaO2/FiO2 39 mmHg,在常规处理无效情况下立即给予俯卧位通气,SpO2升高至0.90,PaO2/FiO2 62 mmHg。4月8日患者循环稳定,Lac 1.2 mmol/L。4月13日13:00在左侧单肺通气下实施右侧肺部手术。术中可见右肺叶萎缩,表面有5处裂口,中间段支气管纵向裂口延长至中叶,仅1/3相连,下叶支气管完全断裂(图2A)。行右侧肺破裂处"8"字缝合、肺中下叶切除术,并用肋骨环保器固定第3~7肋,手术2.5 h顺利结束。术后患者出现肺水肿,脑钠肽(BNP)2 900 ng/L,给予左西孟旦强心,提高胶体、限制晶体及利尿等治疗后病情逐渐好转。为便于吸痰及呼吸道管理,4月14日将双腔气管插管改为单腔气管插管。4月17日在纤维支气管镜引导下行气管切开。4月18日患者呼吸困难缓解,PaO2/FiO2为320 mmHg,胸部CT可见右肺中下叶缺失,右侧膈肌升高,右侧上胸廓塌陷,胸腔积液,残留右肺上叶见条索状、斑片状高密度影(图1C)。4月22日,因胸、肩部等处大面积皮肤坏死(图2B),行胸部扩创切痂、坏死组织清除、创伤敷料覆盖微负压引流术。5月25日择期行"邮票"植皮术,效果满意(图2C)。


当创伤合并大出血患者有休克等组织灌注不足表现时,TIC会立即发生。应用损伤控制复苏(DCR)或损伤控制策略在"黄金时间"内尽快控制大出血和TIC对提高严重创伤合并大出血的抢救成功率有重要意义[2,3]。近年来,损伤控制策略在急诊科取得了良好的效果[4],可用于外伤性主动脉夹层等治疗[5]。研究显示,大出血是创伤最初几个小时内导致患者死亡的主要原因,早期识别创伤大出血和及时启动大量输血至关重要[6]。创伤患者中有9%需要输注血制品,严重创伤者输血的概率更高、输血量更多[7]。一般将24 h内需要输注10 U以上浓缩红细胞定义为大量输血[8]。虽然接受大量输血的创伤患者存活率较前有所改善,但总体存活率仍仅为60%[7]。早期输注血浆等血制品对严重出血创伤患者具有潜在的生存益处。许多研究者发现,创伤患者输注血浆等血制品后快速血栓弹力图、30 d病死率、凝血和炎症相关指标均较输注生理盐水者显著降低[9,10]。DCR既保证了组织的基本灌注,又不会因血压过高而加重出血。适时、合理准确应用损伤控制性手术体现了疾病治疗的根本原则和理念。
本例患者是因交通伤导致头、颈、胸部和上肢多处严重损伤而出现休克、TIC、ARDS及挤压综合征等严重并发症,救治措施不当或不及时很容易造成生命危险。分析本例患者救治成功的经验:①积极有效的对症支持治疗是救治成功的前提:按照DCR理论[11],及时、适量给予液体复苏、血管活性药物纠正了首要而关键病理基础,即休克,也延缓了TIC的进展;通过及时、足量应用血浆、冷沉淀、血小板、人体纤维蛋白原、钙等,快速纠正了创伤最凶险的致死并发症,即TIC,同时也稳定了循环;适时应用碳酸氢钠,既纠正了酸中毒,也对治疗并存的挤压综合征和防治急性肾损伤(AKI)的发生有重要作用;高效抗菌药物的全覆盖避免了严重感染的发生,为创伤的最终愈合提高了有力保障;早期应用垂体后叶素为控制肺部出血和进行肺部手术赢得了时间。②合理有效的气道建立和通气策略为后续治疗提供了必要保障及机会:人工气道的建立经过了单腔双肺通气—双腔单肺通气—单腔双肺通气—气管切开双肺通气的过程。第一次手术时给予单腔双肺通气,因右肺气管断裂形成类似气管导管气囊破裂短路,同时麻醉、镇静、肌松剂的应用使呼吸肌张力和作功进一步下降,造成低氧血症进一步加重,果断给予双腔气管插管左侧单肺通气,改善了患者症状,保证了右上肢清创截肢术的顺利实施。术后由于手术创伤等患者再次出现呼吸困难,在常规治疗措施均无效且存在严重胸部创伤、骨折变形的情况下果断采取了俯卧位通气,纠正了低氧血症;之后,因为双腔气管导管管径较细,不利于吸痰等肺部管理,在行右侧肺手术后,待气管血性分泌物明显减少时,将双腔气管插管改为单腔气管插管。③按照患者病情循序渐进而适时进行损伤控制手术是最终抢救成功的关键[9]:早期在患者病情较重,呼吸、循环均不稳定的情况下,首先给予右侧胸腔闭式引流,待呼吸、循环稳定后,实施了相对简单且创伤较小的右上肢清创截肢手术,减少了毒素和炎性介质的释放,防止了AKI和多器官功能障碍综合征(MODS)的发生;在患者病情好转后进行了损伤较大的决定性肺部手术,从根本上解决了ARDS问题;在患者病情稳定时,择期实施胸部切痂清创术,采用创伤敷料覆盖微负压引流术,促进了脂肪、肉芽组织的生长及毛细血管的重建,解决了损伤组织坏死和感染问题,最后通过植皮彻底而圆满解决了皮肤挫伤问题,抢救成功。
所有作者均声明不存在利益冲突



























