
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
患者女,71岁。主诉口干、身高下降5年,食欲下降2个月。患者近5年无明显诱因出现口干,身高逐渐下降6 cm,否认骨痛、骨折、血尿、尿结石等,无明显多饮、多尿等,2个月前无明显诱因出现食欲下降。近期因"咯血"偶然查血钙为3.27(2.13~2.70;括号内为正常参考值范围,下同) mmol/L,血磷0.62(0.81~1.45) mmol/L,甲状旁腺激素(parathyroid hormone, PTH)426(12~68) ng/L,1,25双羟维生素D为94.29(19.60~54.30) ng/L,肝、肾功能均正常。患者血钙水平高,且在血钙升高的同时,PTH未被抑制,支持PTH依赖性高钙血症。
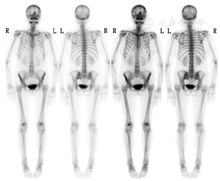
PTH依赖性高钙血症的病因包括:原发性甲状旁腺功能亢进症、三发性甲状旁腺功能亢进症、异位肿瘤分泌PTH。患者无慢性肾功能不全和继发性甲状旁腺功能亢进症病史,而异位肿瘤分泌PTH罕见,因此首先考虑原发性甲状旁腺功能亢进症。原发性甲状旁腺功能亢进症为甲状旁腺腺瘤、增生或腺癌导致甲状旁腺自主分泌PTH,进而使血钙升高引起临床症状。该例患者头颅侧位及双手正位片提示骨质疏松,99Tcm-亚甲基二膦酸盐(methylene diphosponate, MDP)全身骨显像(德国Siemens E.CAM SPECT/CT;图1)见全身骨骼摄取普遍轻度增高,软组织本底摄取降低,符合代谢性骨病的超级骨显像表现。

明确了甲状旁腺功能亢进症的诊断后,下一步需要对甲状旁腺腺瘤或增生进行定位,以便进行手术切除。原发性甲状旁腺功能亢进症的定位诊断方法主要包括超声、颈部CT和核医学的甲状旁腺显像,其中常用的甲状旁腺显像包括99Tcm-甲氧基异丁基异腈(methoxyisobutylisonitrile, MIBI)双时相显像与99Tcm-MIBI和99TcmO4-甲状腺显像的双核素减影法。国内较常用的是双时相显像法,原理是利用99Tcm-MIBI在甲状腺组织和功能亢进的甲状旁腺组织中洗脱速度不一致的特点,在2 h延迟显像时,功能亢进的甲状旁腺组织能在已经消退的甲状腺背景中凸显出来。典型的功能亢进甲状旁腺组织在甲状旁腺显像上表现为甲状旁腺区的放射性摄取增高灶,早期即可显影,延迟相对于甲状腺本底更为明显。本例患者甲状旁腺超声提示左侧颈深部(Ⅲ区)混合回声伴钙化,其内可见较丰富条状血流信号;甲状腺及颈部淋巴结超声示甲状腺右叶多发囊实性结节(较大者位于中部,大小约0.4 cm×0.2 cm,形态规则,边界清,彩色多普勒血流显像见周边条状血流信号),良性倾向。99Tcm-MIBI甲状旁腺显像(图2)中,20 min早期显像可见甲状腺正常显影,抬高位可见甲状腺左叶外上方摄取轻度增高区(长箭头示),2 h延迟显像甲状腺影部分消退,原甲状腺左叶外上方摄取轻度增高区仅见隐约显示(长箭头示);另外,平面显像还可见右侧颌下区域摄取增高灶(短箭头示)。
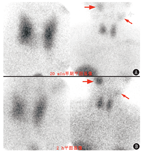

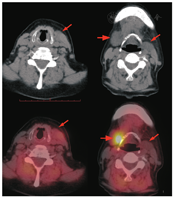
正常的甲状旁腺有2对,上甲状旁腺通常位于甲状腺上极后方或靠近环状软骨,下甲状旁腺多位于甲状腺下极后方或下方。本例甲状旁腺显像显示的可疑异常位置较靠上,而甲状腺区域未见异常,超声未提示该区域有甲状旁腺相关的异常,所以要考虑异位甲状旁腺的可能。为进一步明确定位诊断,患者行99Tcm-MIBI SPECT/CT显像(图3),可见左侧胸锁乳突肌内侧稍低密度结节,上缘达颌下水平(长箭头示),与超声所见部位一致,但放射性摄取未见增高;右侧颌下结节摄取明显增高(短箭头示)。右侧的颌下结节从形态、99Tcm-MIBI摄取情况来看都可以看作是颌下腺的表现,但其位置较正常颌下腺略偏低(下缘达到甲状软骨上缘),且左侧颌下腺未见显示,理应不是正常颌下腺的表现。考虑到甲状旁腺位置变异时可位于颈动脉分叉至心包的任何部位,本例的2处可疑病变均需鉴别异位甲状旁腺发生的腺瘤或增生:右侧颌下区结节的99Tcm-MIBI摄取支持甲状旁腺腺瘤或增生,但需与颌下腺鉴别(如某些原因导致的仅单侧颌下腺显示的可能性);左侧胸锁乳突肌内侧结节在99Tcm-MIBI早期显像可见轻度摄取,但2 h延迟显像时其摄取较前减低,SPECT/CT显像呈阴性表现,并不是甲状旁腺腺瘤或增生的典型表现。

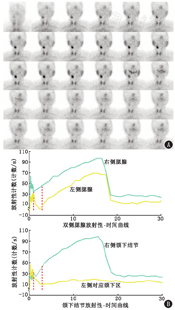
由于多种原因可能导致99Tcm-MIBI甲状旁腺显像假阴性或摄取不典型,如果能够证实右侧颌下区结节是存在变异的颌下腺,则左侧胸锁乳突肌内侧结节就可明确诊断为不典型的甲状旁腺腺瘤或增生,因此本例患者行99TcmO4-唾液腺显像(图4)以资鉴别。唾液腺显像见双侧腮腺摄取正常,右侧颌下结节摄取增高,左侧仍未见颌下腺显影。由于甲状旁腺及其来源的病变不具备摄取99TcmO4-的功能,且患者口服维生素C后腮腺和右侧颌下结节的放射性摄取-时间曲线变化一致,因此考虑右侧颌下结节仍为颌下腺来源,左侧颌下腺萎缩或缺如,而左侧胸锁乳突肌内侧结节为甲状旁腺腺瘤或增生。

患者后行左侧胸锁乳突肌内侧结节穿刺术,囊液PTH明显升高(为1 141 ng/L),支持其为甲状旁腺来源,遂行左侧颈部异位甲状旁腺肿物切除术,术后病理提示甲状旁腺不典型腺瘤。术后1个月后复查血清PTH降至22.2 ng/L,血钙亦恢复正常(2.18 mmol/L)。
99Tcm-MIBI显像在定位诊断甲状旁腺功能亢进症时可能不典型或出现假阴性,可能的影响因素包括:(1)病灶大小[1,2,3,4,5]。由于核医学显像尤其是平面显像分辨率和图像对比度的限制,可能导致漏诊小病灶,所以除99Tcm-MIBI外,又发展出正电子显像剂如11C-methionine[6]、11C-或18F-choline[7]用于探测甲状旁腺功能亢进的病灶。对于甲状旁腺超声、99Tcm-MIBI显像阴性的甲状旁腺功能亢进症患者,18F-choline的灵敏度(77.0%~91.3%)和阳性预测值(87.5%~97%)均较高[8,9];而11C-choline的探查率可达69%~81%[10,11]。(2)快速洗脱型甲状旁腺腺瘤[12]。99Tcm-MIBI双时相显像是依靠其在甲状旁腺病灶中洗脱速度低于甲状腺的原理,如果甲状旁腺腺瘤的99Tcm-MIBI洗脱速度快,则显像可能为假阴性。(3)病灶数量。相比于单个病灶,对多个腺体累及的探测灵敏度要低[3]。(4)其他。①由于嗜酸性细胞含更多线粒体,嗜酸细胞型腺瘤或含有更多嗜酸性粒细胞的病灶99Tcm-MIBI显像阳性率高于主细胞型或含较少嗜酸性粒细胞的病灶[4,13];②有研究认为甲状旁腺腺瘤或增生的99Tcm-MIBI摄取与PTH水平呈正相关[14,15],这可能是因为病灶大小与其分泌PTH的能力相关;③另有研究显示99Tcm-MIBI假阴性可能与细胞增殖核抗原Ki-67指数低有关[16];④一些少见情况如甲状旁腺腺瘤囊性变也可能造成99Tcm-MIBI显像假阴性[17]。本例术中发现左侧颈部的甲状旁腺腺瘤病灶大部分为囊性,内含暗红色液体,病灶的囊性变可能是本例99Tcm-MIBI摄取不典型的原因。
99Tcm-MIBI甲状旁腺显像是核医学较常用又具有独特临床意义的检查之一,在看似简单的显像原理背后,解读图像有时并不是那么简单明了,需要结合多种手段综合判断。
所有作者均声明不存在利益冲突


























