
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
患者女,28岁,妊娠早期常规检查发现左乳包块,随访3个月左乳包块增大,行粗针穿刺活组织检查(简称活检),病理学确诊为左乳浸润性导管癌。基于乳腺癌确诊时患者处于妊娠中期,乳腺外科推荐了包含表柔比星和环磷酰胺的新辅助化疗方案。患者完成4个疗程化疗后分娩,1个月后至本科行18F-脱氧葡萄糖(fluorodeoxyglucose, FDG)PET/CT(德国Siemens Biograph 16)检查全面评价乳腺癌(患者签署知情同意书)。PET/CT显像示:左侧乳腺3点钟方向结节状FDG代谢增高灶,最大标准摄取值(maximum standardized uptake value, SUVmax)为5.3(图1A,图1B,图1C);右侧乳腺内上象限多个结节状FDG代谢增高灶,SUVmax为5.7(图1A,图1D,图1E,图1F);右侧腋窝见1枚增大淋巴结,FDG代谢轻度增高,SUVmax为1.2(图1G)。左侧乳腺FDG高代谢灶与以前确诊的乳腺癌位置一致,FDG高代谢提示新辅助化疗后仍有活性癌细胞存在。右侧乳腺和右侧腋窝的FDG高代谢灶是否与乳腺癌有关尚不能确定。患者后行MRI:左侧乳腺癌病灶T1加权像呈稍低信号,T2加权像呈稍高信号,弥散加权像呈高信号(图2A),对比增强T1加权像呈明显强化(图2B);右侧乳腺的多个病灶T1加权像呈等信号,T2加权像主要呈高信号,但病灶周围见低信号环包绕,似"戒指"状(图2C,图2D),弥散加权像呈明显高信号(图2E),提示弥散明显受限,对比增强T1加权像呈明显环形强化(图2F),右侧腋窝增大的淋巴结也呈中等程度强化(图2F)。于患者右侧乳腺FDG代谢最高病灶行粗针穿刺活检,病理结果示积乳囊肿。
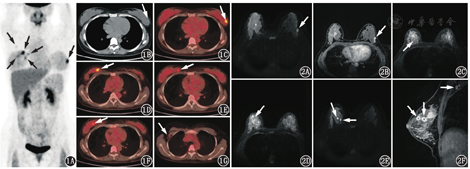

超声、钼靶、MRI是乳腺疾病的常规影像学检查方法。18F-FDG PET/CT更多地用于进展期乳腺癌的分期和疗效评价,探测乳腺癌原发灶的灵敏度和特异性不高[1,2]。一些体积小、分级低的导管癌和小叶癌通常FDG摄取低,导致假阴性;一些炎性病变、感染性病变及部分乳腺良性肿瘤可呈现FDG高摄取,导致假阳性[3,4,5]。积乳囊肿是一种乳腺炎性病变,最常在哺乳期女性中发现,可发生在妊娠晚期及分娩后,甚至发生在母乳喂养停止后[6,7,8]。由于乳腺导管阻塞和乳液滞留,积乳囊肿通常表现为可触及的包块,并伴有炎性纤维囊壁[9]。关于积乳囊肿18F-FDG PET/CT表现的文献报道很少,主要因为女性处于妊娠期或分娩后哺乳期,通常是PET/CT检查的相对禁忌证,如在此期间发现恶性肿瘤,从患者受益及实践正当化角度可推荐PET/CT检查。Ceyrat等[10]报道了1例积乳囊肿,采用PET/CT对纵隔淋巴瘤初次分期时意外发现双侧乳腺多个FDG高代谢肿块,CT显示乳腺肿块内存在脂肪成分,超声引导下穿刺抽出"牛奶"样液体,未发现肿瘤细胞,追问病史得知患者2个月前有分娩史,PET/CT检查时尚处于母乳喂养期。
本例患者在妊娠中期被确诊为左侧乳腺癌,在分娩前接受了新辅助化疗,分娩后的PET/CT意外发现右侧乳腺多个FDG高代谢病灶,且FDG代谢程度和代谢形态(结节状)与左侧乳腺癌病灶相似,另发现右侧腋窝淋巴结增大且FDG代谢轻度增高。该例患者诊断分析主要包括:(1)右侧乳腺新发多个癌灶并伴右侧腋窝淋巴结转移。该诊断并不符合乳腺癌的生长特点,患者在妊娠中期确诊左侧乳腺癌时,右侧乳腺并未发现问题,从妊娠中期到分娩后1个月新发右侧乳腺癌并伴淋巴结转移的可能性很小,而且乳腺同时新发多个癌灶十分罕见。(2)左侧乳腺癌直接转移至右侧乳腺、右侧腋窝淋巴结。该诊断亦不符合乳腺癌的生物学行为,乳腺癌通常更多地转移至同侧腋窝淋巴结、肺、骨骼等。(3)右侧乳腺炎性病变伴右侧腋窝淋巴结炎性增大。在除外前2项诊断的情况下,该项诊断需重点考虑,尤其是进一步获悉患者有妊娠、分娩史时,就需考虑到积乳囊肿的可能。当然,该例患者乳腺MRI也提示右乳病灶存在多个炎性征象,如T2加权像的"戒指"状环壁结构、弥散加权像显示的弥散明显受限、对比增强T1加权像显示的环形强化等。
本例积乳囊肿与Ceyrat等[10]报道的患者具有相似之处,即均有明确的近期分娩史、均在PET/CT评估恶性肿瘤时意外发现、均为多个病灶、均与伴发肿瘤一样表现为FDG高代谢。但本例患者积乳囊肿伴发于乳腺癌,且发生于不同侧的乳腺,并伴同侧腋窝淋巴结增大,病灶均很小,CT无明显形态、密度改变,与乳腺癌具有相似的PET/CT表现。因此,本例更具有迷惑性,如未了解患者的近期妊娠史、未结合其他影像学检查,仅凭PET/CT表现有可能将积乳囊肿误诊为乳腺癌病灶。
在评价乳腺癌及其他恶性肿瘤的过程中,18F-FDG PET/CT检查可能会意外发现积乳囊肿,只有认识该病的影像特征、增强诊断意识,才可能得出正确诊断。对于年轻女性,PET/CT发现单侧乳腺或双侧乳腺多个FDG高代谢灶时,需考虑到积乳囊肿的可能性,结合乳腺癌的生物学特征进行综合分析:了解患者是否有近期妊娠史、CT是否检出脂肪成分,并结合MRI等其他影像学特征。积乳囊肿的最终诊断仍依赖于病理学检查,而18F-FDG PET/CT对指导活检具有其他影像学方法所不具备的优势。
所有作者均声明不存在利益冲突


























