
探讨儿童髂骨骨质破坏的临床诊断及影像学表现特点。
回顾性分析2007年7月至2015年4月经手术及组织病理证实的22例儿童髂骨骨质破坏临床资料,对其临床表现、影像学表现特点并结合病种分布情况进行分析。
本组22例中以髋部疼痛为首发症状9例,下肢跛行5例,髋部疼痛伴低热4例,腰痛乏力2例,外伤后摄片无意中发现2例。所有病例影像学表现为髂骨不同形态的骨质破坏,发生在髂骨翼19例,髋臼3例。8例伴有大小不等的软组织肿块,2例见骨膜反应。病理诊断为神经母细胞瘤髂骨转移10例,骨嗜酸性肉芽肿5例,尤文氏肉瘤2例,骨髓炎2例,骨囊肿1例,骨纤维异样增殖症1例,非霍金氏淋巴瘤1例。
儿童髂骨骨质破坏原因较多,以神经母细胞瘤髂骨转移和骨嗜酸性肉芽肿多见。临床表现以髋部疼痛和下肢跛行为首发症状居多。影像学表现具有一定的特点,骨质破坏多位于髂骨翼,呈溶骨性破坏为主,但特异性不高,确诊需病理检查。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
儿童髂骨骨质破坏临床少见,文献报道多见于个案报道[1,2,3,4]。影像学表现各异,多数病例术前难以依靠临床表现及影像学特点得到正确诊断。本文回顾性分析南京医科大学附属儿童医院骨科2007年7月至2015年4月经手术及组织病理确诊的儿童髂骨骨质破坏22例病历资料,分析其临床特点、影像学表现及组织病理学结果,以期进一步提高儿童髂骨骨质破坏的诊断水平。
回顾性分析我院2007年7月至2015年4月经手术及组织病理检查证实的22例儿童髂骨骨质破坏病历资料。其中,男15例,女7例;年龄11个月至12岁,平均6.2岁;病变部位:左侧髂骨6例,右侧髂骨13例,双侧髂骨3例。病程为2 d至1个月,平均7 d。临床表现以髋关节疼痛为首发症状9例,下肢跛行为5例,髋部疼痛伴低热4例,腰痛乏力2例,下肢外伤后摄片无意中发现2例。12例行病灶活检,10例行病灶刮除+病理检查。
16例术前行数字X线成像(DR)检查,17例行螺旋CT检查,8例行MRI检查,同时行CT及MRI检查6例。影像学检查主要观察髂骨骨质破坏方式、病灶结构、骨外软组织肿块范围与骨皮质破坏范围的关系。所有病例影像学表现均为髂骨不同形态的骨质破坏,8例伴有大小不等的软组织肿块,2例见针状骨膜反应。
血沉增高5例。血色素低于110 g/L 6例。白细胞总数增高4例。碱性磷酸酶增高4例。
数据采用描述性方法进行分析。
22例患儿,发病年龄11个月至12岁,平均6.2岁。其中2~5岁最多见,有14例(63.6%)。病变累及左侧髂骨6例,右侧髂骨13例,双侧髂骨3例。骨质破坏位于髂骨翼19例,髋臼3例。术后病理结果显示共有7个病种:神经母细胞瘤髂骨转移10例,骨嗜酸性肉芽肿5例,尤文氏肉瘤2例,骨髓炎2例,骨囊肿1例,骨纤维异样增殖症1例,非霍金氏淋巴瘤1例。
22例影像学共同表现特征为髂骨不同形态的骨质破坏,其中8例伴有大小不等的软组织肿块,2例见针状骨膜反应。
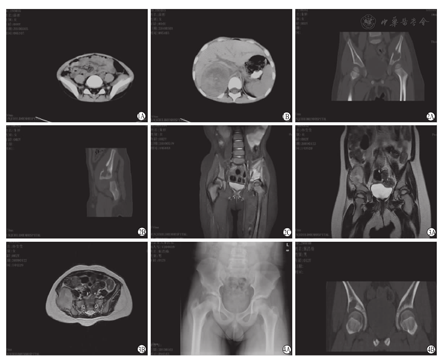
神经母细胞瘤髂骨转移10例,年龄2~6岁,平均年龄4.1岁。6例DR表现均为溶骨性骨质破坏,破坏骨质边缘不清楚,靠近髂骨边缘的破坏区4例可见软组织肿块影。10例CT平扫,6例表现为髂骨溶骨性骨质破坏为主的混合性骨质破坏,2例表现为溶骨性骨质破坏,2例可见邻近针状骨膜反应。3例MRI表现为髂骨骨髓腔脂肪高信号影被低信号影取代,3例周围可见软组织肿块影,以等T1、等T2信号为主,信号不均(图1)。

骨嗜酸性肉芽肿5例,年龄2~8岁,平均4.4岁。溶骨性骨质破坏伴软组织块影,密度不均,破坏区边缘清楚无硬化骨表现。DR及CT显示髂骨不同程度的不规则溶骨性破坏,边缘部分清楚,软组织肿块影较明显,其中1例有硬化边缘。CT示髂骨膨胀性、溶骨性骨质破坏区,髂骨前后软组织肿块均明显,相邻骶髂关节间隙模糊(图2)。
尤文氏肉瘤2例,2例位于髂骨翼,局部有不规则溶骨性骨质破坏,1例髓腔硬化明显。骨皮质部分消失破坏,边缘毛糙。在病变髂骨前后均见巨大软组织肿块包绕。同侧骶髂关节和髋关节未见受侵(图3)。
骨髓炎2例,偏侧性广泛不规则骨质破坏,密度降低、不均,骨小梁模糊,周边有程度不一的硬化骨。慢性骨髓炎骨质破坏周围常有明显的增生、硬化。
骨囊肿1例,12岁,男性。右侧髂骨呈单囊膨胀性骨质破坏,局部骨皮质膨胀,边缘硬化清楚,骨皮质不连续(图4)。
骨纤维异样增殖症1例,11岁男性,病变区骨质呈囊状破坏,表现为椭圆形改变,边界清楚,有硬化边围绕,骨质膨胀性变薄。
非霍金氏淋巴瘤1例,髂骨呈膨胀性改变,DR及CT呈虫蚀状溶骨性浸润骨质破坏,破坏区密度不均,边缘不清,有轻度硬化反应,邻近软组织肿胀及软组织肿块,脂肪间隙不清。MRI显示髂骨破坏区及髂骨周围肌肉内T1WI中等信号及T2WI高信号病变。此例免疫分型为大细胞B型淋巴瘤。
儿童髂骨骨质破坏的临床症状缺乏特征,本组22例首发症状以髋部疼痛和下肢跛行多见,少数病例首发症状伴有低热;病程最短2 d,最长1个月,平均仅7 d。髋部疼痛主要表现为钝痛,负重或运动时加剧,休息时可缓解,呈间歇性发作[5]。
髂骨骨质破坏是局部骨质为病理组织所代替而造成的骨组织缺失,常为肿瘤、炎症等直接或间接引起破骨活动增强的结果,皮质骨或松质骨均可受累。当骨破坏吸收超过30%以上时DR才可显示。CT能清楚显示病变的位置、边界、形态、密度(是否有脂肪成分、坏死液化、钙化和骨化),周围结构受推移、压迫或侵犯情况。通过测量病灶的CT值,判断其成分。MRI对髂骨骨髓信号极其敏感,利用脂肪抑制T2WI与T1WI序列,能根据病灶的信号判断其成分,显示病灶内有无纤维分隔、病灶周围有无骨髓水肿、早期未骨化的骨膜异常[6]。儿童髂骨骨质破坏的影像学表现不如在长骨上典型,病变类型具有多样性,相应的影像学表现也具有多样性和相似性。骨质破坏是儿童髂骨鉴别良恶性肿瘤的一个重要征象。溶骨性骨质破坏伴有周围软组织肿块,瘤体形态不规整、轮廓模糊常提示恶性病灶。本组中神经母细胞瘤髂骨转移及尤文氏肉瘤均可见典型的溶骨性破坏(图1、图3),但其边缘不清楚,靠近髂骨边缘的破坏区见软组织肿块影,边缘可以光滑或模糊,内可见肿瘤骨或环状钙化,较大者还伴有对盆腔脏器的推移;多数病例CT平扫可见以溶骨性骨质破坏为主的混合性骨质破坏,手术可见邻近针状骨膜反应。MRI表现为髂骨骨髓腔脂肪高信号影被低信号影取代,周围可见软组织肿块影,以等T1、等T2信号为主,信号不均。
儿童髂骨骨质破坏的良性病变也呈溶骨性破坏,如本组资料中的骨嗜酸性肉芽肿(图2)、骨囊肿及纤维异样增殖症等。良性病变影像学主要表现多为囊状或膨胀性骨质破坏,肿瘤形态规整、轮廓清晰,硬化边缘,与正常骨组织分界清楚,部分可见骨嵴残存和硬化边,很少有软组织肿块。
儿童髂骨破坏临床症状缺乏特征性,从本组22例临床症状来看,主要表现是髋部疼痛,疼痛呈间隙性,运动后加剧,休息后缓解;年龄主要集中在2~5岁,约占全部病例的63.6%。其次是下肢跛行,休息后多数不能缓解。另有4例髋部疼痛伴低热。因此对于学龄前儿童出现不明原因的髋部疼痛或下肢跛行,应及时拍摄骨盆的DR,范围包括双侧髋关节、双侧髂骨。对于X线片显示髂骨骨质溶骨性破坏,应注意观察骨破坏的形态是否规整,轮廓是否清晰,有无突入软组织的阴影,有无骨膜反应。CT和MRI检查是必要的,可以明确区分溶骨性破坏的良恶性。MRI对髂骨骨质破坏伴有软组织肿块的显示更为清楚,是早期显示骨髓破坏最敏感的方法。辅助检查对诊断的意义不大,但恶性骨破坏多有贫血,血沉轻度增高。
本组22例髂骨骨质破坏的患儿中,除1例骨髓炎、1例骨囊肿及3例骨嗜酸性肉芽肿术前诊断较确切外,其余病例均有临床或影像学上不同程度上的误诊,术前多数误诊为骨髓炎[7]。经手术及组织病理明确诊断有7个病种,术前临床诊断与术后病理诊断的符合率仅为23%。
从病理学角度,神经母细胞瘤原发病变缺乏特异性的症状及体征,恶性程度高,极易发生早期转移,60%的患儿就诊时已发生转移,最常见的转移部位是骨骼和骨髓。因中轴骨含有丰富的红骨髓,癌细胞极易在此停留,故骨转移以颅面骨、脊柱及骨盆等中轴骨为主[8,9]。儿童神经母细胞瘤髂骨转移的影像学特点主要有:①骨质破坏表现为以溶骨为主的骨质破坏,呈虫蚀状,边缘无硬化边;②骨髓信号异常,MRI表现为骨髓腔内的异常信号影,多呈等T1、等T2或稍长T2信号;③以骨质破坏区为中心的不规则肿块:形状不一,CT常呈等密度,MRI呈等T1、等T2信号。骨嗜酸性肉芽肿的病理改变主要表现为骨内局灶性朗格汉斯组织细胞增生聚集伴周围嗜酸性粒细胞、淋巴细胞及破骨细胞浸润。颅骨最容易受累,其次为脊柱骨和骨盆等扁平骨。以单骨单灶多见。其影像学表现与其病理学特点具有密切的关系,肉芽组织发生于骨髓腔,并膨胀性生长,侵蚀骨皮质并可突破骨皮质而累积周围软组织,具有肿瘤的生物学行为所形成的影像学特点,表现为溶骨性骨质破坏。疾病发展可穿透骨皮质形成肉芽组织所构成的局部软组织肿块[1](图2)。尤文肉瘤起源于骨髓间充质结缔组织,其早期临床以及影像学诊断比较困难,容易误诊为化脓性骨髓炎以及其他恶性骨肿瘤[1,2,3,4]。影像学表现可见骨破坏、骨增生以及骨膜反应(特征为"葱皮样")。
通过本组病例的回顾分析及文献复习,儿童髂骨骨质破坏以神经母细胞瘤髂骨转移和骨嗜酸性肉芽肿多见,尤文氏肉瘤、骨髓炎、骨囊肿、骨纤维异样增殖症、非霍金氏淋巴瘤等临床少见。儿童髂骨肿瘤和肿瘤样病变影像学上的表现都不如在长骨上典型,在诊断及鉴别诊断上均有一定难度,难以从细胞或组织来源上作出正确判断。在临床上,遇到儿童髋部疼痛、下肢跛行等症状,如DR检查发现髂骨骨质主要表现为溶骨性破坏时,注意观察骨破坏的形态是否规整,轮廓是否清晰,有无突入软组织的阴影,有无骨膜反应。应进一步做CT和MRI检查,进一步显示病变的位置、边界、形态、密度及周围结构受推移、压迫或侵犯情况。同时对于学龄前期患儿,需高度警惕神经母细胞瘤髂骨转移可能,需对腹膜后、肾上腺区及后纵膈等部位进行影像学检查。由于本组病例样本量较小,髂骨的溶骨性破坏以恶性病变为主的统计数据,可能存在偏差。随着样本量的增加,统计数据可能会出现较大的变化。
无



























