
探讨供瓣区较佳的美学修复方法。
2013年1月—2018年3月,北京积水潭医院烧伤科收治120例患者,其中男94例、女26例,年龄3~60岁,清创后创面面积或瘢痕切除后创面面积为8.0 cm×3.5 cm~24.0 cm×18.0 cm。20例患者面颈部瘢痕采用扩张皮瓣修复,其中头皮瓣4例、锁骨上皮瓣8例、胸三角皮瓣4例、斜方肌肌皮瓣4例。选择理想供瓣区皮瓣修复40例患者创面,其中采用腹股沟皮瓣修复手部创面或瘢痕20例,交腹股沟皮瓣修复儿童足部皮肤缺损或瘢痕10例,大腿内、外侧皮瓣修复膝关节创面10例。采用优化皮瓣设计方法修复50例患者创面,其中接力皮瓣36例,包括股前内侧穿支皮瓣修复股前外侧游离皮瓣供区8例,髂腹股沟皮瓣或腹壁浅动脉皮瓣修复股前外侧游离皮瓣供区8例及腓动脉穿支接力皮瓣修复供瓣区20例;股前外侧游离分叶皮瓣修复9例;改良V-Y推进背阔肌肌皮瓣修复5例。异体脱细胞真皮基质联合自体刃厚皮修复10例患者供瓣区。皮瓣或肌皮瓣面积为6.0 cm×4.0 cm~30.0 cm×20.0 cm。观察术后及随访时皮瓣、肌皮瓣及皮片成活情况,供瓣区修复情况。
本组患者中1例采用扩张皮瓣修复患者皮瓣远端皮缘0.5 cm出现回流障碍,经换药愈合;1例采用优化皮瓣设计方法修复患者的股前内侧穿支皮瓣尖端血运障碍,经二次手术清创、重新缝合后完全愈合;其余皮瓣或肌皮瓣均存活良好。术后异体脱细胞真皮基质及自体刃厚皮成活,颜色及质地良好。随访3个月~4年,供瓣区外观良好,仅有线性瘢痕,功能恢复良好;供皮区无瘢痕增生,仅有散在色素沉着。
根据各种供瓣区的特点,术前进行个性化设计,通过皮瓣预扩张、选择理想供瓣区、优化皮瓣设计或采用异体脱细胞真皮基质联合自体刃厚皮修复供瓣区,在修复目标区域的同时,将供瓣区的功能及外观损伤降到最低,从而实现供瓣区美容修复。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
在修复重建领域,应用各种皮瓣修复复杂创面或者瘢痕畸形已经非常普遍,但是供瓣区损伤并没有得到重视,尤其是较大面积供瓣区损伤对患者生理和心理造成较大影响。因此,医师不能再像以往一样只关注修复本身,必须追求供瓣区损伤最小化或者供瓣区的美学修复。笔者回顾性分析北京积水潭医院烧伤科2013年1月—2018年3月收治的120例应用皮瓣修复患者的病历资料,探讨供瓣区美学修复的方法。
本组患者中男94例、女26例,年龄3~60岁。致伤原因:车祸伤30例、坠落伤14例、压砸伤6例、轮辐伤6例、高压电烧伤35例、放射性溃疡5例、热压伤4例、热烧伤20例。急慢性创面100例、瘢痕20例。修复部位:足跟10例、小腿35例、前臂9例、足踝部10例、手部21例、面颈部20例、背部5例、膝周10例。
面颈部的瘢痕首选皮瓣预扩张方法修复。本组20例患者应用扩张后以颞浅动脉额支为蒂的头皮瓣修复下颌瘢痕并重建胡须4例,扩张后锁骨上皮瓣修复颈部瘢痕8例,扩张后胸三角皮瓣修复颈部瘢痕4例,扩张后下斜方肌肌皮瓣修复颈部瘢痕4例。手术分2次完成。第1次手术设计皮瓣形状和轴线[1],根据去除瘢痕大小计算所需皮肤软组织扩张器容量及数量。切开长约4 cm的皮肤切口,从筋膜层掀起预扩张的皮肤形成囊腔,将皮肤软组织扩张器埋置于囊腔内。本组患者共选择24个额定容量为300~500 mL的皮肤软组织扩张器,注水2~5个月至所需容量(最大注水容量1 500 mL)后行第2次手术取出皮肤软组织扩张器。切除瘢痕并松解,瘢痕切除后创面面积10.0 cm×7.0 cm~24.0 cm×18.0 cm。根据创面面积切取皮瓣修复创面,皮瓣面积11.0 cm×8.0 cm~30.0 cm×20.0 cm。供瓣区直接拉拢缝合。
选择原则:所选取的皮瓣能够修复创面,供瓣区也能直接缝合。
共20例患者。手术分2期完成。Ⅰ期行手部创面彻底清创或于深筋膜层完整切除手部瘢痕,清创后或切除瘢痕后创面面积8.0 cm×5.0 cm~12.0 cm×6.0 cm。设计同侧以旋髂浅动脉为血供的腹股沟皮瓣,皮瓣轴线为腹股沟韧带下方2.5 cm股动脉搏动处与髂前上棘的连线。根据受区创面面积在轴线两侧设计皮瓣,皮瓣面积9.0 cm×6.0 cm~13.0 cm×7.0 cm。根据皮瓣设计线从远端紧贴腹外斜肌筋膜表面掀起皮瓣,分离过程中避免损伤皮瓣蒂部血管,蒂部留出足够长度及宽度的皮肤,并缝合成管状,供瓣区直接拉拢缝合。将手部摆放在最舒适体位,应用宽胶带和腹带固定。Ⅰ期术后3周行Ⅱ期皮瓣断蒂术,蒂部直接修整后缝合。
共10例患者,年龄3~7岁。手术分2期完成。Ⅰ期行足部创面彻底清创或在深筋膜层完整切除足跟瘢痕,清创或瘢痕切除后创面面积9.0 cm×4.0 cm~11.0 cm×5.0 cm。在患肢同侧或对侧设计以旋髂浅动脉为血供的交腹股沟皮瓣,同腹股沟皮瓣设计皮瓣轴线。根据受区创面面积在轴线两侧设计皮瓣,皮瓣面积13.0 cm×5.0 cm~15.0 cm×6.0 cm。根据皮瓣设计线从远端紧贴腹外斜肌筋膜表面掀起,分离过程中避免损伤皮瓣蒂部血管,蒂部留出足够长度及宽度的皮肤,并缝合成管状。患肢屈膝屈髋将足部摆放在最佳位置后缝合皮瓣,供瓣区直接缝合,并用石膏绷带固定。Ⅰ期术后3周行Ⅱ期皮瓣断蒂术,蒂部直接缝合。
共10例患者。创面较宽大者首选逆行股前外侧皮瓣,创面面积较大并且需要较大组织填充者选用逆行缝匠肌肌皮瓣,创面偏小者选择膝上外侧皮瓣。
逆行股前外侧皮瓣修复5例。术前用多普勒超声血流探测仪在髂前上棘和髌骨外上缘连线中点附近探查旋股外侧动脉降支的皮穿支情况并标记。彻底清创后创面面积11.0 cm×6.0 cm~13.0 cm×7.0 cm。以髂前上棘和髌骨外上缘连线为皮瓣轴线,将术前探测的粗大穿支放置在设计皮瓣的中上三分之一处,皮瓣面积13.0 cm×7.0 cm~15.0 cm×8.0 cm。切开皮瓣内侧缘,在深筋膜浅层掀起皮瓣,找到股直肌与股外侧肌的肌间隙和旋股外侧动脉降支主干,确定穿支穿入皮瓣位置。切开皮瓣外侧缘,在阔筋膜表层钝性分离,采用会师法解剖游离,将旋股外侧动脉降支的穿支完整解剖至主干,完整切取皮瓣,血管夹夹闭近端旋股外侧动脉降支主干,观察皮瓣血运良好后,自近端离断,然后自近端向远端解剖游离旋股外侧动脉降支主干至旋转点,旋转点位置尽量在膝关节上方10 cm以上。钝性分离股直肌与股外侧肌肌间隙及阔筋膜浅层至创面上缘,形成宽松的暗道,皮瓣转移覆盖创面,供瓣区直接缝合。
膝上外侧皮瓣修复3例。术前采用多普勒超声血流探测仪探测膝上外侧动脉皮支穿支点。创面彻底清创后创面面积为8.0 cm×3.5 cm~9.0 cm×4.0 cm。以膝上外侧动脉皮支穿支点为旋转点,以大腿外侧正中线为轴线,以髌骨外侧缘向近端延长线为皮瓣前缘、股二头肌后缘为皮瓣后缘、髌骨上缘水平线为皮瓣下缘。根据创面大小设计皮瓣,皮瓣面积为9.0 cm×4.5 cm~10.0 cm×5.0 cm。于深筋膜下层切开前缘,沿股外侧肌表面向外侧分离寻找到前皮支,继续分离,结扎肌肉分支,分离至膝上外侧动脉主干,结扎骨膜支。将皮瓣完整切取,经明道转移至创面,供瓣区直接缝合。
逆行缝匠肌肌皮瓣修复2例。术前应用多普勒超声血流探测仪探测膝下内侧动脉穿支发出的位置。彻底清创后创面面积为16.0 cm×9.0 cm~18.0 cm×9.0 cm。以膝上内侧动脉点为旋转点,以缝匠肌肌肉的走行为轴线,根据创面面积及形状于大腿内侧中下段设计肌皮瓣,肌皮瓣面积为17.0 cm×10.0 cm~19.0 cm×10.0 cm。在肌皮瓣前缘切开直达深筋膜下,切开肌皮瓣后缘从缝匠肌深层掀起直至内收肌结节附近,注意保护膝上内侧动脉穿支。将肌皮瓣旋转通过明道转移至创面,供瓣区直接缝合。
股前内侧穿支皮瓣修复股前外侧游离皮瓣供区8例。术前用多普勒超声血流探测仪在髂前上棘和髌骨外上缘连线中点附近区域探查旋股外侧动脉降支的皮穿支情况并标记,在髂前上棘和股骨内侧髁连线中点附近探测股前内侧皮瓣穿支,标记较粗大且靠近股前外侧皮瓣的穿支备用。按术前标记的股前外侧穿支情况切取皮瓣,切取皮瓣方法同逆行股前外侧皮瓣。切取股前外侧皮瓣后,创面面积为12.0 cm×10.0 cm~18.0 cm×11.0 cm。应用可吸收线将第一供瓣区创面缩小后再设计股前内侧穿支皮瓣。沿股前外侧皮瓣供区创缘内侧掀起皮瓣,显露股内侧穿支,进而沿外侧缘切开阔筋膜,分离股直肌、缝匠肌及股内侧肌的三角间隙,进一步明确穿支走行,向内侧牵拉股内侧肌,逆行分离股内侧穿支血管蒂至所需长度,切开皮瓣内侧缘,完全掀起皮瓣。明确皮瓣血运后,旋转覆盖切取股前外侧皮瓣后形成的继发创面。皮瓣面积为10.0 cm×8.0 cm~21.0 cm×12.0 cm。股前内侧穿支皮瓣切取后形成的第二供瓣区直接全层缝合。
髂腹股沟皮瓣或腹壁浅动脉皮瓣修复股前外侧游离皮瓣供区8例,其中髂腹股沟皮瓣4例,腹壁浅动脉皮瓣4例。探查旋股外侧动脉降支的皮穿支情况并标记,探测腹壁浅动脉和旋髂浅动脉浅支的走行。切取股前外侧游离皮瓣后,创面面积12.0 cm×9.0 cm~18.0 cm×12.0 cm。以腹壁浅动脉或旋髂浅动脉皮瓣的蒂部旋转点至第一供瓣区创面最远端作为皮瓣所需长度,在深筋膜层切取皮瓣,将血管蒂解剖至股动脉发出处,转移覆盖第一供瓣区,皮瓣面积13.0 cm×8.0 cm~21.0 cm×11.0 cm。第二供瓣区直接缝合。
腓动脉穿支接力皮瓣修复供瓣区20例。术前用多普勒超声血流探测仪在腓骨后缘探测腓动脉穿支情况。第1腓动脉穿支皮瓣轴线为腘窝中点至跟腱与外踝中点连线,第2腓动脉穿支皮瓣轴线为腓骨后缘穿支浅出点的连线。以离创面最近的穿支设计第1腓动脉穿支皮瓣,首先按设计线于皮瓣后缘做切口,在深筋膜层将皮瓣掀起,在腓骨长短肌与比目鱼肌之间的间隙明确术前探测的穿支情况,然后切开皮瓣前缘将皮瓣掀起并转移覆盖创面,第一供瓣区继发创面面积8.0 cm×7.0 cm~13.0 cm×10.0 cm,应用可吸收线缝合第一供瓣区创面皮下组织,适当缩小创面,再根据第一供瓣区继发面积,在小腿中段(即第一供瓣区近侧)以最靠近第一供瓣区创面、最粗大腓动脉穿支为蒂设计第二腓动脉穿支皮瓣,皮瓣面积6.0 cm×4.0 cm~10.0 cm×6.0 cm。在深筋膜层探查腓动脉穿支,将皮瓣完全掀起,游离所需穿支至合适血管蒂长度,将皮瓣转移至第一供瓣区继发创面。第二供瓣区直接缝合。
共9例患者采用股前外侧游离分叶皮瓣。术前用多普勒超声血流探测仪在髂前上棘和髌骨外上缘连线中点附近区域探查旋股外侧动脉降支的皮穿支情况并标记2~4支较粗大的皮穿支。彻底清创后创面面积18.0 cm×12.0 cm ~18.0 cm×14.0 cm。将创面样布拆分成2块,使每块样布宽度均小于8 cm,将2块样布长轴相拼接。根据术前定位的髂前上棘和髌骨外上缘连线上的皮穿支点,设计分叶皮瓣,每个分叶皮瓣都有1个皮穿支点,单叶皮瓣面积12.0 cm×9.0 cm~14.0 cm×9.0 cm。皮瓣切取过程中,将旋股外侧动脉降支主干及2个单叶皮瓣的皮穿支完全游离,切取2个单叶皮瓣,将皮瓣拼接后移植至创面,供瓣区直接缝合。
共5例患者。背部创面彻底清创后面积7.0 cm×7.0 cm~10.0 cm×8.0 cm,设计V-Y推进背阔肌肌皮瓣,肌皮瓣面积10.0 cm×9.0 cm~12.0 cm×10.0 cm。于腋窝下2.5 cm与背阔肌前缘1.5~2.5 cm垂直线的交叉处为设计点1,即胸背动静脉及神经蒂的体表投影点;以骶髂关节上缘为设计点2,两设计点之间的弧线即为皮瓣的轴线。于皮瓣设计线前上方做长6 cm切口,暴露背阔肌前缘,用手指钝性分离背阔肌前缘下方的疏松结缔组织,直至可触及胸背动脉的搏动,了解胸背动脉的直径及走行。全层切开设计线的前缘,由远向近、由前向后在胸壁肌肉表面掀起背阔肌及其附着在表面的皮瓣,将血管蒂充分游离,尽量分离至胸背动脉发出处,皮瓣完全切取只剩单独血管蒂,将皮瓣以V-Y方式向远端推进。供瓣区直接缝合。
共10例患者,其中股前外侧皮瓣供区5例,背阔肌肌皮瓣供区5例。皮瓣切取后,应用2-0可吸收线将供瓣区创面缩小,创面缩小后面积为8.0 cm×7.0 cm~12.0 cm×10.0 cm。应用含25 μg/mL庆大霉素的生理盐水,将异体ADM(北京桀亚莱福生物技术有限责任公司)冲洗浸泡3遍。粗糙面贴附于基底,3-0可吸收线将其固定于周围皮肤。电动取皮刀在背部或大腿取0.2 mm断层皮片,其真皮层覆盖真皮基质真皮面,打包固定或加压包扎固定,并于术后7 d打开。
观察术后及随访时皮瓣、肌皮瓣及皮片成活情况,供瓣区修复情况。
20例采用扩张皮瓣修复的患者中19例皮瓣完全成活;1例远端皮缘0.5 cm出现回流障碍,经后期换药愈合,供瓣区愈合良好。随访4个月~4年,供瓣区有线性瘢痕,但不明显。
40例选择理想供瓣区皮瓣修复的患者皮瓣完全成活。随访6个月~3年,修复部位功能恢复良好,供瓣区外观良好,仅有很轻的线性瘢痕。
采用接力皮瓣修复的36例患者中1例股前内侧穿支皮瓣尖端发生血运障碍,经二次手术清创、重新缝合后完全愈合;随访4个月~3年,第一供瓣区皮瓣外观、颜色良好,第二供瓣区仅有线性瘢痕。9例采用分叶皮瓣修复的患者皮瓣均完全成活;随访3个月~2年,供瓣区外观良好,仅有线性瘢痕,膝关节活动良好。5例采用V-Y推进皮瓣修复的患者皮瓣均完全成活;随访5个月~1年,皮瓣外观及轮廓良好,供瓣区仅有线性瘢痕。
10例供瓣区采用异体ADM联合自体刃厚皮修复患者,术后异体ADM及自体刃厚皮均成活,颜色及质地良好。随访6个月~1年,供瓣区移植皮片存活良好、质地柔软、延展性好,供皮区无瘢痕增生,仅有散在色素沉着。
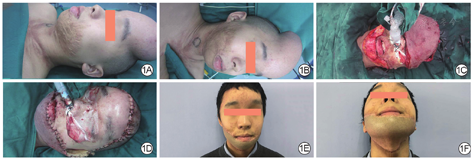
例1 男,19岁,主因面部瘢痕3年入院。入院诊断为面部瘢痕。Ⅰ期手术在额顶部放置额定容量为400 mL的皮肤软组织扩张器,注水3个月,共约800 mL(图1A、图1B)。Ⅱ期手术切除面部瘢痕,瘢痕切除后创面面积24.0 cm×18.0 cm,取出皮肤软组织扩张器(图1C),将以颞浅动脉额支为蒂的头皮瓣转移修复面部创面,皮瓣面积为30.0 cm×20.0 cm(图1D)。术后4个月随访,皮瓣存活良好,供瓣区缝合口愈合良好,瘢痕增生不明显,且隐藏于发际线以内(图1E、图1F)。

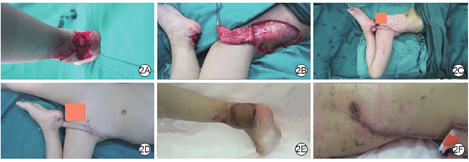
例2 男,7岁,主因电动车轮辐伤致左足跟皮肤缺损、跟腱外露1 d入院。入院诊断为轮辐伤,皮肤缺损、跟腱外露。入院当天急诊行彻底清创及VSD治疗,6 d后创面基底新鲜,创面面积7.0 cm×6.0 cm(图2A)。设计交腹股沟皮瓣(图2B),皮瓣面积10.0 cm×7.0 cm,将皮瓣蒂部捏成管状,供瓣区直接缝合(图2C)。皮瓣修复术后3周行皮瓣断蒂,断蒂后皮瓣血运良好,供瓣区愈合良好(图2D)。断蒂术后1个月,皮瓣愈合良好(图2E)。断蒂术后4个月随访,供瓣区可见线性瘢痕(图2F)。

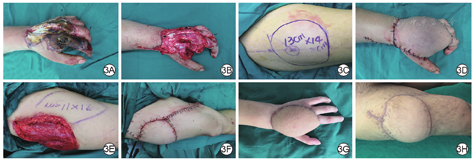
例3 男,28岁,主因左手高压电烧伤1 d入院。入院诊断为高压电烧伤,烧伤总面积3%TBSA,烧伤深度Ⅲ~Ⅳ度,左手示指干性坏死、伸指肌腱外露坏死(图3A)。入院后1周行左手扩创、切痂及截指术,可见肌腱及第2掌骨头外露(图3B),清创后创面面积为13.0 cm×12.0 cm。设计并切取面积为14.0 cm×13.0 cm的游离股前外侧皮瓣(图3C),转移修复左手创面(图3D)。将第一供瓣区创面缝合缩小,设计面积为21.0 cm×11.0 cm的股前内侧穿支皮瓣(图3E),转移修复第一供瓣区继发创面,第二供瓣区直接缝合(图3F)。术后4个月,左手游离股前外侧皮瓣存活良好(图3G),股前内侧穿支皮瓣存活良好,第二供瓣区仅有线性瘢痕(图3H)。

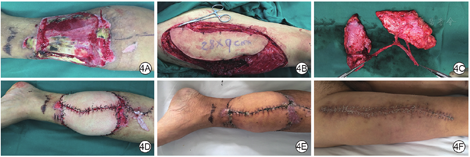
例4 男,35岁,主因左小腿高压电烧伤后皮肤缺损伴有胫骨、胫前肌腱外露5 d入院。入院诊断为高压电烧伤,烧伤总面积5%TBSA,烧伤深度Ⅲ~Ⅳ度。入院当天行创面彻底清创、VSD治疗,5 d后基底新鲜,可见胫骨、肌腱外露(图4A),创面面积18.0 cm×14.0 cm,设计游离股前外侧穿支分叶皮瓣,共2叶,单叶皮瓣面积14.0 cm×9.0 cm(图4B、图4C)修复。将分叶皮瓣移植至左小腿创面(图4D),供瓣区直接缝合,术后皮瓣成活。术后随访3个月,分叶皮瓣存活良好(图4E);供瓣区愈合较好,仅有线性瘢痕(图4F)。

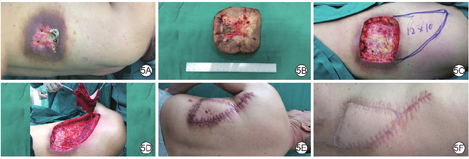
例5 男,40岁,主因左侧背部放射性溃疡1年入院。入院诊断为慢性放射性溃疡(图5A),入院后行左侧背部溃疡及周围瘢痕切除(图5B),瘢痕切除后创面面积10.0 cm×8.0 cm。设计V-Y推进背阔肌肌皮瓣(图5C),肌皮瓣面积12.0 cm×10.0 cm。将肌皮瓣掀起至胸背动脉起始点(图5D),向远端推进覆盖创面,供瓣区直接缝合。术后2周拆线,背阔肌肌皮瓣及供瓣区愈合良好(图5E),所切溃疡病理回报未见恶变。术后6个月复查,皮瓣存活良好,供瓣区仅有线性瘢痕(图5F)。

皮瓣在修复重建领域中应用广泛,皮瓣成活、损伤部位的功能恢复是临床医师关注的焦点,但如何以供瓣区最小的损伤获得受损部位较好修复往往被忽视。1995年,Hallock[2]提出"美学创伤外科"的理念:用最小美学损失或功能性畸形来实现伤口愈合。笔者对供瓣区修复的不同方案进行了探讨,力求选择恰当的方式,以最小的供瓣区损伤,使受区达到良好的修复效果。
1984年,Radovan[3]首次报道将皮肤软组织扩张器用于皮肤缺损的修复中,效果较佳。经过几十年的发展,皮肤软组织预扩张技术在瘢痕修复方面取得良好效果,供瓣区切口均可直接缝合,且术后仅有轻微的线性瘢痕[1,4]。因此,皮肤软组织扩张技术符合Hallock提出的美学创伤外科理念。此方法主要适用于大面积的瘢痕修复,尤其是面颈部的瘢痕[5,6,7,8]。本组20例面颈部瘢痕患者瘢痕切除后应用扩张后的头部、肩部或胸部皮瓣修复,效果较佳,且供瓣区能够直接缝合,外观损伤较小。张伟等[9]应用扩张后的腹部皮瓣,游离移植修复面颈部瘢痕,也取得较佳的修复效果。
选择理想的供瓣区同样可以达到供瓣区美学修复的效果。首先,供瓣区应选择隐蔽部位,比如手部损伤采用腹部皮瓣或腹股沟皮瓣修复。由于腹部皮瓣或腹股沟皮瓣供区隐蔽不影响躯体外露部位的外观,同时腹部松软,软组织量大,腹部供瓣区能够直接缝合,达到受区及供瓣区的美学修复效果。另外,患者年龄也是影响供瓣区选择的重要因素,既往儿童足踝的创面常采用小腿逆行岛状皮瓣修复,但供瓣区常需植皮,小腿外观欠佳。由于儿童膝关节和髋关节有良好的柔韧性,腹股沟位置隐蔽,笔者设计对侧或同侧交腹股沟皮瓣修复此区域创面,供瓣区隐蔽且能直接缝合,术后供受区均可达到美学修复的效果。因此,对于年龄较小患儿的足踝创面采用交腹股沟皮瓣修复,效果较佳。对于某一个区域的创面修复,选择创面周围哪个部位的皮瓣也决定了是否能够达到美学修复的目的。比如修复膝关节创面,若采用小腿区域的皮瓣,由于小腿软组织量小,供瓣区常需植皮;若采用软组织量大的大腿作为供瓣区,供瓣区就可直接缝合。本组10例膝关节创面患者采用逆行股前外侧皮瓣、膝上外侧皮瓣、逆行缝匠肌肌皮瓣等修复,供瓣区均可直接缝合,且张力小,后期瘢痕增生较轻。
供瓣区的美学修复的另一个方法就是优化皮瓣设计,即通过术前精巧设计,达到供瓣区美学修复的目的。(1)接力皮瓣。接力皮瓣是指一级皮瓣以带蒂或游离移植修复原发创面,二级皮瓣带蒂转移修复一级皮瓣的供区,两皮瓣以接力形式共同完成创面的修复[10,11,12,13]。接力皮瓣中一级皮瓣常为游离移植,二级皮瓣为带蒂转移[14,15,16,17] ;另一形式为两皮瓣均为带蒂转移[18,19,20,21,22]。本组36例患者采用接力皮瓣修复,第一供瓣区修复效果较佳,第二供瓣区均可直接缝合。Tong等[23]报道在5例患者中应用游离髂腹股沟皮瓣修复远端游离股前外侧皮瓣供区创面,这是另一种新形式的接力皮瓣,虽然取得良好的效果,但是麻醉及手术时间明显延长,增加患者手术风险,且手术操作人员人数要求较多。因此,接力皮瓣设计原则是二级皮瓣有可靠合适血供,手术操作简单;二级皮瓣供区能保证Ⅰ期缝合[24]。(2)分叶皮瓣。分叶皮瓣是指在同一个血管体区内切取的包含有多个同一种类的独立皮瓣,但又共同起源于一个较大的上级母体血管蒂的1组穿支皮瓣,仅需吻合1组血管蒂即可移植2个以上的皮瓣,包括双叶穿支皮瓣、三叶穿支皮瓣等[25]。分叶穿支皮瓣可通过术前精巧的手术设计,将宽大且不规则创面分解为多个"长而窄"的皮瓣,在修复受损区域创面的同时,又能直接缝合供瓣区创面,避免了供瓣区植皮,但不足是手术操作时间较长,血管痉挛的风险较大[26,27,28,29]。因此,术前需仔细探测穿支点位置,合理设计皮瓣,且可借助CT血管造影等进行三维重建,提高术前穿支定位的准确率,同时术中仔细解剖穿支,减少穿支损伤,提高手术成功率。本研究采用分叶皮瓣修复9例患者股前外侧皮瓣供区,术后分叶皮瓣全部成活,供瓣区直接缝合,随访时供瓣区仅有线状瘢痕。(3)改良V-Y推进皮瓣。传统的V-Y推进皮瓣依靠蒂部筋膜供血,皮瓣推进的距离较短,只适合修复较小的创面[30]。而携带知名血管蒂或知名穿支的改良V-Y推进皮瓣,既能够增加皮瓣推进距离,修复较大创面,供瓣区也可直接缝合,达到美学修复的目的[31,32]。
若供瓣区不能采用上述方法修复,可移植断层皮片修复,但有较多不足之处,如供瓣区凹陷、皮片挛缩或与基底的肌肉、肌腱粘连。为克服上述不足,笔者采用异体ADM+自体刃厚皮修复10例患者供瓣区,修复后效果接近全厚皮片修复的效果,质地柔软、外观良好,且供皮区仅有轻微的色素沉着[33,34,35]。但是异体ADM价格昂贵是其不足。
总之,在修复受损区域的时候,要同时兼顾供、受区的外观与功能。在选择供瓣区时尽量选择隐蔽、皮肤组织量大、能直接缝合的部位;对于不能直接缝合的供瓣区可通过皮肤预扩张、优化皮瓣设计的方法等来闭合,以减少供瓣区的损伤,达到美容修复的目的;对于不能直接缝合的巨大皮瓣供区,也可通过异体ADM结合自体刃厚皮的方法修复,以减少供瓣区的损伤。
所有作者均声明不存在利益冲突



























