
探讨血清超敏CRP(hs-CRP)、IL-6和粒细胞-巨噬细胞集落刺激因子(GM-CSF)水平在肺炎支原体肺炎(MPP)患儿病情及疗效评估中的作用。
收集MPP患儿60例为MPP组,选取同期体检的30例健康儿童为健康对照组。应用放射免疫法和免疫比浊法检测2组儿童血清hs-CRP、IL-6和GM-CSF水平。
与健康对照组比较,MPP组患儿血清hs-CRP、IL-6和GM-ESF水平均显著升高(P均<0.05);MPP组患儿治疗前临床肺部感染评分≤6分者与>6分者比较,hs-CRP、IL-6和GM-ESF水平显著增高,差异均有统计学意义(P均<0.05);治疗前MPP患儿血清hs-CRP、IL-6和GM-ESF水平明显高于治疗后水平,差异均有统计学意义(P均<0.05)。MPP患儿血清hs-CRP水平与IL-6、GM-CSF水平呈正相关(r=0.6012、0.5784,P均<0.01)。
血清hs-CRP、IL-6和GM-CSF参与肺炎支原体感染的全过程,监测这些细胞因子的变化有助于诊断、治疗和预后。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
肺炎支原体(MP)是引起儿童急性呼吸道感染的常见病原体,除可引起肺部病变外,尚可出现肺外器官受累。目前认为炎性细胞因子引发的免疫损伤在免疫机制中起重要作用[1],但在免疫级联反应中究竟以何种细胞因子为主导并不明确,本研究通过探讨血清超敏CRP(hs-CRP)、IL-6和粒细胞-巨噬细胞集落刺激因子(GM-CSF)测定在小儿MP肺炎(MPP)的表达及其与病情严重程度的关系,为临床治疗及预后评估提供理论依据。
选取2010年3月至2011年3月宁夏固原市人民医院收治的确诊的MPP患儿60例,诊断标准符合《诸福棠实用儿科学》MPP的诊断标准[2]。男36例,女24例;年龄1~13岁[(5.2±1.1)岁]。血清抗体MP IgM阳性,且无其他病原感染的临床或实验室证据。选取同期同地区来源的30例健康体检儿童为健康对照组(男17例,女13例;年龄3~14岁)。纳入研究的儿童均征得家长同意并签署知情同意书,同时获得医院伦理委员会的许可。2组儿童年龄、性别比较差异均无统计学意义(P均>0.05),具有可比性。
治疗前为未经红霉素、激素及免疫调节剂治疗的患儿予红霉素15 mg/(kg·次),静脉滴注,2次/d,连续1周。治疗后恢复期:临床症状消失,体征及胸部X线表现消失或明显减轻。症状缓解后改用阿奇霉素10 mg/(kg·d),1次/d,静脉滴注,疗程为5 d。健康对照组不做任何治疗。
MPP患儿分别于治疗前、病情至恢复期后采集空腹静脉血3 mL,健康对照组于同一时间段分别采集静脉血。IL-6采用酶联免疫法(试剂盒由浙江伊利康生物技术有限公司提供),血清hs-CRP检测采用放免比浊法,应用日立7170伞自动生化分析仪进行测定(试剂盒由浙江伊利康生物技术有限公司提供),操作按说明书。GM-CSF检测放射免疫分析(试剂盒由北方免疫试剂研究所提供),操作按说明书。
MPP病情严重程度采用临床肺部感染评分(CPIS)[2]对患儿病情严重程度进行评估。CPIS共有7项,包括WBC计数、体温、氧合情况、气管分泌物、胸部X线片、肺部浸润影及气管吸取物培养,最高得分为12分,分数越高,病情越重。比较2组儿童血清hs-CRP、IL-6和GM-CSF水平。
采用SPSS 13.0软件进行分析,计量资料采用 ±s表示,组间比较采用t检验和方差分析,相关分析采用直线回归,P<0.05为差异有统计学意义。
±s表示,组间比较采用t检验和方差分析,相关分析采用直线回归,P<0.05为差异有统计学意义。
结果见表1。
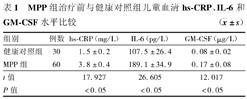
MPP组治疗前与健康对照组儿童血清hs-CRP、IL-6和GM-CSF水平比较( ±s)
±s)
MPP组治疗前与健康对照组儿童血清hs-CRP、IL-6和GM-CSF水平比较( ±s)
±s)
| 组别 | 例数 | hs-CRP(mg/L) | IL-6(pg/L) | GM-CSF(μg/L) |
|---|---|---|---|---|
| 健康对照组 | 30 | 1.5±0.2 | 107.5±26.4 | 0.08±0.02 |
| MPP组 | 60 | 3.8±0.4 | 189.1±34.9 | 0.17±0.08 |
| t值 | 17.927 | 26.605 | 12.017 | |
| P值 | <0.05 | <0.05 | <0.05 |
结果见表2。
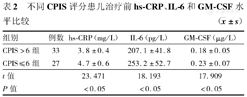
不同CPIS评分患儿治疗前hs-CRP、IL-6和GM-CSF水平比较( ±s)
±s)
不同CPIS评分患儿治疗前hs-CRP、IL-6和GM-CSF水平比较( ±s)
±s)
| 组别 | 例数 | hs-CRP(mg/L) | IL-6(pg/L) | GM-CSF(μg/L) |
|---|---|---|---|---|
| CPIS>6组 | 33 | 3.8±0.4 | 207.1±41.8 | 0.18±0.05 |
| CPIS≤6组 | 27 | 4.7±0.6 | 253.2±52.7 | 0.23±0.07 |
| t值 | 23.471 | 18.193 | 17.909 | |
| P值 | <0.05 | <0.05 | <0.05 |
结果见表3。
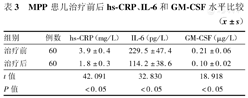
MPP患儿治疗前后hs-CRP、IL-6和GM-CSF水平比较( ±s)
±s)
MPP患儿治疗前后hs-CRP、IL-6和GM-CSF水平比较( ±s)
±s)
| 组别 | 例数 | hs-CRP(mg/L) | IL-6(pg/L) | GM-CSF(μg/L) |
|---|---|---|---|---|
| 治疗前 | 60 | 3.9±0.4 | 229.5±47.4 | 0.21±0.06 |
| 治疗后 | 60 | 1.8±0.3 | 114.2±38.6 | 0.10±0.02 |
| t值 | 42.091 | 32.830 | 18.918 | |
| P值 | <0.05 | <0.05 | <0.05 |
MPP患儿血清hs-CRP水平与IL-6、GM-CSF水平均呈正相关(r=0.6012、0.5784,P均<0.01)。
hs-CRP是急性感染和组织损伤时机体在应激状态下由肝脏合成的一种急性时相蛋白,不受红细胞、血红蛋白、脂质、药物及年龄等因素的影响,可与炎症同步变化,升高程度与感染程度呈正相关,具有感染时迅速升高、治疗后迅速下降的特点,是反映炎症、感染和疗效的良好指标[3]。而CRP水平的动态变化与疾病的活动性密切相关,动态监测对临床帮助较大,故被广泛应用于临床。本组资料显示MPP患儿急性期血清hs-CRP水平明显高于健康对照组,经治疗后又明显降低,提示hs-CRP参与MPP的发生、发展[4,5]。
IL-6主要由Th2成纤维细胞、巨噬细胞产生,IL-6是MPP发病的重要的非特异性炎性因子,参与肺部炎症的病理过程,还用于新生儿严重感染早期的重要指标[6,7]。本研究结果显示,MPP患儿治疗前血清IL-6水平明显高于健康对照组,而治疗后又明显降低,提示IL-6与MPP的发生、发展有关。IL-6在MPP急性期升高的作用是通过诱导T淋巴细胞的分化,加强炎性细胞因子的释放,促进炎症发生,导致自身抗体产生,诱发自身免疫性疾病[1]。GM-CSF是在炎性反应过程中有损伤的内皮细胞释放的一种多肽类激素样的造血生长因子,其可以促进造血祖细胞分化成单核-巨噬细胞,维持单核一巨噬细胞的生长、繁殖、分化,为炎性反应的敏感标志物[8]。本研究结果表明,MPP患儿血清GM-CSF水平显著高于健康对照组(P<0.05)。其升高的机制可能如下:(1)患儿体内的淋巴细胞处于活化状态使其表达增多。(2)患儿体内的T淋巴细胞、B淋巴细胞比例失衡,从而促使其表达增多。表明GM-CSF参与患儿疾病的发生与发展,有重要的临床价值[9]。研究显示MPP患儿血清hs-CRP水平与IL-6、GM-CSF水平呈正相关[10]。综上,检测MPP患儿血清hs-CRP、IL-6和GM-CSF水平变化,对了解病情、观察疗效和预后均具有一定的临床参考价值。






























