
介绍儿童急诊预检分诊的技术流程、人员设备准备、具体各项指标、注意事项及持续质量改进方法,同时简要介绍国内外常见的预检技术及在此领域的新技术和发展。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
急诊预检分诊是指采用科学的方法快速、有序地识别急危重患者,根据病情的严重程度确定治疗或进一步处理的优先次序,有利于充分利用急诊室的资源,缩短急危重患者的候诊时间,提高急诊的工作效率[1]。儿科预检分诊更是一项复杂的任务,由于婴幼儿存在沟通困难,年龄相关的影响因素,如生理参数、流行病学及不同疾病临床表现的差异等,均对儿科急诊预检分诊提出挑战[2]。国内外尚未形成统一的标准。现介绍儿童急诊预检分诊的技术流程、人员设备准备、具体各项指标、注意事项及持续质量改进方法,同时简要介绍国内外常见的预检技术及在此领域的新技术和发展。
国际上,目前较公认的包括澳大利亚分诊量表(Australasian Triage Scale,ATS)[3]、加拿大急诊预检量表(Canadian Triage and Acuity Scale,CTAS)[4]、英国曼彻斯特分诊系统(Manchester Triage System,MTS)[5]和美国紧急严重指数(Emergency Severity Index,ESI)[6,7],上述分诊系统均采用五级分诊法,且经临床研究显示其可靠性[8,9]。中国原卫生部提出了4级分诊制,本质上与CTAS一样,目前尚未形成统一的儿科急诊预检分诊标准。2012年复旦大学附属儿科医院根据我国国情,参照和改良CTAS方案,制定了上海市儿科急诊预检分诊标准和流程,将患儿分为5级:1级为危急,应立即抢救;2级为危重,应在15 min内接受治疗;3级为紧急,应在60 min内得到诊疗;4级为亚急,在120 min内就诊;5级为普通按序就诊,候诊时间3 h以上。1~3级患儿在急诊就诊,4~5级可至门诊就诊(表1)[10]。复旦大学附属儿科医院5级预检分诊流程见图1[11]。对比CTAS系统,该系统首先在3、4级候诊时间上做了改良,更匹配国内的急诊工作实际。其次,将年龄列为分诊的指标之一,将新生儿和<3个月的婴儿分级在3级以内。考虑到该年龄段患儿病情识别困难、变化快,将其分诊在3级以内,同时在急诊候诊区候诊,以便及时诊治和再评估。第三,将CTAS中的血压和呼吸,用毛细血管再充盈时间(CRT)和血氧饱和度(SpO2)替代,降低预检时间和工作量,也避免了由于患儿不配合导致的测量误差,更适应国内实际情况;最后,采用临床症状进行系统评估,简化对过去史的问诊,更易预检人员掌握。
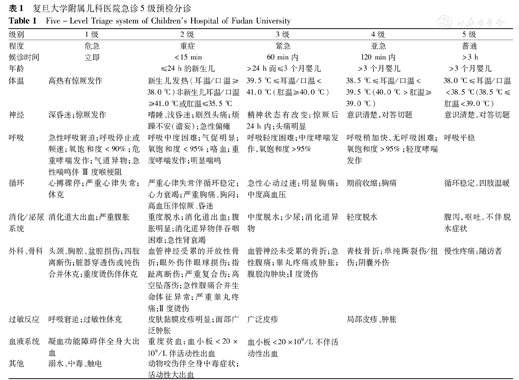
复旦大学附属儿科医院急诊5级预检分诊
Five-Level Triage system of Children′s Hospital of Fudan University
复旦大学附属儿科医院急诊5级预检分诊
Five-Level Triage system of Children′s Hospital of Fudan University
| 级别 | 1级 | 2级 | 3级 | 4级 | 5级 |
|---|---|---|---|---|---|
| 程度 | 危急 | 重症 | 紧急 | 亚急 | 普通 |
| 候诊时间 | 立即 | <15 min | 60 min内 | 120 min内 | >3 h |
| 年龄 | ≤24 h的新生儿 | >24 h而≤3个月婴儿 | >3个月婴儿 | >3个月婴儿 | |
| 体温 | 高热有惊厥发作 | 新生儿发热(耳温/口温≥38.0 ℃)非新生儿耳温/口温≥41.0 ℃或肛温≤35.5 ℃ | 39.5 ℃≤耳温/口温< 41.0 ℃(肛温≥40.0 ℃) | 38.5 ℃≤耳温/口温< 39.5 ℃(40.0 ℃>肛温≥ 39.0 ℃) | 38.0 ℃≤耳温/口温<38.5 ℃(38.5 ℃≤肛温<39.0 ℃) |
| 神经 | 深昏迷;惊厥发作 | 嗜睡、浅昏迷;剧烈头痛;烦躁不安(谵妄);急性偏瘫 | 精神状态有改变;惊厥后24 h内;头痛明显 | 意识清楚,对答切题 | 意识清楚,对答切题 |
| 呼吸 | 急性呼吸窘迫;呼吸停止或频速;氧饱和度<90%;危重哮喘发作;气道异物;急性喘鸣伴Ⅲ度喉梗阻 | 呼吸中度困难;气促明显;氧饱和度<95%;咯血;重度哮喘发作;明显喘鸣 | 呼吸轻度困难;中度哮喘发作,氧饱和度>95% | 呼吸稍加快、无呼吸困难;氧饱和度>95%;轻度哮喘发作 | 呼吸平稳 |
| 循环 | 心搏骤停;严重心律失常;休克 | 严重心律失常伴循环稳定;心力衰竭;严重胸痛、胸闷;高血压伴惊厥、昏迷 | 急性心动过速;明显胸痛;中度高血压 | 期前收缩;胸痛 | 循环稳定,四肢温暖 |
| 消化/泌尿系统 | 消化道大出血;严重腹胀 | 重度脱水;消化道出血;腹胀明显;消化道异物伴吞咽困难;急性肾衰竭 | 中度脱水;少尿;消化道异物 | 轻度脱水 | 腹泻,呕吐,不伴脱水症状 |
| 外科、骨科 | 头颈、胸腔、盆腔损伤;四肢离断伤;脏器穿透伤或钝伤合并休克;重度烫伤伴休克 | 血管神经受累的开放性骨折;眼外伤伴眼球损伤;指趾离断伤;严重复合伤;高空坠落伤;急性腹痛合并生命体征异常;严重睾丸疼痛;Ⅱ度烫伤 | 血管神经未受累的骨折;急性腹痛;睾丸疼痛或肿胀;腹股沟肿块;Ⅰ度烫伤 | 青枝骨折;单纯撕裂伤/扭伤;阴囊外伤 | 慢性疼痛;随访者 |
| 过敏反应 | 呼吸窘迫;过敏性休克 | 皮肤黏膜皮疹明显;面部广泛肿胀 | 广泛皮疹 | 局部皮疹、肿胀 | |
| 血液系统 | 凝血功能障碍伴全身大出血 | 重度贫血;血小板<20×109/L伴活动性出血 | 血小板<20×109/L不伴活动性出血 | ||
| 其他 | 溺水、中毒、触电 | 动物咬伤伴全身中毒症状;活动性大出血 |
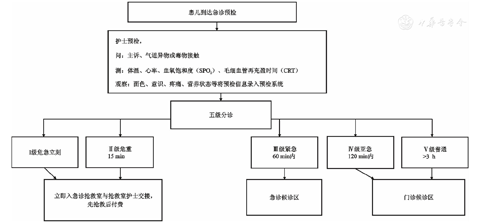
Five-Level Triage System of Children′s Hospital of Fudan University

Five-Level Triage System of Children′s Hospital of Fudan University
(1)医师:配置需满足以下要求:1级患儿立刻抢救;2级患儿15 min内救治;3级患儿急诊候诊区30~60 min诊治;引导4、5级患儿门诊候诊区按序就诊。在抢救室配备专科医师:1名,负责1、2级患儿救治工作。(2)护士:护士预检是目前世界上大多数医院的标准预检分诊模式。预检护士为工作年限5年以上,且具有良好的识别危重病的理论基础,每班安排2名护士进行预检工作。同时,为了实现和优化预检分诊系统的准确性和一致性,需对预检护士进行定期和统一的培训,包括标准的分条讲解、案例分析、情境模拟等,并采用考核准入制度,使其熟练掌握患儿分级与各级患儿分流。定期对存在分歧的案例进行科室内讨论,及时解决与反馈预检过程中出现的问题,以减少错误与偏差。
(1)预检分诊单或预检分诊录入软件:可将患儿预检信息登入系统,如预检时间、预检分级、主诉等,医师在诊治时可获得患儿预检信息。(2)预检台:需近距离直接观察患者。(3)体温计:推荐耳温计,可快速准确地获得体温。(4)便携式血氧饱和测定仪:配合合适的经皮氧探头可获得心率和SpO2数值。
由于儿童呼吸频率测定要求患儿配合及安静条件测定;血压测定大大增加人力及分诊时间且实际操作困难。在生命体征中采用SpO2和CRT分别替代呼吸频率和血压。
采用Won-Baker面部表情疼痛量表等进行疼痛评估。
采用STRONG kids评分等评级系统评估患儿营养情况。
根据美国急诊医师学会(ACEP)和急诊护士协会(ENA)的数据,认为理想的预检分诊系统应具备可靠性、有效性、实用性和相关性的特征[2],对预检人员而言应易于理解和迅速掌握,同时具有较高的内部一致性,可促进急诊资源的合理安排和使用,可预测临床结果,包括疾病的严重程度和病死率。与国外急诊预检系统比较,复旦大学附属儿科医院急诊预检分诊系统通过对年龄、体温、神经系统、呼吸系统、循环系统、消化/泌尿系统、创伤、血液系统、过敏反应及其他急症表现十大因素作为参考标准,不采用系统评估,以临床症状表现为主,预检护士较易理解掌握,且简化了简要病史及过去史询问。
为了避免患儿在候诊过程中发生病情变化,可在患儿候诊或病情出现变化时再次进行预检评估分级,并对其进行记录。推荐对1级患者进行持续监护,2~5级患者可根据各单位情况进行再评估。
儿童特别是婴幼儿依从性差,哭闹等均会对生命体征的采集造成困难。同时设备仪器受影响存在测量误差,如氧饱和度仪在严重贫血、低体温时可导致读数不稳定。因此,在具体应用时需注意生命体征不是预检分级的唯一依据。
ATS是国际上第一个实行5级分诊的预检系统,于1994年在澳大利亚急诊科推广实行,1998年加拿大学者在其基础上制定并实施CTAS。由于儿童(<17岁)的特殊性,2001年,在CTAS的基础上制订了儿童预检分诊指南(PedCTAS)[12],并于2008年进行了修订。MTS于1997年制定,目前在英国和欧洲广泛使用。其分诊系统较为复杂,根据患者的主诉设置了55组固定的分诊流程图,包括儿科分诊和电话分诊的内容。ESI则于1998年制定,于2001、2003和2005年分别进行修订,并加入了儿科急诊分诊标准,在美国大部分地区、欧洲部分国家和地区使用。各预检分诊量表比较见表2。国内,1999年,中国香港在参考ATS的基础上制定了中国香港急诊分诊指南(Hong Kong Accident and Emergency Triage Guideline,HKAETG)[13],而中国台湾在参考CTAS基础上制定了中国台湾急诊检伤与急迫度分级量表(Taiwan Triage and Acuity Scale,TTAS)同时建立了相关计算机预检分诊系统,于2010年实施。
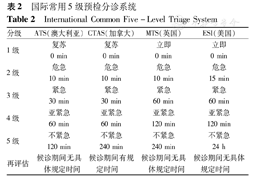
国际常用5级预检分诊系统
International Common Five-Level Triage System
国际常用5级预检分诊系统
International Common Five-Level Triage System
| 分级 | ATS(澳大利亚) | CTAS(加拿大) | MTS(英国) | ESI(美国) |
|---|---|---|---|---|
| 1级 | 复苏0 min | 复苏0 min | 立即0 min | 立即0 min |
| 2级 | 危急10 min | 危急10 min | 危急10 min | 危急15 min |
| 3级 | 紧急30 min | 紧急30 min | 紧急60 min | 紧急60 min |
| 4级 | 亚紧急60 min | 亚紧急60 min | 亚紧急120 min | 亚紧急120 min |
| 5级 | 不紧急120 min | 不紧急240 min | 不紧急240 min | 不紧急24 h |
| 再评估 | 候诊期间无具体规定时间 | 候诊期间有规定时间 | 候诊期间无具体规定时间 | 候诊期间无具体规定时间 |
急诊预检分诊实施信息化管理在科学管理、提高预检效率的同时还有利于建立预检分诊电子数据库,可为系统地进一步改进提供循证医学依据。利用数字化信息系统记录患者的基本信息、分诊科别、分诊级别、等候时间、分流方向等,可以连续收集资料,分析不同时段、不同季节患儿的疾病信息,可为急诊工作的计划、工作量统计及科学研究提供数据资料。2003年,加拿大急诊医师协会根据CTAS开发了计算机分诊软件(eTriage)[14],当分诊人员将收集到的数据录入后,eTriage会自动计算出患者的分诊结果,MTS亦有开发计算机MTS分诊软件[15]。
护士进行预检仍然是目前国际主流预检分诊模式。在全球日益拥挤的情况下,越来越多的学者担心这种老模式是否有效[16]。有文献总结了一些可加速急诊分流的干预措施[17,18],如预检护士申请X线、医师联络分诊和建立快速评估区等。而资深医师预检(senior doctor triage,SDT)引起较多关注[18,19,20]。SDT是资深急救医师参与或指导预检分诊,有研究认为对比标准单护士的预检模式,减少了滞留时间(length of stay,LOS),降低了未诊治自行离院患者(left without being seen,LWBS)的比例,缩短了等候时间(waiting time,WT)[20]。在急诊超负荷运转中,SDT可能是急诊管理中一个有价值的解决方案。进一步的多中心随机对照研究可以评估SDT的效益和成本。
急诊医学具有病情危急、不可预见性、疾病谱广等特点,从众多患者中识别出危重患者至关重要,因此,急诊预检分诊已逐渐成为急救医学的重要环节。鉴于儿童疾病的特点和国内急诊人力、空间资源有限,科学有效的预检分诊系统在儿童急诊尤为重要。复旦大学附属儿科医院急诊预检分诊参考国际5级预检系统,并对其进行改良,使其与国内急诊人员配置和患儿数量相匹配。胡菲等[10]通过临床应用该系统发现,Ⅰ、Ⅱ级患儿均能及时就诊;Ⅲ级患儿平均等候时间为25.4 min,Ⅳ级患儿为76.1 min,缩短了急诊患儿等候时间,保证了危重儿童得到及时的救治和医疗资源的合理应用;同时也明显提高了患儿家属满意度。



























