冠状动脉异常起源于对侧主动脉窦(AAOCA)是先天性冠状动脉畸形的一种,是一种可致心源性晕厥,甚至心源性猝死的冠状动脉畸形,而这种恶性心血管事件常以运动为诱因,多见于青少年及年轻人。近年来,年轻运动员在比赛中猝死的报道日益增加,并引发普遍关注。现介绍AAOCA的概念、分型、临床表现、诊断和处理策略。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
冠状动脉异常起源于对侧主动脉窦(AAOCA)是先天性冠状动脉畸形的一种,其发生率为0.78%~1.20%;该病是导致心源性猝死的最常见原因之一,在国外一项有关高校运动员猝死的尸检研究中,先天性冠状动脉畸形排在已知猝死病因的首位[1]。这种恶性心血管事件常以运动为诱因,多发生于青少年及年轻人[2,3,4]。近年来,年轻运动员在比赛中猝死的报道日益增加,并引发普遍关注,但目前国内对AAOCA却鲜见报道。现介绍AAOCA的概念、分型、临床表现、诊断和处理策略,以期提高广大儿科医师对AAOCA的认识。
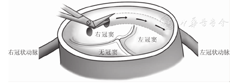
AAOCA指左或右冠状动脉异常起源于不相应的主动脉窦。部分AAOCA是良性的,可以终生无症状,但也有很多是会引起心肌缺血及胸痛,甚至会引起运动性晕厥及猝死。具有潜在危险性的AAOCA主要见于合并主动脉壁内走行的AAOCA。据文献报道,右冠状动脉起源于左冠窦为左冠状动脉起源于右冠窦的6~10倍,但左冠状动脉起源于右冠窦却更易导致晕厥及猝死[5,6]。异常的冠状动脉从对侧主动脉窦发出后可有多种走行,Cheezum等[7]将AAOCA病变冠状动脉主干走行途径分为5种(图1):(1)肺动脉前;(2)主肺动脉间;(3)肺动脉下-心肌内;(4)绕行于主动脉后;(5)绕行于心脏之后。AAOCA走行于主肺动脉间,易合并主动脉壁内走行,是最易引起晕厥及猝死的类型,又称之为"冠状动脉三明治畸形"[8]。

注:AO:主动脉;MV:二尖瓣:PV:肺动脉瓣;TV:三尖瓣。图中所示5种异常起源于对侧主动脉窦的冠状动脉主干分别位于:肺动脉前(蓝色);主肺动脉间(红色);肺动脉下-心肌内(橙色);绕行于主动脉后(绿色);绕行于心脏之后(紫色) AO:aorta;MV:mitral valve;PV:pulmonic valve;TV:tricuspid valve.The 5 main course subtypes of anomalous aortic origin of a coronary artery arising from the inappropriate sinus are shown:pre-pulmonic(blue);interarterial(red);subpulmonic(orange);retroaortic(green);retrocardiac(purple)
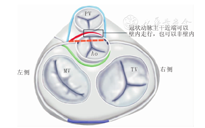
AAOCA的临床表现主要取决于冠状动脉的走行及是否合并主动脉壁内走行,走行于肺动脉或右心室流出道前或不合并壁内走行的右冠脉起源于左冠窦多数被认为是良性变异,一般不引起临床症状。而冠状动脉主动脉壁内走行的AAOCA病例(图2),异常冠状动脉通常为缝隙样开口,常有明显的开口及异常走行段狭窄,常会有胸痛、胸闷、抽搐、晕厥、甚至猝死等心肌缺血表现。与心肌缺血相关的临床症状通常发生于运动后,少部分患者安静时也可有胸闷及胸痛。有的患者其首发症状即为运动性猝死。以上表现常见于10~30岁的青少年及年轻人。国外曾报道了1例左冠状动脉异常起源于右冠窦合并主动脉壁内走行的患儿,在玩耍时猝死,其猝死时年仅5岁。AAOCA导致心肌缺血的机制仍不是十分清楚,但有学者已经发现以下几个病理特征与心肌缺血有关:冠状动脉主动脉壁内走形、冠状动脉走行于主动脉与肺动脉之间、冠状动脉与主动脉成锐角起源、冠状动脉缝隙样开口、冠状动脉走行经过左右冠窦交界处等[9,10,11]。Basso等[5]对猝死运动员的一项多中心研究显示,27例AAOCA中23例为左冠状动脉起源于右冠窦,4例为右冠状动脉起源于左冠窦,均合并主动脉壁内走行及开口狭窄。Eckart等[6]通过尸检研究发现AAOCA引起猝死的原因主要为左冠状动脉异常起源、冠状动脉壁内走行、主动脉锐角起源及开口狭窄有关。国内方面,广东省心血管病研究所对11例AAOCA患儿进行回顾性分析,其中的5例晕厥病例4例为左冠状动脉病变,1例为右冠状动脉病变,全部为主动脉壁内走行并裂隙样开口[12]。病变冠状动脉从对侧主动脉窦发出后,可向前或向后沿主动脉壁呈较为狭窄的锐角伸出,其开口多狭长,甚至呈裂隙样开口,激烈运动后,心率和心排出量增加,主动脉搏动增强,可进一步导致病变冠状动脉血流减少,而运动时患者的心肌耗氧量需要增加,因而易于出现心肌缺血;其次走行于主肺动脉间的冠状动脉易受到运动后扩张的主动脉和肺动脉的挤压,从而加重狭窄[13]。

注:LCA:左冠状动脉;RCA:右冠状动脉;箭头示左冠状动脉的异常起源开口 LCA:left coronary artery;RCA:right coronary artery;Arrow indicates the anomalous origin of left coronary artery
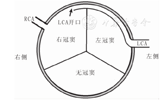
超声心动图是AAOCA优先选择的诊断方法,其优点在于便捷、经济、无风险,通常能观察到冠状动脉的起源及是否合并冠状动脉主动脉壁内走行,有经验的超声医师能快速准确地做出诊断。在健康小儿及青少年,超声心动图大动脉短轴切面可探查到左冠状动脉从左冠窦发出,右冠状动脉从右冠窦发出。而对于AAOCA的患儿,病变冠状动脉未从其正常的主动脉窦发出,多数患者可探及异常起源的冠状动脉开口。经胸超声心动图对于冠状动脉是否壁内走行多数可清晰显示(图3)。作者的经验认为,超声心动图对于是否合并壁内走行的判断优于心脏CT,是AAOCA是否合并壁内走行的最佳无创诊断手段。冠状动脉是否壁内走行对于指导外科医师手术决策具有重要意义。但需要注意的是,不少超声及临床医师对该病认识不足,有些运动性晕厥的AAOCA患者,在晕厥后不久就诊时心肌缺血较明显,左心室或右心室心肌会出现缺血水肿,在超声心动图上会有心肌稍增厚及收缩功能减低,加之该病心肌酶及肌钙蛋白增高,如不注意,会误诊为暴发性心肌炎。另外在临床工作中,对于儿童及青少年超声检查,超声医师往往侧重于心脏及大血管有无异常分流、心脏有无扩大及心脏瓣膜有无病变等情况,而忽视对冠状动脉的仔细探查,这也是造成漏诊的原因之一[14]。如果应用当前主流的心脏超声仪器仔细对冠状动脉进行探查,冠状动脉起源、是否壁内走行及冠状动脉开口有无狭窄等情况多数能清晰显示。

注:AO:主动脉;PA:肺动脉;黑色箭头所示为右冠状动脉,白色箭头所示为右冠状动脉壁内走行段;该例壁内走行段较短,冠状动脉开口无明显狭窄 AO:aorta;PA:pulmonary artery.The right coronary artery was marked as the black arrow while the intramural part was indicated as the white arrow.In this case,the ostium of right coronary artery is not narrow for its short distance of intramural course
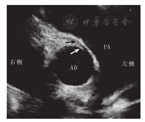
MSCT较高的空间分辨率和时间分辨率(<500 ms)能显示冠状动脉开口的位置及走行,以及其继发改变及伴发畸形(图4),所以MSCT在儿童冠状动脉疾病的诊断中得到较好应用。但其不足之处在于,MSCT很难对冠状动脉是否合并主动脉壁内走行做出准确诊断。
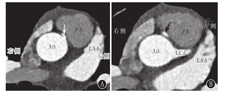

注:AO:主动脉;PA:肺动脉;LAA:左心耳;LCA:左冠状动脉;A:可见右冠状动脉起源于左冠窦,箭头所示为右冠状动脉;B:左冠状动脉起源正常,箭头所示为位于主动脉与肺动脉之间的右冠状动脉 AO:aorta;PA:pulmonary artery;LAA:left atrial appendage;LCA:left coronary artery;A:anomalous origin of right coronary artery from the left sinus,arrow indicates right coronary artery;B:the origin of left coronary artery is normal,arrow demonstrates the anomalous right coronary artery coursing between the aorta and pulmonary artery
既往认为冠状动脉造影为评价冠状动脉的金标准,但其有创性和昂贵的价格亦使其应用受限,而且其图像为二维图像,不能显示冠状动脉是否有主动脉壁内走行的情况[15]。随着超声多普勒技术及MSCT的应用,冠状动脉造影已不再作为AAOCA的常规检查。
青少年或年轻人运动时或运动后出现胸痛、胸闷、抽搐、晕厥等心肌缺血及运动性晕厥的临床表现,结合肌酸激酶同工酶(CK-MB)及肌钙蛋白增高,体表心电图心肌梗死或心肌缺血图形,临床上应首先考虑AAOCA诊断,超声心动图可以确诊本病。对于AAOCA病例,可行MSCT检查进一步证实诊断。AAOCA应与以下疾病鉴别:(1)血管迷走性晕厥。AAOCA临床特征为青少年运动中突发晕厥为主要表现,甚至部分患儿首发表现为运动性晕厥,如对本病不了解,易误诊为血管迷走性晕厥或脑源性晕厥,根据心肌酶、心电图、超声心动图、直立倾斜实验可鉴别。(2)心肌炎、心肌病。部分AAOCA患儿有胸痛、胸闷表现,心肌酶及心电图检查提示有心肌损害及缺血,若超声心动图未注意冠状动脉起源与走行情况,易误诊为心肌炎。部分AAOCA病例反复心肌缺血发作,心脏扩大较明显,有时易误诊为心肌病。根据胸痛、运动诱因等病史以及心脏超声和CT检查可鉴别。因此,强调当遇到运动后晕厥的患者,特别是心肌酶、心电图提示心肌缺血时,临床医师应对AAOCA高度警觉,在进行心脏超声检查时要提示超声诊断医师仔细探查冠状动脉,必要时应行心脏或冠状动脉CT进一步明确诊断。
并非所有的AAOCA患儿都需要外科干预。美国心脏协会、美国心脏病学会(AHA/ACC)2008年发表的成人先天性心脏病管理指南建议外科干预的AAOCA为:(1)所有出现心肌缺血或心律失常表现的AAOCA;(2)无症状左冠状动脉异常起源的AAOCA,且病变冠状动脉走行于主肺动脉之间;(3)右冠状动脉起源于左冠窦且走行于主肺动脉之间,如有心肌缺血的证据也建议手术[16]。部分学者认为<10岁患儿由于活动量少、>45岁无症状患者再发缺血相关症状的可能性小,这些年龄段发病率低;故患者年龄因素也应考虑在外科干预指征之内[17,18]。
AAOCA常见的几个手术方法为冠状动脉去顶手术(Unroofing术)、冠状动脉移植术、肺动脉移位术等。合并壁内走行的病例应行Unroofing术(图5),冠状动脉起源于对侧冠状窦无壁内走行的病例则行冠状动脉移植术,对于单一冠状动脉开口的AAOCA病例则通常进行肺动脉移位术。来自美国斯坦福大学医学院的Mainwaring等[19]2014年报道了他们的AAOCA手术经验。他们为55例壁内走行患者行Unroofing术,7例主肺动脉间走行的患者行冠状动脉移植术,14例单一冠状动脉开口的患者行肺动脉移植术,研究表明外科手术对于AAOCA是安全有效的。在国内,广东省心血管病研究所,也有报道Unroofing术手术经验,手术效果满意,术后患者恢复良好[20]。
有文献报道冠状动脉介入手术(PCI)治疗AAOCA,但证据有限。Angelini等[21]研究报告,对42例右冠状动脉起源于左冠窦且壁内走行的病例进行PCI术,术中对狭窄的右冠状动脉支架植入,术后30例症状得到改善,但支架内再狭窄率为13%,29%的患者在随访中有复发症状。也有学者提出,AAOCA患者口服β受体阻滞剂或卡托普利可减少心血管不良事件发生,但这些研究中病例均为>30岁的成人,也无左冠状动脉病变的患者[22,23],故药物治疗仍缺乏有力的证据。
对于无症状AAOCA患儿的最优治疗方案在一定程度上仍存在争议,特别是右冠状动脉异常起源于左冠窦伴主肺动脉间走行或非长段壁内走行的病例。2015年AHA/ACC发表的针对患先天性心脏病的运动员的管理指南中指出,无症状的右冠状动脉异常起源的AAOCA患者应予运动平板试验评估,阳性者建议限制体育活动并手术治疗,阴性者可以个体化对待,绝大多数予以限制剧烈运动;对于需要从事运动的患者建议手术治疗[24]。部分学者认为,年龄在10~40岁的右冠状动脉异常起源于左冠窦,并伴主肺动脉间走行或壁内走行患者,无论是否有心肌缺血表现,均应手术治疗。但多数学者认为右冠状动脉异常起源的患儿发生心源性猝死风险低,除非合并长段壁内走行、右冠状动脉明显狭窄及出现相关症状等需要手术治疗,其他大多数病例建议严密随访,并予以限制剧烈活动,随访期间一旦出现运动后胸痛、晕厥,则建议手术治疗[25,26]。广东省心血管病研究所对4例无症状右冠状动脉异常起源于左冠窦伴主肺动脉间走行的病例(非长段壁内走行)进行3~44个月随访,随访期间予限制体育活动,4例患儿均无胸痛、晕厥症状,定期复查行心电图未见异常,现仍在严密随访中[12]。
AAOCA术后随访大部分患者远期效果良好、症状消失,并可从事体育运动;如术前发生广泛的心肌梗死、心功能差,则术后心功能可能难以恢复,需给予药物支持治疗,部分病例预后欠佳[27]。因此,本病早发现、早诊断和早治疗具有重要临床意义。