
探讨微创肺表面活性物质治疗(minimally invasive surfactant therapy,MIST)技术在新生儿呼吸窘迫综合征(NRDS)治疗中的应用效果和安全性。
将2017年1月至2018年1月广州市妇女儿童医疗中心48例胎龄30~36周诊断为NRDS的早产儿采用随机数字表法分为MIST组(23例)和气管插管-使用肺表面活性物质-拔管使用持续呼吸道正压通气(INSURE)组(25例),MIST组在经鼻持续呼吸道正压通气(nCPAP)下经直接喉镜直视将细血管导管置于气管内并注入肺表面活性物质(PS);INSURE组气管插管注入PS,拔管后行nCPAP。观察MIST组和INSURE组不良反应及并发症的发生率。
MIST组和INSURE组患儿在给药过程中发生血氧饱和度(SpO2)下降(26.1%比36.0%)、心动过缓(13.0%比24.0%)、再次使用PS(8.7%比4.0%)等方面比较,差异均无统计学意义(均P>0.05),出生72 h内均无需重新插管机械通气;MIST组和INSURE组的无创辅助通气时间[8 d(5.5~12.5 d)比7 d(5.0~14.0 d)]、总吸氧时间[12 d(7.0~26.5 d)比10 d(10.0~23.0 d)]及住院天数[(34.22±16.06) d比(30.88±14.35) d]比较,差异均无统计学意义(均P>0.05);MIST组和INSURE组患儿均无死亡、无脑室内出血发生;MIST组与INSURE组气胸(0比4.0%)、支气管肺发育不良(21.7%比16.0%)、早产儿视网膜病(21.7%比12.0%)、坏死性小肠结肠炎(21.7%比2.0%)的发生率比较,差异均无统计学意义(均P>0.05)。
对于早产儿NRDS,MIST技术是一种安全有效的PS给药方法。对于临床评估暂不需要进行气管插管机械通气的患儿,均可采用MIST技术予PS。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
新生儿呼吸窘迫综合征(neonatal respiratory distress syndrome,NRDS)是早产儿的重要疾病,国内外指南均建议对出生后有自主呼吸的患儿即刻予经鼻持续呼吸道正压通气(nCPAP)治疗,并选择性应用肺表面活性物质(PS)[1,2],可采用气管插管-使用PS-拔管使用nCPAP (INSURE)技术,或低侵入性PS治疗(less invasive surfactant administration,LISA)技术、微创PS治疗(minimally invasive surfactant therapy,MIST)技术。INSURE技术实施过程中需气管插管及正压通气,可引起呼吸道损伤和加重早产儿未成熟肺组织的损伤,为避免此类损伤,欧洲和澳大利亚学者提出了LISA和MIST技术[3,4,5],其多用于超低、极低出生体质量儿[3,4,5],而有关LISA和MIST技术治疗早产儿NRDS效果评价国内鲜有报道[6,7]。本课题组在前期临床观察中发现MIST技术较LISA技术有更好的可操作性,因此本研究采用MIST技术治疗NRDS,通过与INSURE技术比较,探讨MIST技术治疗NRDS的疗效及安全性,以寻求一种更理想的PS给药方法。
选取2017年1月至2018年1月在广州市妇女儿童医疗中心出生并收入新生儿重症监护病房(NICU)住院治疗的符合NRDS诊断标准[8]的早产儿。纳入标准:(1)出生12 h内未行气管插管的30~36周早产儿;(2)出生后需nCPAP无创辅助通气的NRDS患儿;(3)治疗前胸部X线片证实存在NRDS Ⅰ~Ⅱ级,无气漏综合征。排除标准:(1)出生后立即需气管插管机械通气的患儿;(2)存在先天性肺发育不良、先天性呼吸道畸形、先天性膈疝、气管食管瘘、脐膨出、腹裂等及其他危及生命的先天畸形;(3)患儿监护人不愿参加本研究或不能提供书面知情同意书。本研究经广州市妇女儿童医疗中心医学伦理委员会批准(批准文号:2018042801),患儿监护人均知情同意,并签署知情同意书。采用随机数字表法将符合条件的患儿分为MIST组和INSURE组。最终48例NRDS早产儿纳入研究,其中MIST组23例,INSURE组25例。
采用牛肺表面活性剂(珂立苏,华润双鹤药业股份有限公司,国药准字:H20052128),按照70~100 mg/kg的剂量给药。给药前将药品及灭菌注射用水预热至37 ℃,每支(70 mg/支)加入1.2 ~1.5 mL注射用水溶解,震荡5~10 min至完全溶解,用5 mL无菌注射器全部抽取后备用;用药前清理呼吸道分泌物。
患儿始终保持在nCPAP无创辅助通气下,在温箱内取仰卧位,以直接喉镜暴露声门,使用16号静脉留置针(16G Angiocath,美国BD公司),预先测量标记好插入深度[出生体质量(kg)+6 cm],拔除针芯,将血管套管插入声门至预期深度,移除喉镜,保持患儿口闭合以保证nCPAP的呼气末正压(PEEP)维持在6 cmH2O (1 cmH2O=0.098 kPa)以上;将已抽取好药物的注射器连接在血管套管针末端,2 min内缓慢推注PS,间断回抽胃管以确保药物没有注入胃内。药物注射完后,拔除血管套管,继续nCPAP无创辅助通气。
患儿在温箱内取仰卧位,以直接喉镜暴露声门,插入气管导管,确定导管位置正确后以胶布固定,接复苏囊正压通气,将已抽取好药物的注射器连接5.5号头皮针,以30°~40°刺入气管插管内(注意勿用力过猛,以免刺破对侧),沿气管插管下行继续进针至针头的2/3,甚至全部进入气管导管内,缓慢推注PS,同时予复苏囊正压通气。给药完毕后再予复苏囊正压通气5 min,拔除气管导管,重新予nCPAP无创辅助通气。
如存在NRDS病情进展证据,持续需氧或机械通气,可再次使用PS。MIST组和INSURE组无创辅助通气失败需气管插管机械通气的指征:(1)吸入氧体积分数(FiO2)>60%仍不能维持经皮血氧饱和度(SpO2)>90%;(2)难以纠正的严重代谢性酸中毒(pH<7.2)或呼吸性酸中毒(二氧化碳分压>65 mmHg,1 mmHg=0.133 kPa);(3)反复呼吸暂停:24 h内发作>6次,或>2次需复苏囊正压通气才能恢复。
SpO2下降(<85%)、心动过缓(<100次/min)以及治疗后再次使用PS率、72 h内机械通气率、无创辅助通气时间、总吸氧时间、住院天数、病死率以及并发症等。并发症及转归:(1)死亡;(2)气胸:包括间质性肺气肿、纵隔积气、气胸等;(3)支气管肺发育不良(bronchopulmonary dysplasia,BPD);(4)坏死性小肠结肠炎(necrotizing enterocolitis,NEC);(5)早产儿视网膜病(retinopathy of prematurity,ROP);(6)脑室内出血(intraventricular hemorrhage,IVH)。
采用SPSS 20.0软件分析。计量资料以 ±s表示,2组间比较采用t检验;非正态分布者用中位数(四分位间距)表示,组间比较采用秩和检验;计数资料以百分比(%)表示,率的显著性差异采用χ2检验。P<0.05为差异有统计学意义。
±s表示,2组间比较采用t检验;非正态分布者用中位数(四分位间距)表示,组间比较采用秩和检验;计数资料以百分比(%)表示,率的显著性差异采用χ2检验。P<0.05为差异有统计学意义。
2组患儿在胎龄、出生体质量、性别、分娩窒息、产前激素使用率、剖宫产率等一般资料的比较,差异均无统计学意义(均P>0.05),见表1。
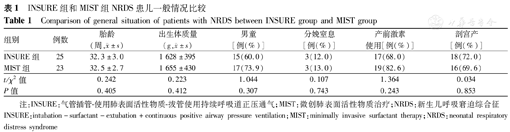
INSURE组和MIST组NRDS患儿一般情况比较
Comparison of general situation of patients with NRDS between INSURE group and MIST group
INSURE组和MIST组NRDS患儿一般情况比较
Comparison of general situation of patients with NRDS between INSURE group and MIST group
| 组别 | 例数 | 胎龄(周, ±s) ±s) | 出生体质量(g, ±s) ±s) | 男童[例(%)] | 分娩窒息[例(%)] | 产前激素使用[例(%)] | 剖宫产[例(%)] |
|---|---|---|---|---|---|---|---|
| INSURE组 | 25 | 32.3±3.0 | 1 628±395 | 15(60.0) | 3(12.0) | 17(68.0) | 18(72.0) |
| MIST组 | 23 | 32.5±2.7 | 1 655±430 | 17(73.9) | 3(13.0) | 19(82.6) | 16(69.6) |
| t/χ2值 | 0.242 | 0.223 | 1.044 | 0.107 | 1.364 | 0.034 | |
| P值 | 0.405 | 0.412 | 0.307 | 0.743 | 0.243 | 0.853 |
注:INSURE:气管插管-使用肺表面活性物质-拔管使用持续呼吸道正压通气;MIST:微创肺表面活性物质治疗;NRDS:新生儿呼吸窘迫综合征
INSURE:intubation-surfactant-extubation+continuous positive airway pressure ventilation;MIST:minimally invasive surfactant therapy;NRDS:neonatal respiratory distress syndrome
MIST组中有2例患儿经2次插管尝试后正确置管,INSURE组中有1例需经2次插管尝试后正确置管,2组比较差异无统计学意义(χ2=0.005 6,P=0.941)。2组在给药过程中发生SpO2下降、心动过缓、再次使用PS等情况比较,差异均无统计学意义(均P>0.05);2组患儿出生72 h内均无需重新插管机械通气,见表2。2组间在无创辅助通气时间、总吸氧时间及住院天数之间比较,差异均无统计学意义(均P>0.05),见表3。2组患儿均无死亡、无IVH发生,2组气胸、BPD、ROP、NEC的发生率比较,差异均无统计学意义(均P>0.05),见表4。
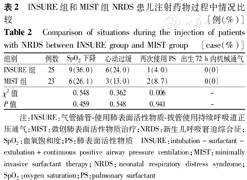
INSURE组和MIST组NRDS患儿注射药物过程中情况比较[例(%)]
Comparison of situations during the injection of patients with NRDS between INSURE group and MIST group[case(%)]
INSURE组和MIST组NRDS患儿注射药物过程中情况比较[例(%)]
Comparison of situations during the injection of patients with NRDS between INSURE group and MIST group[case(%)]
| 组别 | 例数 | SpO2下降 | 心动过缓 | 再次使用PS | 出生72 h内机械通气 |
|---|---|---|---|---|---|
| INSURE组 | 25 | 9(36.0) | 6(24.0) | 1(4.0) | 0(0) |
| MIST组 | 23 | 6(26.1) | 3(13.0) | 2(8.7) | 0(0) |
| χ2值 | 0.548 | 0.362 | 0.006 | - | |
| P值 | 0.459 | 0.548 | 0.941 | - |
注:INSURE:气管插管-使用肺表面活性物质-拔管使用持续呼吸道正压通气;MIST:微创肺表面活性物质治疗;NRDS:新生儿呼吸窘迫综合征;SpO2:血氧饱和度;PS:肺表面活性物质
INSURE:intubation-surfactant-extubation+continuous positive airway pressure ventilation;MIST:minimally invasive surfactant therapy;NRDS:neonatal respiratory distress syndrome;SpO2:oxygen saturation;PS:pulmonary surfactant

INSURE组和MIST组NRDS患儿氧疗时间比较
Comparison of time of oxygen therapies of patients with NRDS in INSURE group and MIST group
INSURE组和MIST组NRDS患儿氧疗时间比较
Comparison of time of oxygen therapies of patients with NRDS in INSURE group and MIST group
| 组别 | 例数 | 无创辅助通气时间[中位数(四分位间距)] | 总吸氧时间[中位数(四分位间距)] | 住院天数(d, ±s) ±s) |
|---|---|---|---|---|
| INSURE组 | 25 | 7(5.0~14.0) | 10(5.0~23.0) | 30.88±14.35 |
| MIST组 | 23 | 8(5.5~12.5) | 12(7.0~26.5) | 34.22±16.06 |
| u/t值 | 0.640 | 0.598 | 0.761 | |
| P值 | 0.522 | 0.549 | 0.225 |
注:INSURE:气管插管-使用肺表面活性物质-拔管使用持续呼吸道正压通气;MIST:微创肺表面活性物质治疗;NRDS:新生儿呼吸窘迫综合征
INSURE:intubation-surfactant-extubation+continuous positive airway pressure ventilation;MIST:minimally invasive surfactant therapy;NRDS:neonatal respiratory distress syndrome
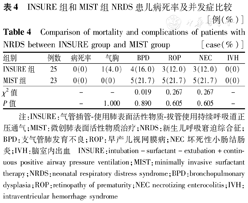
INSURE组和MIST组NRDS患儿病死率及并发症比较[例(%)]
Comparison of mortality and complications of patients with NRDS between INSURE group and MIST group[case(%)]
INSURE组和MIST组NRDS患儿病死率及并发症比较[例(%)]
Comparison of mortality and complications of patients with NRDS between INSURE group and MIST group[case(%)]
| 组别 | 例数 | 病死率 | 气胸 | BPD | ROP | NEC | IVH |
|---|---|---|---|---|---|---|---|
| INSURE组 | 25 | 0(0) | 1(4.0) | 4(16.0) | 3(12.0) | 3(12.0) | 0(0) |
| MIST组 | 23 | 0(0) | 0(0) | 5(21.7) | 5(21.7) | 5(21.7) | 0(0) |
| χ2值 | - | - | 0.019 | 0.267 | 0.267 | - | |
| P值 | - | 1.000 | 0.890 | 0.605 | 0.605 | - |
注:INSURE:气管插管-使用肺表面活性物质-拔管使用持续呼吸道正压通气;MIST:微创肺表面活性物质治疗;NRDS:新生儿呼吸窘迫综合征;BPD:支气管肺发育不良;ROP:早产儿视网膜病;NEC坏死性小肠结肠炎;IVH:脑室内出血
INSURE:intubation-surfactant-extubation+continuous positive airway pressure ventilation;MIST:minimally invasive surfactant therapy;NRDS:neonatal respiratory distress syndrome;BPD:bronchopulmonary dysplasia;ROP:retinopathy of prematurity;NEC necrotizing enterocolitis;IVH:intraventricular hemorrhage syndrome
由于产前激素的使用,出生后早期使用无创呼吸支持,以及有NRDS症状早期选择性使用PS的策略,使需要气管插管机械通气的早产儿大大减少[9,10],2015年新生儿复苏指南推荐,对于有自主呼吸的NRDS,考虑应用无创通气技术nCPAP而非常规插管机械通气[11]。INSURE技术是近年来应用比较广泛和成熟的一种PS替代治疗的方法,但INSURE技术也存在一些问题:(1) INSURE技术需气管插管,插管可能损伤呼吸道,也诱发疼痛应激;(2) PS给药时正压通气可损伤尚未发育成熟的肺组织而增加BPD的风险;(3)用药过程中心率、血压及SpO2异常波动可增加早产儿颅内出血、脑室周围白质软化的风险;(4)插管时应用镇静剂可抑制自主呼吸导致拔管困难[12];(5)仍有一部分患儿可能遭遇INSURE治疗失败,需重新气管插管使用有创呼吸机支持,可能增加发生延迟机械通气所致并发症的风险[13,14]。
近年来国外开始探索以无创的方式进行PS替代治疗以减少气管插管的危害[15],主要包括经喉罩给药、雾化吸入、LISA技术和MIST技术,前2种方法的研究均为小样本研究或个案报道,其安全性和有效性尚不肯定。LISA技术最早由德国学者提出,是在患儿有自主呼吸持续无创辅助通气下,借助Magill钳将胃管插入呼吸道内注入PS以减少插管的损伤和降低机械通气的需要[16]。但是该方法由于胃管较软不易通过声门,易在口腔中弯曲盘旋,不易固定,且新生儿科医师较少经鼻气管插管,对Magill钳的使用不熟练,而导致操作困难。2010年澳大利亚的Dargaville等[17]提出了使用质地较硬的血管导管代替胃管,无需借助Magill钳即可在直接喉镜下插入声门进行PS替代治疗的方法,即MIST技术,使得给药更简便。在Dargaville等[18]的最新报道中,在胎龄29~32周的早产儿中使用MIST法予PS替代治疗可显著提高nCPAP的成功率,降低气胸的发生风险。
本研究的目的主要是评价MIST技术的效果和安全性,为排除一些因素的干扰,特别是胎龄较小和NRDS Ⅲ~Ⅳ期早产儿给药后重新气管插管机械通气的概率较大,因此,本研究选取胎龄30~36周的中晚期早产儿作为研究对象,结果显示2组患儿在给药72 h内均无需气管插管机械通气。对于胎龄<34周的患儿在操作前均予负荷量咖啡因治疗,2组给药时均未使用镇静剂,操作均由NICU专科医师进行。本研究INSURE组仅1例由于患儿躁动需经2次插管尝试方能正确置管;而MIST组患儿中有2例需经2次插管尝试方能正确置管,均发生在开始试验早期操作不熟练的情况下,到后期基本在10 s内可一次置管成功,整个干预过程在5 min内完成。而且采用INSURE技术给药时,药液经气管插管喷洒至气管内,有时可见PS反流至气管插管上端,可能导致药液浪费;而MIST技术选用的16号血管导管外直径为1.7 mm,远小于标准无囊2.5 mm气管导管的外直径(3.5 mm),不易发生药液反流,且残留在管壁上的药液较少,减少PS的损耗,理论上造成呼吸道损伤概率也低。本研究结果显示,2组在给药过程中发生SpO2下降、心动过缓、再次使用PS的情况无明显差异,2组患儿出生72 h内均无需重新插管机械通气。2组的无创辅助通气时间、总吸氧时间及住院天数比较,差异亦均无统计学意义。2组患儿均无死亡、无IVH发生;MIST组无气胸发生,INSURE组有1例发生气胸,无需行胸腔闭式引流,气胸自行吸收;2组间BPD、ROP、NEC的发生率差异无统计学意义,说明MIST技术同INSURE技术一样,对于NRDS早产儿安全可行,不会造成更多的并发症或合并症。
综上,本研究结果显示,MIST技术是治疗NRDS的一种安全有效的给药方法,该方法操作简便,且与INSURE技术比较,同样安全有效。对于临床评估暂不需要进行气管插管机械通气的NRDS患儿,均可采用MIST技术。但由于本研究是单中心小样本研究,其效果和安全性尚需大样本的多中心随机对照试验进一步验证。



























