
分析神经母细胞瘤(NB)患儿的首发症状及其临床表现特点,研究临床症状对早期识别本病的意义。
回顾性分析2007年3月31日至2015年3月31日在北京儿童医院血液肿瘤中心确诊的NB患儿资料。根据年龄分为<1岁组和≥1岁组,比较2组患儿临床症状的差异及以不同临床症状为首发表现的NB患儿肿瘤生物学特征的差异。
共纳入NB患儿330例,其中<1岁组43例,最常见的症状为咳嗽和发热(分别为17例,各占39.5%);≥1岁组287例,常见的临床表现依次为发热(177例,61.7%)、淋巴结大(107例,37.3%)、肢体疼痛(97例,33.8%)和贫血(48例,16.7%)。症状学比较显示,发热(39.5%比61.7%)、贫血(4.7%比16.7%)、骨痛(0比33.8%)、腹痛(0比25.3%)、腹泻(16.3%比3.0%)、淋巴结大(7.0%比37.3%)及食欲减退(9.3%比33.4%)等症状的出现率在2组间比较差异均有统计学意义(χ2=6.68、6.00、18.99、10.19、12.73、14.12、9.21,均P<0.05)。在病初具有发热、贫血、淋巴结大、皮肤出血点或眶周淤斑、骨痛、腹痛、眼球突出及食欲下降等症状之一的患儿,其血清乳酸脱氢酶值明显升高;在病初具有发热、贫血、淋巴结大、骨痛、肢体活动异常、腹痛、多汗表现之一的患儿,尿香草扁桃酸值高于正常值(P<0.05)。
<1岁NB患儿最常见的症状为发热、咳嗽,≥1岁NB患儿常见的临床表现依次为发热、淋巴结大、肢体疼痛和贫血。对于有以上特定临床表现的患儿,按年龄分为<1岁及≥1岁组进行必要的NB相关检查,以尽早识别和诊断NB。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
神经母细胞瘤(neuroblastoma,NB)是儿童最常见的颅外恶性实体肿瘤,尽管目前治疗手段已使NB患儿的总体生存率有所提高,但高危患儿临床预后仍然不佳[1]。因此,如何根据早期症状识别NB患儿,以避免诊断延迟对改善预后有重要意义[2]。本研究通过对不同年龄NB患儿多样化临床表现的总结和比较,期望增加对NB的早期识别度,提高早期诊断水平。
(1)纳入标准:2007年3月31日至2015年3月31日在北京儿童医院血液肿瘤中心就诊,经临床或病理确诊为NB的患儿[3]。(2)排除标准:临床症状资料不全、未在本中心接受系统治疗的NB患儿。患儿入院时其监护人均已签署知情同意书。本研究通过医院医学伦理委员会批准(批准文号:2014-102)。
收集记录入组病例的就诊过程、临床症状及临床资料,包括性别、起病年龄、就诊时的症状和体征、持续时间,首次就诊检查项目及怀疑诊断,确诊后临床分期、危险度分组、肿瘤原发部位、与诊断有关的实验室检查结果[乳酸脱氢酶(lactate dehydrogenase,LDH)、香草扁桃酸(vanillymandelic acid,VMA)等]。根据确诊NB时年龄,将入组病例分为<1岁组和≥1岁组[2]。
入组NB患儿的临床分期参考国际NB分期系统(International Neuroblastoma Staging System,INSS)[4,5,6],危险度分组参考美国儿童肿瘤协作组(Children′s Oncology Group,COG)标准[7],以本中心-NB-2007方案为准,进行诊断、治疗和随访。
应用SPSS 20.0统计软件进行分析,不符合正态分布的计量资料采用中位数(最小值~最大值)表示,计数资料用例数(%)表示。采用χ2检验比较<1岁组及≥1岁组患儿临床症状的差异性,以不同临床症状为首发表现的NB患儿肿瘤生物学特征的差异;某项症状若频数<5,则采用Fisher′s确切检验进行校正。P<0.05为差异有统计学意义。
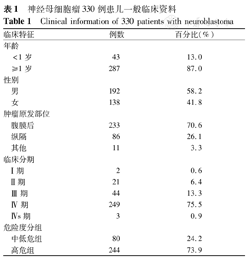
共纳入NB患儿330例。其中男192例,女138例;确诊NB时中位年龄43个月(1.5 ~191.0个月);确诊时平均病程为3个月。入组患者年龄、性别、肿瘤原发部位、确诊NB时临床分期及危险度分组情况见表1。
神经母细胞瘤330例患儿一般临床资料
Clinical information of 330 patients with neuroblastoma
神经母细胞瘤330例患儿一般临床资料
Clinical information of 330 patients with neuroblastoma
| 临床特征 | 例数 | 百分比(%) | |
|---|---|---|---|
| 年龄 | |||
| <1岁 | 43 | 13.0 | |
| ≥1岁 | 287 | 87.0 | |
| 性别 | |||
| 男 | 192 | 58.2 | |
| 女 | 138 | 41.8 | |
| 肿瘤原发部位 | |||
| 腹膜后 | 233 | 70.6 | |
| 纵隔 | 86 | 26.1 | |
| 其他 | 11 | 3.3 | |
| 临床分期 | |||
| Ⅰ期 | 2 | 0.6 | |
| Ⅱ期 | 21 | 6.4 | |
| Ⅲ期 | 44 | 13.3 | |
| Ⅳ期 | 249 | 75.5 | |
| Ⅳs期 | 3 | 0.9 | |
| 危险度分组 | |||
| 中低危组 | 80 | 24.2 | |
| 高危组 | 244 | 73.9 | |
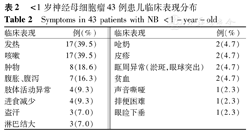
<1岁NB患儿症状分布情况见表2,临床最常见的症状为咳嗽及发热,分别占39.5%。罕见的NB临床表现包括非常见原发部位肿瘤的占位效应(1例左后纵隔占位患儿仅以哭声嘶哑起病,经影像学检查发现纵隔占位;1例骶髂前占位NB患儿,存在直肠受压,病初仅表现为排便费力、大便呈扁片状);另有如长期腹泻,阵挛和共济失调等罕见副肿瘤综合征表现;1例以皮疹起病,为同时发病的朗格汉斯细胞组织细胞增生症并NB。
<1岁神经母细胞瘤43例患儿临床表现分布
Symptoms in 43 patients with NB <1-year-old
<1岁神经母细胞瘤43例患儿临床表现分布
Symptoms in 43 patients with NB <1-year-old
| 临床表现 | 例(%) | 临床表现 | 例(%) |
|---|---|---|---|
| 发热 | 17(39.5) | 呛奶 | 2(4.7) |
| 咳嗽 | 17(39.5) | 皮疹 | 2(4.7) |
| 肿物 | 8(18.6) | 眶周异常(淤斑,眼球突出) | 2(4.7) |
| 腹胀、腹泻 | 7(16.3) | 贫血 | 2(4.7) |
| 肢体活动异常 | 4(9.3) | 声音嘶哑 | 1(2.3) |
| 进食减少 | 4(9.3) | 排便困难 | 1(2.3) |
| 盗汗 | 3(7.0) | 眼睑下垂 | 1(2.3) |
| 淋巴结大 | 3(7.0) |
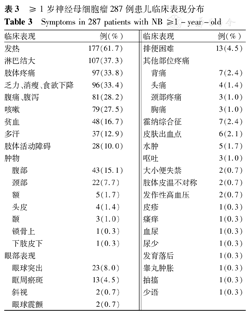
≥1岁组NB患儿临床表现分布见表3。发热为最常见的临床表现,占61.7%;其次为淋巴结大,占37.3%。有贫血表现的患儿48例,占16.7%,该比例较<1岁组明显增多。乏力、消瘦、体质量下降、食欲减退、多汗等肿瘤相关的非特异性症状在本组患儿中所占比例明显高于1岁以内组。在出现频数较少的症状中,5例患儿存在霍纳综合征,2例患儿表现为眼球震颤,临床诊断为眼阵挛-肌阵挛综合征。
≥ 1岁神经母细胞瘤287例患儿临床表现分布
Symptoms in 287 patients with NB ≥1-year-old
≥ 1岁神经母细胞瘤287例患儿临床表现分布
Symptoms in 287 patients with NB ≥1-year-old
| 临床表现 | 例(%) | 临床表现 | 例(%) | ||
|---|---|---|---|---|---|
| 发热 | 177(61.7) | 排便困难 | 13(4.5) | ||
| 淋巴结大 | 107(37.3) | 其他部位疼痛 | |||
| 肢体疼痛 | 97(33.8) | 背痛 | 7(2.4) | ||
| 乏力、消瘦、食欲下降 | 96(33.4) | 头痛 | 4(1.4) | ||
| 腹痛、腹泻 | 81(28.2) | 颈部疼痛 | 3(1.0) | ||
| 咳嗽 | 79(27.5) | 胸痛 | 3(1.0) | ||
| 贫血 | 48(16.7) | 霍纳综合征 | 7(2.4) | ||
| 多汗 | 37(12.9) | 皮肤出血点 | 6(2.1) | ||
| 肢体活动障碍 | 28(10.0) | 水肿 | 5(1.7) | ||
| 肿物 | 呕吐 | 3(1.0) | |||
| 腹部 | 43(15.1) | 大小便失禁 | 2(0.7) | ||
| 颈部 | 22(7.7) | 肢体皮温不对称 | 2(0.7) | ||
| 额 | 5(1.7) | 发作性高血压 | 2(0.7) | ||
| 头皮 | 4(1.4) | 皮疹 | 1(0.3) | ||
| 颞 | 3(1.0) | 瘙痒 | 1(0.3) | ||
| 锁骨上 | 1(0.3) | 血尿 | 1(0.3) | ||
| 下肢皮下 | 1(0.3) | 尿少 | 1(0.3) | ||
| 眼部表现 | 发育落后 | 1(0.3) | |||
| 眼球突出 | 23(8.0) | 睾丸肿胀 | 1(0.3) | ||
| 眶周瘀斑 | 13(4.5) | 抽搐 | 1(0.3) | ||
| 斜视 | 2(0.7) | 少语 | 1(0.3) | ||
| 眼球震颤 | 2(0.7) | ||||
临床表现学比较显示,发热(39.5%比61.7%)、贫血(4.7%比16.7%)、骨痛(0比33.8%)、腹痛(0比25.3%)、腹泻(16.3%比3.0%)、淋巴结大(7.0%比37.3%)及食欲减退(9.3%比33.4%)等症状在2组间比较,差异均有统计学意义(χ2=6.68、6.00、18.99、10.19、12.73、14.12、9.21,均P<0.05)。
少数患儿并无上述临床表现,通过影像学检查发现肿物而最终确诊NB:≥1岁组中有因手足口病、肠套叠、车祸、骨折、2008年"奶粉事件"筛查等(各1例)入院行常规检查发现腹膜后或纵隔肿物,<1岁组中1例为产前超声检查时发现肾上腺包块。
通过χ2检验比较不同首发症状的患儿病初实验室指标的差异显示,在病初具有发热、贫血、淋巴结大、皮肤出血点或眶周淤斑、骨痛、腹痛、眼球突出及食欲下降等症状之一的NB患儿,其血清LDH>500 U/L(均P<0.05)(正常值范围110~295 U/L)。在病初患儿具有发热、贫血、淋巴结大、骨痛、肢体活动异常、腹痛、多汗表现之一的患儿,其尿VMA大于正常上限的(P均<0.05)(正常值范围3.4~51.4)。
NB为儿童时期常见的颅外实体肿瘤,其起病隐匿,早期诊断困难。本研究通过总结发现NB初诊患者分期以Ⅲ、Ⅳ期和高危组为主,且临床表现差异较大,临床工作中需重视NB患者临床首发症状及其对诊断的提示意义,积极采取相应检查早期诊断本病。
Cohn和Pearson于2009年发表的一项包含8 800例NB患者的队列中,Ⅰ、Ⅱ、Ⅲ、Ⅳs期患者共5 131例,占60%;Ⅳ期患者3 425例,仅占40%[8,9]。2013年COG关于NB的报告显示,中低危组NB的5年生存率为90%,而高危组为50%[10]。
综合我国国内数家诊疗中心关于NB治疗研究的文献报道,天津医科大学附属肿瘤医院1995年4月至2009年8月收治NB Ⅰ、Ⅱ、Ⅲ、Ⅳs期患者分别为16例、9例、23例、4例,Ⅳ期患者共48例[11];四川大学华西医院1994年1月至2008年12月收治的84例NB病例中,可进行INSS分期的有Ⅰ期30例(36.1%),Ⅱ期27例(32.5%),Ⅲ期10例(12.0%),Ⅳ期16例(19.3%)[12];郑州大学第一附属医院2007年1月至2012年6月经手术治疗的80例NB患儿中,Ⅰ期14例(占17.5%),Ⅱ期16例(占20%),Ⅲ期16例(占20.0%),Ⅳ期32例(占40.0%),Ⅳs期2例(占2.5%)[13];上海儿童医学中心1998年至2010年收治的237例NB患者中Ⅰ、Ⅱ期仅占20.7%[14]。
本研究330例NB患者中,晚期(Ⅲ、Ⅳ期)患儿共293例,占88.8%;中低危患儿80例(24.2%),高危244例(73.9%)。与国外各中心统计数据相比,本研究患者在初诊时往往临床分期较晚,危险度分组为高危,已存在广泛肿瘤转移,影响治疗后总体生存率。
不同年龄段NB患儿的临床表现存在一定差异,婴儿NB较年长儿预后更好,且欧美国家在2005年发布的NB指南中对可怀疑NB的相关症状以年龄1岁为界进行区分[2,15],因此本研究将入组患儿分为<1岁组、≥1岁组,对其临床症状进行分析和比较,以便指导临床更好地识别NB患儿临床特点。
本研究结果显示,<1岁组NB患儿咳嗽、发热症状所占比例较高,可能与其病变部位位于纵隔比例较高有关(纵隔占位22例,占51.2%);出现肢体活动异常的4例患儿,表现为肢体活动减少、肌张力增高及肢体无力等,在其NB确诊后,证实该4例患儿均存在椎管内占位。贫血在本年龄组患儿中并不常见,且骨髓转移的比例较≥1岁组低,仅4例患儿存在或可疑存在骨髓转移。
在≥1岁组患儿中,发热、骨痛、淋巴结大、腹痛等症状的出现率明显较<1岁患儿多见。贫血比例高于<1岁组,且本组患儿骨髓转移的比例高达62.5%。食欲减退等非特异性症状在本组患儿中更为显著,因此在临床工作中应注意此类症状与NB的关系。在各类少见症状中,霍纳综合征的出现考虑与颈部NB占位影响颈交感神经节有关;眼阵挛-肌阵挛综合征为NB少见合并症,因此临床出现眼阵挛-肌阵挛综合征者需注意除外NB继发可能。
在根据临床表现进行NB筛查时,对具有特定临床表现的患儿,按年龄分为<1岁及≥1岁组,并根据不同的重点症状加以关注,可能将获得更好的临床获益。对于<1岁者,如有发热、咳嗽表现,同时在胸腹部发现肿物,则需要进行关于NB的进一步检查如CT、尿VMA等以确定是否患病。本组患儿骨髓转移少,骨髓常规检查对诊断NB的意义不大。对于发现皮疹、皮肤结节,或存在长期顽固性腹泻的婴儿,在鉴别诊断时应考虑NB可能。对于≥1岁者,当其存在发热、骨痛、淋巴结大、腹痛等症状,或同时伴苍白、乏力、食欲减退等表现,用其他疾病难以解释或常规治疗效果不佳时,应行NB相关检查,评估患病可能。这些症状的出现常提示NB可能已出现转移,需及时得到确诊并开始治疗。
通过对不同首发症状NB患者实验室指标的比较提示,对有发热、贫血、淋巴结大、骨痛、腹痛症状的患者,如果同时出现LDH水平明显升高、VMA高于正常,可能提示NB诊断;另外,对具有皮肤出血点或眶周淤斑、眼球突出、食欲下降表现的患者检测血清LDH,对具有肢体活动异常、多汗表现的患者进行尿VMA的检测,可能对NB诊断有一定的参考意义。因此在面对具有上述表现、怀疑存在NB可能的幼儿时,可以结合实验室指标的检查来帮助诊断。
本研究症状学及诊治过程总结显示,其临床表现多样,首发症状可有很大的不同,如可表现为类似呼吸道和消化道感染,如发热、咳嗽、腹痛、腹泻等;较多儿童病初出现肢体、关节疼痛,或面色苍白等贫血表现,提示NB早期即可发生广泛转移,特别是骨骼、骨髓的转移,恶性程度高;由体内不同部位的NB引起的占位和局部压迫症状,如局部包块、肢体活动异常、眼球突出等在入组患儿中亦不少见。NB临床表现的异质性是由其不同病理类型生物学行为上的特点决定的[9,16,17,18,19]。
除上述入组患儿中少见NB起病表现外,有国外文献报道NB的其他罕见首发症状如下:双下肢痉挛性瘫痪[20],面神经瘫痪和鼓膜膨胀[21],由于肿瘤细胞侵及眼眶周围引起眼睑血管梗阻造成的"熊猫眼"[22],乳突转移[23],硬膜外压迫症状如运动障碍、疼痛、膀胱和肠道功能障碍等[24];国内有文献报道的罕见病例,如以新生儿期皮肤结节起病,最终证实为NB皮肤转移[25]等。
综上,本研究显示,当幼儿出现不明原因长期发热伴贫血时,应怀疑存在NB的可能,及时进行胸腹部影像学等检查。对于发热、贫血之外存在关节肿痛、局部淋巴大等类似感染表现,或对于盗汗、消瘦、食欲减退等肿瘤相关非特异症状的充分关注,可能有助于NB诊断。
所有作者均声明不存在利益冲突



























