
探讨不同胎龄新生儿睾丸与附睾形态变化,为临床早期诊断新生儿睾丸及附睾疾病提供参考。
选取2016年10月至2018年3月郑州大学第一附属医院新生儿科住院的456例不同胎龄的出生7 d的男性早期新生儿,均为适于胎龄儿,其中早产儿224例,足月儿232例;胎龄27~41+6周[(36.18±3.13)周];出生体质量0.90~3.82 kg[(2.66±0.67) kg]。采用超声诊断仪测量并计算新生儿双侧睾丸容积及附睾头长,附睾头、体、尾厚度。
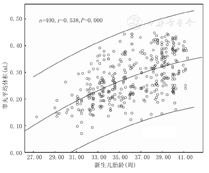
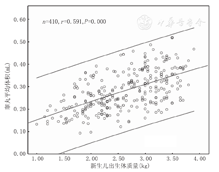
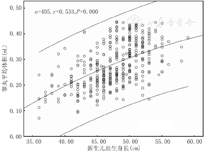
早产儿组的睾丸容积为(0.24±0.07) mL,早产儿组附睾头长、头、体、尾厚分别为(4.17±0.59) mm、(2.58±0.39) mm、(1.78±0.26) mm、(1.91±0.24) mm;足月儿组的睾丸容积为(0.38±0.13) mL,足月儿组附睾头长、头、体、尾厚分别为(4.49±0.45) mm、(2.78±0.34) mm、(1.95±0.20) mm、(1.99±0.16) mm;早产儿睾丸容积及附睾头长、头、体、尾厚均小于足月儿,2组间比较差异均有统计学意义(t=12.810、8.261、6.819、8.058、3.591,均P<0.001)。新生儿睾丸容积与胎龄、出生体质量、身长呈正相关(r=0.538、0.591、0.533,均P<0.001)。早产儿纠正胎龄≥37周时睾丸容积及附睾头长,头、体、尾厚与足月儿比较差异无统计学意义(t=1.561、0.863、0.282、1.732、1.147,均P>0.05)。
早期新生儿睾丸容积、附睾头长、头厚、体厚随着胎龄、出生体质量、身长增大而增长,早产儿至纠正胎龄37周时其生殖系统发育水平可追赶至足月儿水平,若未能追赶则应定期随诊,特别关注。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
隐睾也称睾丸未降或睾丸下降不全,分为先天性隐睾(持续性和暂时性)和获得性隐睾[1],是常见的小儿生殖系统异常,其涉及随后的生育及睾丸癌变等重要问题,与生殖、发育、内分泌及心理等多领域相关[2]。睾丸容积及附睾形态能够反映生殖器官生长发育,准确测量睾丸容积对评价睾丸功能具有重要意义[3]。目前国内关于新生儿睾丸及附睾采用彩超测定容积及变化报道较少,尤其关于早产新生儿未见相关报道。国外虽有研究,但基于种族、社会经济学、地理及膳食成分等影响,与我国新生儿是否存在一定差异尚不清楚。本研究通过超声对新生早产儿及足月儿的睾丸及附睾形态大小进行测量分析,探讨不同胎龄新生儿睾丸与附睾形态变化,为临床早期诊断新生儿睾丸及附睾疾病提供参考。
选取2016年10月至2018年3月郑州大学第一附属医院新生儿科住院的出生7 d的男性新生儿456例,均为适于胎龄儿。其中早产儿224例,足月儿232例,获得随访早产儿纠正胎龄至37周44例。胎龄27~41+6周[(36.18±3.13)周];出生体质量0.90~3.82 kg[(2.66±0.67) kg]。早产儿因胎膜早破、重度子痫前期等适时终止妊娠剖宫产娩出,其1 min、5 min、10 min Apgar评分均≥8分;足月儿因高胆红素血症等需住院观察而入住新生儿科。通过体格检查、临床表现、超声影像学检查等排除患有生殖畸形等影响睾丸及附睾生长发育疾病者。此超声检查及体格检查为新生儿常规检查,对新生儿均无特殊风险。本研究征得新生儿监护人同意,并签署知情同意书,并通过郑州大学第一附属医院医学伦理委员会批准(批准文号:科研-2016-LW-120)。
患儿为出生7 d适于胎龄新生儿,根据胎龄分为早产儿及足月儿(早产儿是指胎龄<37周的新生儿,足月儿指胎龄≥37周并<42周的新生儿),每组均进行睾丸长径、宽径及前后径,附睾头长、头厚、体厚及尾厚记录测量数据。计算睾丸容积用以下公式计算:睾丸体积=长×宽×高×0.71[4]。
(1)仪器:采用日立公司的ARIETTA 70超声诊断仪进行超声检查,频率为10 MHz。(2)由经验丰富的资深超声医师操作,被检新生儿安静状态,测量双侧睾丸长径、宽径、前后径及附睾形态。
采用SPSS 18.0软件进行数据统计,采用单样本k-s检验正态分布,数值变量睾丸容积、附睾头长、头、体、尾厚度采用 ±s表示。组间比较采用t检验。采用Spearman直线相关分析睾丸体积、附睾头长、头体尾厚度与胎龄、出生体质量、身长的相关性;胎龄以周为单位进行统计分析。P<0.05为差异有统计学意义。
±s表示。组间比较采用t检验。采用Spearman直线相关分析睾丸体积、附睾头长、头体尾厚度与胎龄、出生体质量、身长的相关性;胎龄以周为单位进行统计分析。P<0.05为差异有统计学意义。
采用单样本k-s检验分析各胎龄新生儿左右睾丸容积均服从正态分布(P>0.05)(表1)。新生儿睾丸平均容积与胎龄、出生体质量、身长均呈正相关(r=0.538、0.591、0.533,均P<0.001),见图1,图2,图3。

新生儿睾丸容积与胎龄相关的变化( ±s)
±s)
Gestational age related changes of testicular volume in studied neonates( ±s)
±s)
新生儿睾丸容积与胎龄相关的变化( ±s)
±s)
Gestational age related changes of testicular volume in studied neonates( ±s)
±s)
| 胎龄(周) | 例数 | 左侧睾丸 | 右侧睾丸 | 睾丸容积(mL) | ||||||
|---|---|---|---|---|---|---|---|---|---|---|
| 长(mm) | 宽(mm) | 厚(mm) | 容积(mL) | 长(mm) | 宽(mm) | 厚(mm) | 容积(mL) | |||
| 27~31 | 30 | 9.20±0.93 | 5.32±0.89 | 5.25±0.70 | 0.19±0.06 | 8.93±0.85 | 5.14±0.90 | 5.04±0.76 | 0.17±0.05 | 0.18±0.05 |
| 32 | 38 | 9.39±1.06 | 5.84±0.53 | 5.58±0.83 | 0.22±0.06 | 9.17±1.17 | 5.78±0.86 | 5.43±1.01 | 0.21±0.07 | 0.22±0.07 |
| 33 | 39 | 9.61±0.95 | 6.18±0.87 | 5.86±0.89 | 0.27±0.07 | 9.46±0.96 | 6.31±0.94 | 5.58±1.13 | 0.26±0.06 | 0.26±0.06 |
| 34 | 44 | 9.90±0.91 | 6.25±0.80 | 5.96±0.74 | 0.27±0.07 | 9.78±1.39 | 6.39±1.03 | 5.62±0.80 | 0.26±0.07 | 0.26±0.07 |
| 35 | 35 | 10.06±0.97 | 6.27±0.84 | 5.97±0.99 | 0.28±0.08 | 9.81±0.97 | 6.45±1.0 | 6.05±1.14 | 0.28±0.09 | 0.28±0.08 |
| 36 | 38 | 10.30±1.17 | 6.61±1.13 | 6.17±1.03 | 0.31±0.12 | 9.89±1.01 | 6.59±1.23 | 6.08±0.95 | 0.30±0.12 | 0.31±0.11 |
| 37 | 34 | 10.36±1.20 | 6.93±1.41 | 6.26±0.89 | 0.35±0.17 | 10.43±1.34 | 7.06±1.34 | 6.44±1.27 | 0.34±0.13 | 0.34±0.14 |
| 38 | 56 | 10.61±1.09 | 6.99±1.13 | 6.53±1.12 | 0.36±0.12 | 10.59±1.17 | 7.19±1.16 | 6.51±0.95 | 0.37±0.13 | 0.36±0.12 |
| 39 | 54 | 10.65±0.86 | 7.07±1.01 | 6.78±0.75 | 0.36±0.12 | 10.75±0.98 | 7.23±0.92 | 6.71±0.90 | 0.38±0.10 | 0.37±0.11 |
| 40 | 52 | 10.68±1.08 | 7.23±1.35 | 6.82±0.83 | 0.38±0.13 | 10.83±1.11 | 7.25±1.08 | 6.79±0.90 | 0.38±0.13 | 0.38±0.13 |
| 41 | 36 | 11.04±0.91 | 7.25±1.04 | 6.85±0.99 | 0.40±0.11 | 11.10±0.76 | 7.37±0.96 | 7.08±1.09 | 0.41±0.09 | 0.41±0.10 |



采用单样本k-s检验分析各胎龄新生儿左右睾丸、附睾均服从正态分布(P>0.05)(表2)。配对样本t检验分析:早期新生儿双侧睾丸容积比较差异无统计学意义(t=1.335,P=0.176);左侧附睾与右侧附睾比较差异均有统计学意义:附睾头长、头厚、体厚、尾厚(t=6.571、2.772、4.128、5.184,均P<0.001)。

新生儿附睾形态与胎龄相关的变化(mm, ±s)
±s)
Gestational age related changes of epididymal morphology in neonates(mm, ±s)
±s)
新生儿附睾形态与胎龄相关的变化(mm, ±s)
±s)
Gestational age related changes of epididymal morphology in neonates(mm, ±s)
±s)
| 胎龄(周) | 左侧附睾 | 右侧附睾 | ||||||
|---|---|---|---|---|---|---|---|---|
| 头长 | 头厚 | 体厚 | 尾厚 | 头长 | 头厚 | 体厚 | 尾厚 | |
| 27~31 | 3.82±0.59 | 2.39±0.46 | 1.69±0.34 | 1.77±0.25 | 3.68±0.60 | 2.23±0.45 | 1.55±0.25 | 1.75±0.28 |
| 32 | 4.12±0.68 | 2.51±0.42 | 1.78±0.19 | 1.93±0.23 | 3.91±0.57 | 2.36±0.38 | 1.68±0.21 | 1.85±0.32 |
| 33 | 4.18±0.54 | 2.57±0.30 | 1.85±0.35 | 2.02±0.12 | 3.93±0.41 | 2.50±0.30 | 1.68±0.25 | 1.89±0.23 |
| 34 | 4.30±0.45 | 2.66±0.29 | 1.86±0.24 | 2.02±0.13 | 4.16±0.40 | 2.63±0.30 | 1.72±0.21 | 1.89±0.24 |
| 35 | 4.37±0.58 | 2.69±0.40 | 1.89±0.25 | 2.02±0.22 | 4.16±0.45 | 2.64±0.43 | 1.76±0.31 | 1.89±0.30 |
| 36 | 4.38±0.40 | 2.78±0.22 | 2.03±0.29 | 2.03±0.17 | 4.18±0.46 | 2.69±0.30 | 1.97±0.30 | 1.97±0.22 |
| 37 | 4.38±0.69 | 2.78±0.34 | 2.06±0.24 | 2.03±0.19 | 4.26±0.74 | 2.70±0.30 | 1.97±0.27 | 1.97±0.23 |
| 38 | 4.54±0.55 | 2.83±0.32 | 2.06±0.25 | 2.05±0.16 | 4.46±0.39 | 2.82±0.63 | 2.00±0.63 | 1.97±0.28 |
| 39 | 4.72±0.45 | 2.84±0.34 | 2.09±0.22 | 2.08±0.14 | 4.60±0.54 | 2.85±0.47 | 2.01±0.23 | 2.00±0.22 |
| 40 | 4.78±0.26 | 2.86±0.33 | 2.09±0.17 | 2.08±0.16 | 4.73±0.37 | 2.89±0.45 | 2.03±0.18 | 2.02±0.24 |
| 41 | 4.84±0.24 | 2.99±0.32 | 2.09±0.14 | 2.08±0.08 | 4.77±0.50 | 3.08±0.44 | 2.11±0.23 | 2.03±0.20 |
平均附睾头长分别与新生儿胎龄、出生体质量、身长均呈正相关(r=0.340、0.319、0.320,均P<0.001);头厚与胎龄、出生体质量、身长均呈正相关(r=0.276、0.282、0.283,均P<0.001);体厚与胎龄、出生体质量、身长均呈正相关(r=0.344、0.371、0.334,均P<0.001)。
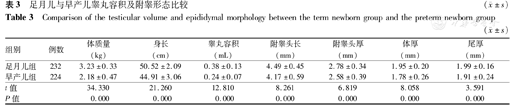
足月儿与早产儿睾丸平均容积及附睾形态比较差异均有统计学意义(均P<0.001),见表3。
足月儿与早产儿睾丸容积及附睾形态比较( ±s)
±s)
Comparison of the testicular volume and epididymal morphology between the term newborn group and the preterm newborn group( ±s)
±s)
足月儿与早产儿睾丸容积及附睾形态比较( ±s)
±s)
Comparison of the testicular volume and epididymal morphology between the term newborn group and the preterm newborn group( ±s)
±s)
| 组别 | 例数 | 体质量(kg) | 身长(cm) | 睾丸容积(mL) | 附睾头长(mm) | 附睾头厚(mm) | 体厚(mm) | 尾厚(mm) |
|---|---|---|---|---|---|---|---|---|
| 足月儿组 | 232 | 3.23±0.33 | 50.52±2.09 | 0.38±0.13 | 4.49±0.45 | 2.78±0.34 | 1.95±0.20 | 1.99±0.16 |
| 早产儿组 | 224 | 2.18±0.47 | 44.91±3.06 | 0.24±0.07 | 4.17±0.59 | 2.58±0.39 | 1.78±0.26 | 1.91±0.24 |
| t值 | 34.330 | 21.260 | 12.810 | 8.261 | 6.819 | 8.058 | 3.591 | |
| P值 | 0.000 | 0.000 | 0.000 | 0.000 | 0.000 | 0.000 | 0.000 |
小于胎龄儿、适于胎龄儿、大于胎龄儿睾丸容积及附睾形态比较差异均有统计学意义(均P<0.01),见表4。
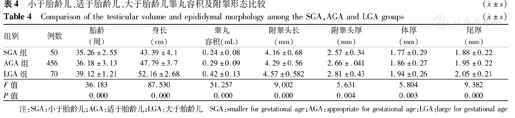
小于胎龄儿、适于胎龄儿、大于胎龄儿睾丸容积及附睾形态比较( ±s)
±s)
Comparison of the testicular volume and epididymal morphology among the SGA,AGA and LGA groups( ±s)
±s)
小于胎龄儿、适于胎龄儿、大于胎龄儿睾丸容积及附睾形态比较( ±s)
±s)
Comparison of the testicular volume and epididymal morphology among the SGA,AGA and LGA groups( ±s)
±s)
| 组别 | 例数 | 胎龄(周) | 身长(cm) | 睾丸容积(mL) | 附睾头长(mm) | 附睾头厚(mm) | 体厚(mm) | 尾厚(mm) |
|---|---|---|---|---|---|---|---|---|
| SGA组 | 50 | 35.26±2.55 | 43.39±4.1 | 0.24±0.08 | 4.16±0.68 | 2.57±0.34 | 1.77±0.29 | 1.88±0.22 |
| AGA组 | 456 | 36.18±3.13 | 47.79±3.7 | 0.29±0.09 | 4.29±0.56 | 2.66±.041 | 1.86±0.27 | 1.95±0.22 |
| LGA组 | 70 | 39.12±1.21 | 52.16±2.68 | 0.42±0.13 | 4.57±0.582 | 2.81±0.43 | 1.94±0.26 | 2.05±0.21 |
| F值 | 36.183 | 87.530 | 51.257 | 9.002 | 5.631 | 5.804 | 9.382 | |
| P值 | 0.000 | 0.000 | 0.000 | 0.000 | 0.004 | 0.003 | 0.000 |
注:SGA:小于胎龄儿;AGA:适于胎龄儿;LGA:大于胎龄儿 SGA:smaller for gestational age;AGA:appropriate for gestational age;LGA:large for gestational age
随访44例早产儿至纠正胎龄37周时与足月儿睾丸容积及附睾形态比较差异均无统计学意义(均P>0.05),见表5。
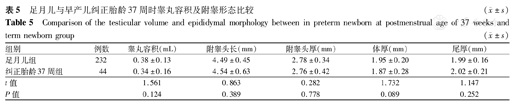
足月儿与早产儿纠正胎龄37周时睾丸容积及附睾形态比较( ±s)
±s)
Comparison of the testicular volume and epididymal morphology between in preterm newborn at postmenstrual age of 37 weeks and term newborn group( ±s)
±s)
足月儿与早产儿纠正胎龄37周时睾丸容积及附睾形态比较( ±s)
±s)
Comparison of the testicular volume and epididymal morphology between in preterm newborn at postmenstrual age of 37 weeks and term newborn group( ±s)
±s)
| 组别 | 例数 | 睾丸容积(mL) | 附睾头长(mm) | 附睾头厚(mm) | 体厚(mm) | 尾厚(mm) |
|---|---|---|---|---|---|---|
| 足月儿组 | 232 | 0.38±0.13 | 4.49±0.45 | 2.78±0.34 | 1.95±0.20 | 1.99±0.16 |
| 纠正胎龄37周组 | 44 | 0.34±0.16 | 4.54±0.63 | 2.76±0.42 | 1.87±0.28 | 2.02±0.21 |
| t值 | 1.561 | 0.863 | 0.282 | 1.732 | 1.147 | |
| P值 | 0.124 | 0.389 | 0.778 | 0.089 | 0.252 |
胎儿生殖器检查并非产检的常规项目,产前发现生殖畸形较少。隐睾在出生时发病率为2%~4%,早产儿隐睾发生率明显增高,约30%的男性早产儿睾丸未下降[5],早产、低出生体质量是公认的发生先天性隐睾风险的重要因素[6]。睾丸扭转有报道约10%的发生于新生儿甚至产前及围生期。早产儿阴囊小,发育不成熟,缺乏特异性,先天性泌尿生殖系统疾病早期更易被误诊或忽略,新生儿出生时及出生后应重视生殖系统的体检。采用无创的超声检查对于发现其生殖系统异常易被患儿家长接受。
目前对于新生儿研究较少,尤其是早产儿,目前国内相关研究报道较少,有关睾丸发育水平和速度的研究,较多应用传统测定睾丸容积,Prader睾丸容积模具测量法和衡量测器法(多用游标卡尺),均为估测值,易受阴囊皮肤厚度、阴囊内脂肪垫等因素影响,准确性及重复性差。吴明君等[7]研究测定睾丸大小的分组为0~3岁,年龄范围跨度大,新生儿例数少且不包含早产儿;张耀东等[8]、程华伟等[9]研究对象则为儿童至青春期研究;佐罗等[10]、Hagag等[11]研究的样本量大且为新生儿,但采用传统的触诊方法进行测量,存在一定误差。本研究采用超声更精准地评估睾丸容积及附睾发育和结构,建立足月及早产新生儿各胎龄段睾丸容积及附睾形态的参考值。
本研究对456例男性新生儿进行常规泌尿系筛查,对比双侧睾丸容积差异无统计学意义。睾丸实质由曲细精管和周围间质组成,睾丸体积和生殖细胞、Sertoli细胞数量相关,通过随访、对比双侧睾丸体积,可以了解患侧睾丸发育情况。本研究测得早产儿的睾丸容积为(0.24±0.07) mL,足月儿睾丸容积为(0.38±0.13) mL,Kaplan等[12]通过超声测得新生儿睾丸容积为0.3~0.4 mL。而Mondal等[13]、Ogundoyin等[14]用Prader睾丸容积模具测量法分别对印度、伊巴丹尼日利新生儿测定容积为(0.6±0.2) mL、(1.14±0.38) mL,明显高于我国新生儿,考虑原因:(1)Prader睾丸容积模具测量法触诊测量存在误差;(2)存在种族、地理位置,社会经济等不同影响。临床制定治疗方案时,需准确地分类未降睾丸的位置、整体性、容积和判断其是否存在。
除自然环境对胎儿的影响外,母亲环境对胎儿生殖系统的影响也受到关注和重视[15,16]。与胎龄相适应的体质量体现了胎儿期宫内营养状况,排除由母体因素所致宫内发育受限。本研究发现睾丸容积、附睾头长、头厚、体厚均与出生胎龄、出生体质量、身长呈正相关,随胎龄的增长而增加。早产儿发育落后于足月儿,小于胎龄儿落后于适于胎龄和巨大儿。与Chikani等[17]发现睾丸体积与体质量身长呈正相关相符。随访44例早产儿纠正胎龄至37周时其生殖系统可追赶发育至足月儿水平,据此若纠正胎龄至37周时仍落后于该水平,需严密随访。Joustra等[18]建立了6个月~19岁超声测量睾丸体积的标准和正常参照,发现隐睾患儿睾丸体积在儿童期和青少年期较健康人群明显减小。隐睾导致睾丸生长发育体积减小及生精功能受损。追赶发育差的早产儿睾丸容积发育落后,至儿童期甚至青少年期仍有体积相对小的可能,其生殖系统发育需长期随访。中华医学会小儿外科学分会在隐睾症腹腔镜手术操作指南(2017版)建议,出生后男婴均应检查睾丸发育情况并记录在案,确诊睾丸未降的患儿在出生后6~12个月给予决定性治疗。鉴于早产儿的特殊性更应加强随访诊疗。本研究未对未触及隐睾等存在生殖器畸形的睾丸及附睾体积进行比对统计,需加入对照组进行比较。早产儿至青春期的追赶生长长期的随访,需要在以后的研究中完善。
综上所述,超声测定不同胎龄新生儿的睾丸及附睾形态变化,为临床早期诊断提供精准全面的参考。睾丸体积及附睾形态随出生胎龄、出生体质量及身长增加而增大。预防早产,定期产检、监测胎儿宫内发育情况,降低隐睾及其相关疾病的发生。出生后早产儿及宫内发育迟缓患儿发育成熟度下,生殖系统形态相对小,需动态观察早产儿与高危儿的增长发育速度与程度。
所有作者均声明不存在利益冲突



























