
探讨脊髓性肌萎缩(SMA)合并肺炎住院患儿的临床特点及治疗方案,对比不同治疗方法所致不同结局,以提高SMA合并肺炎的诊疗水平。
回顾性分析2015年1月至2019年6月因SMA合并肺炎于首都儿科研究所附属儿童医院呼吸内科病房住院的13例患儿临床资料。统计住院SMA患儿的年龄、分型、住院时间、呼吸衰竭类型、并发症等一般资料。描述住院期间SMA患儿的肺部感染病原及治疗情况。总结并分析住院期间及出院后SMA患儿的机械通气方式、时间及转归情况。
8例1型患儿病情较重,多存在Ⅱ型呼吸衰竭及肺炎并发症,平均住院时间为(39.8±30.3) d,较5例2型患儿平均住院时间[(7.8±2.2) d]长(t=2.318,P=0.041)。选择气管插管及气管切开的6例SMA患儿均存在多重耐药菌感染,需长期并更换使用多种抗生素治疗,平均住院时间为(51.3±25.3) d,较4例使用无创通气患儿[(7.5±2.4) d]长,差异有统计学意义(t=3.391,P=0.009)。3例气管插管的患儿通过积极的呼吸道清理术,病情稳定后(体温正常;空气氧下经皮血氧饱和度>94%;胸片无炎症;吸痰频率少于4 h 1次)成功拔除气管插管过度至无创通气。3例出院时无需白天无创通气的患儿在完善多导睡眠监测后,结果提示存在睡眠呼吸紊乱,出院后长期使用夜间无创通气治疗,均未因重症肺炎再次住院。
选择气管插管治疗的SMA合并肺炎的患儿,应在病情稳定时尽早拔除气管插管改为无创通气,以避免多重耐药菌感染。出院时已脱离无创通气的患儿应完善多导睡眠监测,若提示存在睡眠呼吸紊乱,出院后应长期使用夜间无创通气,以降低因重症肺部感染再次住院的风险。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
脊髓性肌萎缩(spinal muscular atrophy,SMA)属常染色体隐性遗传神经退行性病变,是由运动神经元存活基因纯合缺失或突变所致[1]。国外流行病学统计SMA为次于囊性纤维化居于第2位的遗传性致死性疾病,婴儿发病率为1∶11 000[2]。SMA的病理改变限于脊髓前角细胞,下运动神经元变性导致对称性肌萎缩和肌张力减低。按照患儿发病时间及临床表现,分为由重至轻的1型、2型和3型[3]。呼吸肌无力导致的呼吸衰竭是SMA1型、2型及部分3型患者死亡的主要原因。如果不进行呼吸支持,1型患儿通常会在2岁前死亡。SMA相关呼吸系统疾病的关键问题主要包括以下几个方面:(1)咳嗽乏力导致下呼吸道分泌物清除困难;(2)睡眠低通气;(3)胸壁和肺发育不良;(4)反复呼吸道感染加重肌无力[4]。上述情况均会导致患儿容易出现反复重症肺炎,需要机械通气治疗,且气管插管后拔管困难,部分患儿选择气管切开。为展示此类患儿不同治疗方法后不同的结局,对比各种形式机械通气对于此类患儿的差别并分析其利弊,以提高SMA合并肺炎的诊疗水平,现将首都儿科研究所附属儿童医院呼吸内科病房收治的13例SMA合并肺炎患儿的临床资料报道如下。
回顾性研究2015年1月至2019年6月首都儿科研究所附属儿童医院呼吸内科确诊并收治住院的SMA(基因确诊[3])合并肺炎患儿13例。男8例,女5例。年龄范围0.2~7.6岁[(3.0±2.8)岁]。1型(婴儿期起病,最佳运动状态不能独坐[3])8例,2型(最佳运动状态能够独坐但不能独走[4])5例。本研究通过医院医学伦理委员会批准(批准文号:SHERLL2019014),患儿监护人均知情同意,并签署知情同意书。
常规监测呼吸、脉搏、体温、血压、脉搏氧饱和度,完善胸部影像学检查、血气分析、血清及呼吸道分泌物病原学检查。呼吸机相关肺炎是指气管插管48 h以上发生的肺炎[5]。重症患儿观察并发症的发生。根据病情需要完善多导睡眠监测。
根据血清及呼吸道分泌物病原结果给予敏感抗生素治疗。若患儿出现消化道出血、心肌损害、肝功能损害、电解质紊乱、贫血、低清蛋白血症、低血糖等各种并发症,相应给予禁食、止血、营养脏器、纠正电解质紊乱、补充清蛋白、输血、补液等治疗。
低氧血症者予吸氧,存在呼吸衰竭者予无创呼吸机辅助通气(双水平呼吸道正压通气),无创通气仍不能缓解予有创呼吸机辅助通气。来院时已气管切开或气管插管下有创呼吸机辅助通气则继续当前呼吸支持。
气管插管患儿当肺部炎症得到有效控制、病情稳定时尽早撤机。拔除气管插管的标准为体温正常;空气氧下脉搏氧饱和度>94%;胸片无炎症;吸痰频率少于4 h 1次[6]。拔除气管插管后立即连接无创呼吸机辅助通气,并再次频繁使用呼吸道清理术促进痰液排出。
若患儿白天无呼吸衰竭,完善多导睡眠监测提示无睡眠呼吸紊乱,出院后不需要呼吸支持;若存在夜间睡眠呼吸紊乱则建议长期使用夜间无创通气治疗。若患儿肺炎好转后仍有持续呼吸衰竭,尤其是1型患儿肌力极弱,不能撤离呼吸机,则出院后持续无创通气治疗。若气管插管或气管切开患儿不能脱离有创呼吸机,则出院后持续有创呼吸机辅助通气。
2008年第30届Carrell-Krusen神经肌肉疾病会议中SMA呼吸道清理推荐方案包括使用咳嗽机、拍背或机械震荡、体位引流、吸痰等方法[7]。首都儿科研究所附属儿童医院呼吸内科病房使用方案为(1)雾化吸入乙酰半胱氨酸溶液或9 g/L盐水使痰液稀薄;(2)拍背或机械震荡促使痰液松动;(3)使用咳嗽机促进痰液从小呼吸道移动至大呼吸道及口腔;(4)从口腔中吸痰。上述步骤根据患儿病情需要进行,每次时间可长至0.5 h,频率可频繁至每1~2 h 1次,以尽量清除呼吸道分泌物及预防肺不张为目标。若患儿病情好转,呼吸道分泌物减少,酌情减少时间及次数,或按需进行。此外,若患儿病情可耐受纤维支气管镜治疗,则积极进行纤维支气管镜下吸痰。
1型住院患儿年龄为(1.4±0.9)岁,2型为(5.7±2.7)岁。1型患儿平均住院天数为(39.8±30.3) d,2型为(7.8±2.2) d,1型患儿住院时间较长(t=2.318,P=0.041)。6例气管插管及气管切开患儿住院时间为(51.3±25.3) d,4例无创通气患儿为(7.5±2.4) d,有创通气患儿住院时间较长(t=3.391,P=0.009)。8例1型患儿中入院时存在Ⅱ型呼吸衰竭6例,Ⅰ型呼吸衰竭1例;5例2型患儿中无Ⅱ型呼吸衰竭,Ⅰ型呼吸衰竭4例。
8例1型患儿中7例均出现肺炎并发症,均有心肌损害及贫血,另肝功能损害、电解质紊乱、低白蛋白血症各3例,心率失常、缺氧性脑损伤1例。其中5例气管插管的患儿均出现消化道出血。5例2型患儿中3例出现肺炎并发症,电解质紊乱3例,肝功能损害、心肌损害、消化道出血各1例。
6例长期气管插管及气管切开的患儿全部出现呼吸机相关肺炎,均存在多重耐药菌感染。其中感染鲍曼不动杆菌4例,真菌4例,耐甲氧西林金黄色葡萄球菌3例,肺炎克雷伯杆菌2例,铜绿假单胞菌2例,洋葱伯克霍尔德菌1例,嗜麦芽窄食单胞菌1例,需长期并更换使用多种抗生素治疗,住院时间长。长期气管插管及气管切开的2例患儿甚至需要常年无间断更换使用多种抗生素维持。而无创通气患儿均未出现上述情况,感染容易控制因而住院时间较短。
8例1型患儿中共6例使用有创呼吸机辅助通气。例1家长放弃治疗,住院期间曾尝试拔管2次均未成功;例2来院时已气管切开,住院期间反复多重耐药菌感染,期间还曾意外脱管1次,造成缺氧缺血性脑损伤、多脏器功能衰竭,后虽抢救成功,但患儿始终需要较高呼吸机条件;例3家长坚持在家护理至今已长达1.5年,每3个月住院更换一次气管插管。例2、例3出院后仍需有创通气,均需长期更换使用抗生素治疗方可维持。
共3例患儿成功拔除气管插管。其中1例(例4)出院后停用无创呼吸机,1周后便再次因重症肺炎入院并再次插管,而另2例(例5、例6)改为全天无创通气的患儿则病情平稳。
3例出院时无需白天无创通气患儿(例7、例8、例10)在完善多导睡眠监测后,结果提示存在睡眠呼吸紊乱,出院后长期使用夜间无创通气治疗,均未因重症肺炎再次住院。例9未行睡眠监测,出院后停用呼吸机,1周后则病情反复,故第2次出院后建议其长期夜间无创通气,之后2个月病情稳定(表1)。
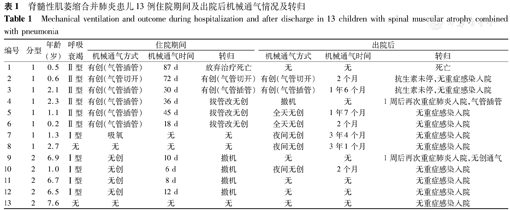
脊髓性肌萎缩合并肺炎患儿13例住院期间及出院后机械通气情况及转归
Mechanical ventilation and outcome during hospitalization and after discharge in 13 children with spinal muscular atrophy combined with pneumonia
脊髓性肌萎缩合并肺炎患儿13例住院期间及出院后机械通气情况及转归
Mechanical ventilation and outcome during hospitalization and after discharge in 13 children with spinal muscular atrophy combined with pneumonia
| 编号 | 分型 | 年龄(岁) | 呼吸衰竭 | 住院期间 | 出院后 | ||||
|---|---|---|---|---|---|---|---|---|---|
| 机械通气方式 | 机械通气时间 | 转归 | 机械通气方式 | 机械通气时间 | 转归 | ||||
| 1 | 1 | 0.5 | Ⅱ型 | 有创(气管插管) | 87 d | 放弃治疗死亡 | 无 | 无 | 死亡 |
| 2 | 1 | 0.6 | Ⅱ型 | 有创(气管切开) | 72 d | 有创(气管切开) | 有创(气管切开) | 2个月 | 抗生素未停,无重症感染入院 |
| 3 | 1 | 2.1 | Ⅱ型 | 有创(气管插管) | 30 d | 有创(气管插管) | 有创(气管插管) | 1年6个月 | 抗生素未停,无重症感染入院 |
| 4 | 1 | 2.3 | Ⅱ型 | 有创(气管插管) | 36 d | 拔管改无创 | 撤机 | 无 | 1周后再次重症肺炎入院,气管插管 |
| 5 | 1 | 1.1 | Ⅱ型 | 有创(气管插管) | 45 d | 拔管改无创 | 全天无创 | 1年7个月 | 无重症感染入院 |
| 6 | 1 | 0.2 | Ⅱ型 | 有创(气管插管) | 18 d | 拔管改无创 | 全天无创 | 2个月 | 无重症感染入院 |
| 7 | 1 | 1.3 | Ⅰ型 | 吸氧 | 无 | 无 | 夜间无创 | 3年4个月 | 无重症感染入院 |
| 8 | 1 | 2.7 | 无 | 无 | 无 | 无 | 夜间无创 | 3年1个月 | 无重症感染入院 |
| 9 | 2 | 6.9 | Ⅰ型 | 无创 | 10 d | 撤机 | 无 | 无 | 1周后再次重症肺炎入院,无创通气 |
| 10 | 2 | 1.0 | Ⅰ型 | 无创 | 6 d | 撤机 | 夜间无创 | 2个月 | 无重症感染入院 |
| 11 | 2 | 6.7 | Ⅰ型 | 无创 | 8 d | 撤机 | 无 | 无 | 无重症感染入院 |
| 12 | 2 | 6.5 | Ⅰ型 | 无创 | 12 d | 撤机 | 无 | 无 | 无重症感染入院 |
| 13 | 2 | 7.6 | 无 | 无 | 无 | 无 | 无 | 无 | 无重症感染入院 |
呼吸机相关肺炎指气管内插管48 h以上发生的肺炎,病原微生物呈现复杂、多变及高度耐药性,预后相对差[5]。SMA患儿因存在呼吸肌无力,出现肺炎时住院病情重,尤其1型患儿多存在Ⅱ型呼吸衰竭及肺炎并发症。本研究显示选择气管插管及气管切开的患儿均存在多重耐药菌感染,需长期并更换使用多种抗生素治疗。而对于神经肌肉疾病患者,无创的呼吸道管理术结合无创正压通气可减少气管插管及气管切开的风险[8]。有研究显示,采用长期无创通气的SMA患儿在5岁后住院次数更少,还有可间断脱离机械通气及能够说话的益处[9]。本研究中使用无创通气及更换为无创通气患儿,包括长期家中使用无创通气的患儿均无再次发生重症肺炎需要住院的情况。故推荐SMA患儿气管插管后应尽早脱离有创通气。
对于SMA患儿,因呼吸肌无力,普遍存在依赖呼吸机的情况。但此种依赖为压力依赖,而非氧气依赖。由于肌肉严重无力,且这种情况终身不可自行好转,故吸气峰压可能始终需要维持在较高水平。但在这种情况下仍可以脱离有创呼吸机,改为无创的方式继续给予较高的压力支持。这与正常患儿重症肺炎恢复期,先降低呼吸机压力条件,甚至过度至自主呼吸模式,才考虑拔管的情况完全不同。本研究中3例气管插管患儿在符合拔除气管插管标准[6]的条件下均成功过度至无创通气。国外有报道258例无呼吸机依赖的神经肌肉病患者拔管成功率为99%,从而避免了气管切开[10]。
如何使患儿尽快达到脱离气管插管的标准及拔管后无创通气时良好的维持呼吸也是医师需要关注的重点。临床工作中经常发生患儿病情难以恢复,或拔管后患儿呼吸困难明显加重需要再次气管插管的情况。很大程度上是由于呼吸道分泌物清理不彻底造成的。肌力正常的患儿咳痰容易,而SMA患儿普遍不能自行咳出痰液,痰液蓄积在肺部容易造成感染不能控制及肺不张。此时积极的呼吸道清理术尤其重要,其中咳嗽机的使用作用显著,可促使痰液从肺泡移动至大呼吸道及口中[11],这一步是雾化、拍背、吸痰治疗都无法达到的。有报道提出咳嗽机频率可频繁至每10 min 1次[12],在本研究中患儿病情严重时常规每1~2 h 1次甚至随时按需进行,患儿耐受均良好,无不良反应。拔管后血氧不能维持亦多是由于痰液阻塞造成,此时应加强呼吸道清理,保持呼吸道通畅,而非单纯依靠增加呼吸机氧浓度来维持血氧。既往研究表明,拔管后预防性使用辅助咳嗽技术可避免再次插管的风险,从而缩短重症监护病房的住院时间[7]。
本研究显示,即使有些SMA患儿病情稳定后白天已无低血氧及低通气的情况,但出院后仍有再次重症肺炎住院的发生。该情况是由于SMA肌无力程度在夜间更加严重[13],长期夜间低通气也会造成慢性缺氧、呼吸肌更加疲劳,从而导致反复呼吸道感染的发生。此时应完善多导睡眠监测,若提示存在睡眠呼吸紊乱,出院后应长期使用夜间无创通气,以降低因重症感染再次住院的风险[14]。而存在全天低通气的SMA患儿需要长期使用无创通气。国外有文献[10]报道760例各种神经肌肉疾病患者长期使用无创通气,耐受良好,相对于有创通气近年备受推崇[15,16]。在我国神经肌肉疾病患儿的呼吸系统疾病管理也开始受到关注[17],本研究中5例出院后长期于家中进行全天无创通气或夜间无创通气的患儿均病情稳定。
SMA合并肺炎的患儿与普通患儿不同,本研究通过观察此类患儿的临床特点,总结特殊的呼吸支持的治疗观念及方法,以期提高治疗水平。SMA患儿合并肺炎时应尽早脱离有创通气,通过积极的呼吸道清理术成功拔管,过渡至无创通气,从而避免呼吸机相关肺炎、多重耐药菌感染的发生。而脱离无创通气者也应积极评估有无夜间低通气情况,通过使用长期夜间无创通气避免反复重症肺炎的发生。
所有作者均声明不存在利益冲突



























