
探讨先天性肌性斜颈(CMT)再手术的临床特点及短期预后。
选取2015年5月至2018年5月郑州大学第一附属医院收治的CMT术后复发病例12例。患儿年龄8~16岁,平均13.2岁;男9例,女3例。分析疾病复发原因,随访观察患儿术后外观,利用患者满意度调查及Lee评分标准对预后进行评估。
12例患儿初次手术治疗在外院10例,本院2例;初次手术治疗年龄6个月~2.2岁;手术方式为微创小针刀治疗2例,小切口单头松解5例,单纯离断7例,断端丝线结扎4例。二次手术病例术中均证实存在胸锁乳突肌挛缩、黏连,其中颈阔肌挛缩黏连3例,术中颈血管鞘分离困难8例,2例颈内静脉破裂予以修补。手术均采取胸锁乳突肌双极松解,术中可无张力摆正颈部于中线为松解完全。患儿术后外观均得到满意改善。术后随访1.2~3.0年,平均2.3年,患儿满意度评分>90分9例,>80分3例。Lee评分观察患儿头颈活动度及头偏离中线的距离及度数,12例中效果优8例,良3例,中1例。
CMT患儿复发的根本原因为松解不彻底,肌肉瘢痕黏连,同时手术年龄过早、追求微创切口、术后康复缺失也可能是复发的直接因素。复发者通过双极松解,尤其是下极彻底松解,配合术后颈部牵引、固定、康复锻炼可达到满意治疗效果。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
先天性肌性斜颈(congenital muscular torticollis,CMT)是儿童常见的肌肉软组织病变,主要由一侧胸锁乳突肌纤维化或挛缩变性导致固定性偏头畸形,该病可继发患侧下颌发育异常、面颊不对称、斜视、双肩不等高、脊柱侧弯等,需早期引起重视。CMT在新生儿中发病率为0.3%~2.0%[1],目前对该病的治疗基本达到共识[2],患儿1岁内采取按摩保守治疗,1岁后无改善或加重需行手术治疗,主要手术方式为胸锁乳突肌挛缩松解术、延长术,以及近几年开展的腔镜微创手术[3]。术后效果明确,并发症较少。但对于CMT复发病例,国内外文献报道较少,本课题组收治此类患儿12例,经再次手术治疗,效果满意,现报道如下,以增强临床医师对CMT复发患儿疾病特点的认识,从而提高诊治水平。
选取2015年5月至2018年5月郑州大学第一附属医院收治的CMT术后复发患儿12例,患儿年龄8~16岁,平均13.2岁;男9例,女3例。其中初次手术在本院为2例,外院为10例;既往接受1次手术10例,接受过2次手术2例。本研究通过医院医学伦理委员会批准(批准文号:2020-KY-544),患儿监护人免知情同意。
纳入标准:(1)存在固定的姿势性头颈部偏斜,主、被动活动明显受限,颈部侧屈范围健侧小于患侧(图1A)。(2)患侧颈部可触及明显条索样包块或肌肉紧张。(3)彩超检查示患侧胸锁乳突肌较对侧明显增厚,回声增强。排除标准:排除先天性骨性发育畸形、先天性斜视。
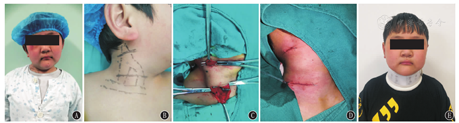

观察患儿术前、术后外观,测量头偏斜的距离和角度,超声测量患侧与健侧胸锁乳突肌发育情况,并记录同一横断面肌肉的厚度、回声强度;记录手术探查情况,术后采取满意度评分进行评估,>90分为满意,80~90分为基本满意,<80分为不满意;通过随访,采用Lee评分[4]对预后进行评估,主要对术后颈部活动度、头偏斜程度、颜面部对称、瘢痕、肌柱丢失、侧束丢失等方面进行综合评分,满分18分,17~18分为优,15~16分为良,13~14分为中,≤12分为差。
患儿取平卧位,肩部垫高,头偏向健侧,暴露患侧胸锁乳突肌(图1B)。于锁骨上2 cm沿皮纹横切口,长3~4 cm,横行切开皮肤及皮下组织,向上下两侧松解皮下组织,并纵向切开颈阔肌,暴露胸锁乳突肌,保护颈外静脉、颈动脉鞘,将挛缩的胸锁乳突肌与血管分离。沿乳突下方2 cm行横切口,长1.5~2.0 cm,依次切开皮肤、皮下组织,保护耳大神经、副神经,找到胸锁乳突肌近端的腱性部分,充分游离,提拉胸锁乳突肌的远近端再次确认,切断胸锁乳突肌远近端,切断远端胸锁乳突肌后向两侧松解,切除部分增厚变性的肌肉组织(图1C),术中再次确认无牵拉、黏连组织,麻醉医师协助做颈部左右侧屈及旋转动作,使中立位颈部无张力,止血,远端创腔留置引流管,缝合皮下组织及皮内缝合(图1D)。
术后每日记录引流量,观察伤口愈合情况,引流量少于2 mL时予以拔除引流管。术后1周进行常规颈部拉伸训练,患儿主动及被动进行头颈向健侧偏斜,根据恢复情况,行枕颌带牵引治疗1~2周,佩戴颈托或头颈胸支具固定治疗1~3个月(图1E)。每周记录头偏离中线的距离与度数。合并脊柱侧弯者同时行支具固定0.5年以上,并定期复查。
本组3例患儿存在胸腰椎侧凸畸形,考虑为头颈部偏斜后继发所致,拍摄脊柱全长X线片显示脊柱侧凸Cobbs角均<25°,予佩戴胸腰椎矫形支具固定,并定期拍片随访。
应用SPSS 19.0软件对数据进行统计学分析,计量资料采用 ±s表示,组间比较采用t检验,对比术前超声测量胸锁乳突肌厚度,术前、术后患儿头偏斜的距离与角度有无差异。P<0.05为差异有统计学意义。
±s表示,组间比较采用t检验,对比术前超声测量胸锁乳突肌厚度,术前、术后患儿头偏斜的距离与角度有无差异。P<0.05为差异有统计学意义。
本组患儿初次手术治疗年龄6个月~2.2岁,平均1.5岁,其中1岁内2例,分别为6月龄和8月龄。患儿均为胸锁乳突肌远端单切口手术,术后未行任何物理干预7例,佩戴颈托不足1个月者3例,仅间断颈部康复锻炼2例。
患儿术前患侧胸锁乳突肌厚度[(9.8±3.3) mm]大于健侧[(6.2±1.4) mm],差异有统计学意义(t=5.806,P<0.05)。超声示患侧胸锁乳突肌均存肌纹理模糊、紊乱,其中强回声11例,等回声1例;健侧胸锁乳突肌肌纹理清晰,回声均匀。
12例CMT复发患儿中,首次手术方式为微创小针刀治疗2例,术中探查小切口单头松解5例,单纯离断7例,断端丝线结扎4例。12例均证实存在胸锁乳突肌挛缩黏连;其中颈阔肌挛缩黏连3例;术中探查因解剖层次不清,组织结构紊乱,瘢痕黏连严重,导致颈血管鞘分离困难8例;术中2例颈静脉在分离过程中出现破裂,予连续缝合修补。
术后随访1.2~3.0年,平均2.3年,未出现远期并发症,颈部切口无明显瘢痕增生,无神经损伤及皮肤感觉异常等。3例合并脊柱侧凸患儿经支具矫正0.5年以上均有明显改善,末次拍摄脊柱全长片显示Cobbs角均在10°范围内。观察外观,与术前比较,术后患儿头偏斜距离、头偏斜角度均减小,差异均有统计学意义(均P<0.05),结果见表1。
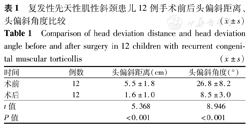
复发性先天性肌性斜颈患儿12例手术前后头偏斜距离、头偏斜角度比较( ±s)
±s)
Comparison of head deviation distance and head deviation angle before and after surgery in 12 children with recurrent congenital muscular torticollis( ±s)
±s)
复发性先天性肌性斜颈患儿12例手术前后头偏斜距离、头偏斜角度比较( ±s)
±s)
Comparison of head deviation distance and head deviation angle before and after surgery in 12 children with recurrent congenital muscular torticollis( ±s)
±s)
| 时间 | 例数 | 头偏斜距离(cm) | 头偏斜角度(°) |
|---|---|---|---|
| 术前 | 12 | 5.5±1.8 | 26.8±8.2 |
| 术后 | 12 | 1.6±1.0 | 8.5±3.0 |
| t值 | 5.368 | 8.946 | |
| P值 | <0.001 | <0.001 |
术后Lee评分评估显示,12例中优8例,良3例,中1例,优良率为91.6%(11/12例)。
患者满意度调查表结果显示,满意度评分>90分9例,>80分3例。
CMT是一种出生后不久即可见的体位畸形,其典型特征为由胸锁乳突肌单侧缩短而导致头部向一侧的侧屈,以及颈部旋转畸形[2]。颈部扭曲可导致固定的偏头畸形,仰卧睡姿会导致对侧颅骨变平,如治疗不及时,颈部肌肉纤维增生、挛缩会限制头部运动,进而继发颅面不对称、代偿性脊柱侧凸、同侧肩膀隆起等畸形,这些会随着年龄的增长而加重[5]。本组3例患儿存在胸腰椎侧凸畸形,术后佩戴胸腰椎矫形支具固定0.5年以上,随访过程中脊柱侧凸均明显改善。因此,CMT需尽早干预,目前的治疗措施包括非手术和手术治疗,非手术治疗包括物理治疗,如人为拉伸、手法按摩和注射肉毒杆菌毒素;手术治疗包括开放式或腔镜辅助胸锁乳突肌的肌腱切开术(单极或双极)、肌肉切除和胸锁乳突肌的"Z"字延长术[6]。
目前对于CMT手术的年龄时机仍存在争议,Cheng等[7]认为超过1岁或持续按摩6个月无效的患儿需接受手术治疗。而Chen和Ko[8]认为CMT最佳手术年龄为1~4岁。Lee等[9]基于CMT患儿颅面畸形的研究发现,5岁之前进行手术,术后颅面畸形的改善明显优于大龄患儿。但Seo等[10]认为,CMT患儿在10岁前进行手术松解可部分改善面部不对称,且改善的程度可能与术后随访时间、术前面部不对称的严重程度等因素有关。随访时间越长,面部不对称越严重的患儿重塑面部的潜力越大。Oledzka和Suhr[11]认为尽管3岁以下的患儿手术治疗效果良好,但仍不建议过早进行;为避免复发,建议推迟至至少2岁后,以利于术后佩戴颈托和康复训练。本组2例患儿初次手术年龄<1岁,推测小年龄患儿术中不能彻底松解挛缩的肌肉,且随着生长发育,肌肉的再发育、瘢痕黏连可能导致复发。
目前对于CMT复发病例文献报道较少。Cheng和Tang[12]统计了10岁内接受手术治疗的CMT患儿,术后随访发现1.2%需再次手术,再手术病例均有瘢痕黏连,且复发病例均为初次手术年龄<1岁者,因此认为影响手术结果最重要的因素是年龄。
在手术方式方面,Amemiya等[13]比较了单级松解与双级松解手术病例的预后,认为单级松解可能造成CMT复发,主要原因为松解不彻底,因此认为双极松解手术效果优于单级松解。尽管大龄儿童采取胸锁乳突肌"Z"字延长可取得较满意的效果,且相较于双极松解,"Z"字延长不会失去颈部正常的"V"型轮廓,从而获得良好的美容效果[14]。但也有研究报道1例CMT患儿行"Z"字延长导致复发[8]。而大部分学者认为手术技术并不是导致复发的主要因素,CMT复发的原因有:挛缩的组织结构未完全矫正、术后中立位固定不充分、术后物理治疗不当[15]。因此,Lee等[16]提出通过局部切除、彻底松解挛缩的纤维带,保持颈部软颈托固定于中立位,辅以适当的术后物理治疗方案可提高疗效,以降低复发率。本组2例初始采取小针刀手术治疗,推测因不能完全松解挛缩的纤维带导致复发;下级单头松解5例,可能为初次手术术者不能辨认胸锁乳突肌的双头,对解剖的层次认识不足导致。
在CMT术后管理方面,Sudesh等[17]认为复发的原因可能包括挛缩未完全纠正,但更可能与术后固定不充分、矫枉过正不充分,或对物理治疗方案依从性差紧密相关。因此该学者认为CMT术后应优先采取颈部固定巩固治疗,如使用颈牵引、石膏、Halo背心支具或颈托,其次为常规物理治疗。Kim等[18]认为长期的物理康复治疗能够避免复发,因此建议术后应佩戴颈托3周,做伸展康复运动6个月。Lepetsos等[19]对大龄CMT患儿行术后颈牵引10 d,颈托固定5周,软护颈固定3个月,最终84%获得了良好效果。本组7例患儿初次手术后未行任何康复治疗,3例曾短期佩戴颈托。尽管CMT手术矫正松解了挛缩的肌肉,但对于习惯性偏斜仍不能短期内矫正,需要配合牵引、颈托支具或康复锻炼才能巩固效果。
本组12例CMT复发病例的手术体会:(1)对于二次手术病例,术中探查应仔细。切口内瘢痕导致严重黏连,可能影响手术操作,术中需游离至颈动脉鞘,避免损伤颈内静脉外膜,损伤后需立即修补。(2)对于任何影响头偏斜的纤维挛缩条索组织(包括深筋膜,残留的挛缩组织),都需彻底松解,仔细辨认胸锁乳突肌远端双头,可能由于黏连或初次松解不全导致不能辨认,对于瘢痕条索组织因尽可能切除一部分,切口缝合时无需缝合颈阔肌一层,仅皮下间断缝3针即可进行皮内缝合。(3)乳突下切口切断胸锁乳突肌上极时易损伤神经,因此可切开皮肤皮下组织后,弯钳钝性分离直至胸锁乳突肌的腱性部分,自深层插入挑起肌肉,直视下切断。(4)术中松解完全后,麻醉医师协助患儿进行颈部被动的左右侧屈及旋转动作,在活动过程中,术者用手指触摸切口周围,以判断是否达到完全松解。
综上,松解不彻底、肌肉瘢痕黏连是CMT复发的根本原因;初始手术年龄偏小,手术操作不规范,刻意追求小切口,术后未佩戴颈托、支具或未行康复锻炼巩固治疗,也可能是CMT复发的因素。对于复发病例,按照大年龄CMT病例处理即可,推荐双极松解,能够更彻底松解瘢痕黏连,术后行颈部牵引、佩戴颈托支具以及主动、被动康复锻炼巩固治疗,大年龄复发患儿仍可达到满意效果。本研究的不足之处为样本量偏少,缺乏对照研究,病例的选取可能存在选择偏倚。
所有作者均声明不存在利益冲突



























