
研究2016年至2019年北京地区住院儿童肺炎支原体(MP)感染流行病学特征和耐药性,以期为儿童肺炎支原体肺炎(MPP)的防治提供依据。
回顾性分析2016年1月至2019年9月在北京儿童医院住院治疗的8 691例社区获得性肺炎患儿的临床资料,采用实时荧光核酸恒温扩增检测技术(SAT)试剂盒检测MP感染情况,采用MP核酸及耐药突变位点检测试剂盒(荧光PCR法)检测MP耐药情况。计数资料采用χ2检验进行分析。
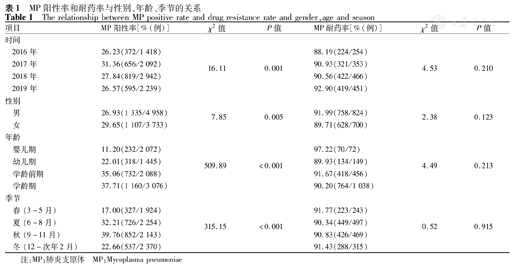
8 691例行SAT检测的患儿中,MP总检出率为28.10%(2 442/8 691例)。2016年至2019年MP检出率分别为26.23%、31.36%、27.84%、26.57%,2017年检出率明显高于其他年份(χ2=16.11,P<0.05)。女性患儿MP检出率为29.65%(1 107/3 733例),明显高于男性患儿的26.93%(1 335/4 958例) (χ2=7.85,P<0.05)。夏秋季MP检出率分别为32.21%(726/2 254例)、39.76%(852/2 143例),明显高于春冬季的17.00%(327/1 924例)、22.66%(537/2 370例)(χ2=315.15,P<0.001)。学龄前期和学龄期MP检出率分别为35.06%(732/2 088例)、37.71%(1 160/3 076例),明显高于婴儿期和幼儿期[11.20%(232/2 072例)、22.01%(318/1 445例)](χ2=509.89,P<0.001)。1 524例行荧光PCR耐药基因检测的患儿中,1 386例发生耐药基因突变,耐药率为90.94%。2016年至2019年MP耐药率分别为88.19%、90.93%、90.56%和92.90%。MP耐药率不受性别、年龄和季节的影响。
MP四季均可检出,以夏秋季检出率最高;女性患儿检出率高于男性患儿;MP检出率随年龄的增加逐渐升高,学龄前期和学龄期检出率较高;MP耐药率居高不降。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
肺炎支原体(Mycoplasma pneumoniae,MP)是呼吸道感染最常见的病原之一,由MP引起的肺炎占儿童社区获得性肺炎的20%~40%[1,2]。近年来,肺炎支原体肺炎(Mycoplasma pneumoniae pneumonia,MPP)在儿童肺炎中所占的比例逐渐升高,重症MPP也逐年增加以及MP耐药率居高不降[3,4],使儿童MPP治疗更加困难。掌握儿童MP感染的流行病学特点和耐药特征,有利于有效预防MP感染,针对MP耐药性采取合理治疗方案。本研究对2016年1月至2019年9月于首都医科大学附属北京儿童医院住院的社区获得性肺炎患儿MP感染的流行病学特点和耐药特征进行分析,以期为临床提供合理的MPP防治策略。
以2016年1月至2019年9月于首都医科大学附属北京儿童医院社区获得性肺炎住院患儿为研究对象,对患儿的临床资料进行回顾性分析。社区获得性肺炎患儿入组标准参考《儿童社区获得性肺炎管理指南(2013年修订)(上)》[5],需满足以下条件:(1)发热、咳嗽等呼吸道感染症状;(2)体征主要有呼吸增快、呼吸困难、听诊肺部湿啰音和管状呼吸音等呼吸道征象;(3)影像学可有肺实质或肺间质异常改变,伴有/不伴有肺部并发症的发生。本研究通过医院医学伦理委员会批准(批准文号:2022-k-163),患儿监护人均知情同意并签署知情书。
MP感染检测采用实时荧光核酸恒温扩增检测技术(SAT)试剂盒(上海仁度生物科技有限公司);MP耐药基因检测采用MP核酸及耐药突变位点检测试剂盒(江苏默乐生物科技有限公司)进行检测。
留取疑似MP感染患儿住院24 h内咽拭子标本,加入1 mL 9 g/L盐水震荡混匀,取500 μL标本加入等量裂解液用于SAT检测,剩余500 μL标本冻存于-80 ℃冰箱用于MP耐药基因检测。
MP感染检测采用SAT试剂盒检测MP的靶标RNA。MP耐药基因检测采用MP核酸及耐药突变位点检测试剂盒对MP的靶标P1基因及大环内酯类药物耐药突变位点即23S rRNA A2063G和A2064G突变位点进行检测。具体操作参考试剂盒说明书。
采用SPSS 23.0软件进行统计学分析,计数资料以百分比或率表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
本研究共纳入8 691例社区获得性肺炎患儿。其中男4 958例,女3 733例,男女比例为13。年龄25 d~17岁,年龄中位数为5岁。按年龄可分为4组:婴儿组(≤1岁)2 072例,幼儿组(>1~3岁)1 445例,学龄前期组(>3~6岁)2 088例,学龄期组(>6~17岁)3 076例。
8 691例行SAT检测的社区获得性肺炎患儿中,2 242例MP阳性,MP感染率为28.10%。其中,以2017年MP感染率最高,差异有统计学意义(χ2=16.11,P=0.001)(表1)。
MP阳性率和耐药率与性别、年龄、季节的关系
The relationship between MP positive rate and drug resistance rate and gender,age and season
MP阳性率和耐药率与性别、年龄、季节的关系
The relationship between MP positive rate and drug resistance rate and gender,age and season
| 项目 | MP阳性率[%(例)] | χ2值 | P值 | MP耐药率[%(例)] | χ2值 | P值 | |
|---|---|---|---|---|---|---|---|
| 时间 | |||||||
| 2016年 | 26.23(372/1 418) | 16.11 | 0.001 | 88.19(224/254) | 4.53 | 0.210 | |
| 2017年 | 31.36(656/2 092) | 90.93(321/353) | |||||
| 2018年 | 27.84(819/2 942) | 90.56(422/466) | |||||
| 2019年 | 26.57(595/2 239) | 92.90(419/451) | |||||
| 性别 | |||||||
| 男 | 26.93(1 335/4 958) | 7.85 | 0.005 | 91.99(758/824) | 2.38 | 0.123 | |
| 女 | 29.65(1 107/3 733) | 89.71(628/700) | |||||
| 年龄 | |||||||
| 婴儿期 | 11.20(232/2 072) | 509.89 | <0.001 | 97.22(70/72) | 4.49 | 0.213 | |
| 幼儿期 | 22.01(318/1 445) | 89.93(134/149) | |||||
| 学龄前期 | 35.06(732/2 088) | 91.67(418/456) | |||||
| 学龄期 | 37.71(1 160/3 076) | 90.20(764/1 038) | |||||
| 季节 | |||||||
| 春(3-5月) | 17.00(327/1 924) | 315.15 | <0.001 | 91.77(223/243) | 0.52 | 0.915 | |
| 夏(6-8月) | 32.21(726/2 254) | 90.34(449/497) | |||||
| 秋(9-11月) | 39.76(852/2 143) | 90.83(426/469) | |||||
| 冬(12-次年2月) | 22.66(537/2 370) | 91.43(288/315) | |||||
注:MP:肺炎支原体 MP:Mycoplasma pneumoniae
8 691例社区获得性肺炎患儿中,女性患儿MP感染率高于男性患儿,差异有统计学意义(χ2=7.85,P=0.005)。MP感染率随着年龄的增长逐渐升高,以学龄前期和学龄期MP感染率最高,差异有统计学意义(χ2=509.89,P<0.001)。夏秋季MP感染率明显高于春冬季,差异有统计学意义(χ2=315.15,P<0.001)(表1)。
在SAT检测阳性的患儿中,对其中1 524例患儿标本通过荧光PCR法进一步检测MP耐药基因突变,其中1 386例出现MP耐药基因突变,MP总体耐药率为90.94% (1 386/1 524例)。2016至2019年MP耐药率呈现逐年增高的趋势,但差异无统计学意义(χ2=4.53,P=0.210)(表1)。
MP耐药率在不同性别患儿中差异无统计学意义(χ2=2.38,P=0.123)。婴儿组MP耐药率最高,幼儿组MP耐药率最低,但各年龄组MP耐药率比较差异无统计学意义(χ2=4.49,P=0.213) 。春、夏、秋、冬四季之间MP耐药率比较差异无统计学意义(χ2=0.52,P=0.915)(表1)。
MPP是最常见儿童社区获得性肺炎之一,临床表现一般为轻症。近年来,重症MPP报道逐年增多,且MP耐药率居高不降,引起人们广泛关注。不同地区MP流行病学特征和耐药率不同,正确了解当地MP流行病学特点和耐药性,有利于MPP的合理预防和治疗。
MP感染存在周期性流行的特点。本研究结果显示北京地区2016年至2019年MP阳性率为28.10%,低于Gao等[2]报道的2006年至2016年该地区的37.5%,但明显高于2014年至2020年成都地区的18.41%[6]。根据文献报道[2,7]和本研究结果,可以得出北京地区2006年至2019年MP流行符合3~7年周期性流行趋势,其中2007年、2011年、2014年和2017年分别为MP流行的高峰。
MP阳性率在性别、年龄和季节分布上存在差异。本研究显示女性患儿MP阳性率明显高于男性患儿,这与我们国家其他的相关研究报道[2,7]一致,产生这种差异的原因尚不清楚,有待于进一步研究。年龄是影响MP阳性率的重要因素,MP感染可发生于各年龄组,并随着年龄的增长MP感染率逐渐升高[1,2,6,8,9,10,11,12]。本研究结果与上述研究一致,婴儿MP阳性率最低,学龄前期和学龄期儿童MP阳性率最高。学龄前期和学龄期儿童进入幼儿园和学校,所处环境人口密度大,容易发生感染。值得注意的是,越来越多的研究报道婴幼儿MP阳性率明显升高,提示MP感染年龄逐渐提前[10,11,12]。因此,临床工作中应加强对婴幼儿MP感染的关注。MP感染全年散发,不同地区温度和湿度的差异导致MP感染高发季节的差异。北京、苏州地区MP感染高发季节为夏秋季[1,2],上海以春夏季高发[13],广州则以秋冬季高发[14]。本研究结果显示北京地区夏秋季MP阳性率最高,与Gao等[2]报道的北京地区MP季节分布一致。
近年来,MP耐药现象在全球范围内迅速传播,以中国、韩国MP耐药率最高。本研究结果显示2016年至2019年MP耐药率为90.94%,与我国其他研究结果[4,15,16,17]一致,表明中国MP耐药率居高不降,MP耐药形势严峻。本研究结果显示MP耐药率不受患儿性别和年龄的影响,即所有患儿MP耐药率相同。另外,本研究数据表明,MP耐药率不存在季节差异,表明MP耐药菌株的传播不受环境温度和湿度的影响。
综上所述,北京地区MP感染呈现周期性流行的趋势,每3~7年出现一个流行小高峰。MP感染以女性患儿较为常见,各年龄阶段均可发生,且随着年龄的增长而升高。MP感染全年散发,北京地区以夏秋季为高发季节。北京地区MP耐药率居高不降,MP耐药率不受患儿性别和年龄的影响,且四季分布无差异。
所有作者均声明不存在利益冲突



























