
为侧颅底病变的影像诊断和手术入路提供解剖学基础。
选取志愿者20名,在螺旋CT机上以眦耳线(CML)为基线对侧颅底结构进行层厚1 mm连续扫描。选取成人尸体头颈部标本20例,以CML为基线制成层厚5 mm的连续断层标本。在经颈动脉管水平段和咽隐窝层面的CT影像及断层标本上,观察侧颅底结构的位置关系,测量侧颅底主要结构的径线及结构之间的距离。
侧颅底的CT影像及断层标本可清晰显示茎突、颈动脉管水平段等侧颅底结构及其毗邻关系,以及咽旁间隙内的结构,茎突是侧颅底影像诊断及手术入路中观察各结构之间位置关系和寻找血管、神经等的骨性标志。在CT影像及断层标本上,茎突至翼突的距离左、右侧分别为(45.98±2.71)mm和(46.14±2.57)mm、(45.96±2.72)mm和(46.12±2.52)mm,左、右侧差异无统计学意义(P>0.05)。
侧颅底的CT影像与断层标本的解剖对照研究,对侧颅底病变的影像诊断和指导手术入路等具有重要意义。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
侧颅底是岩枕裂与眶下裂延长线交角内的三角形区域,位置隐蔽,解剖结构复杂,有众多的血管、神经出入和间隙存在,病变的发生率较高,诊断及治疗的难度较大[1,2]。关于侧颅底的骨性结构和血管、神经,尤其是颈静脉孔区的解剖研究资料虽较完善,但侧颅底的CT影像与解剖标本对照研究仍不够深入[3,4]。在本研究中,笔者对侧颅底的CT影像与断层标本进行对照研究,以期为侧颅底疾病的影像诊断和手术设计提供解剖学依据。
选取20~40岁志愿者20名(男10名,女10名),在GE prospeed AL螺旋CT机上,以眦耳线(canthomeatal line, CML)为基线,层厚1 mm,无间隔连续扫描。扫描范围自颞骨岩部上面至乳突下缘,观察侧颅底结构之间的位置关系,使用工作站软件系统测量CT影像上主要结构的径线及结构毗邻之间的距离。
选取10%甲醛溶液固定的成人尸体头颈部标本20例,其中男14例、女6例,置入低温冷柜冰冻5~7 d,以CML为基线制作连续断层标本,层厚5 mm,自颞骨岩部上面至乳突下缘之间共获取10个断面。待标本完全解冻,恢复正常解剖位置后,选取侧颅底结构显示较佳的第5层面(即经颈动脉管水平段)和第9层面(即经咽隐窝)的断层标本,观察侧颅底结构之间的解剖学关系,用精确度为0.02 mm的游标卡尺测量侧颅底主要结构的径线及结构毗邻之间的距离。
测量项目及方法:在CT影像和断层标本上,颈动脉管水平段、卵圆孔、棘孔和颈静脉窝的长径为其横断层面上的最大长轴,宽径为与其长轴相垂直的短轴最宽处;在经咽隐窝层面上测量茎突分别至翼突、咽隐窝最凹处和颈内动、静脉管壁之间的最短距离。
应用SPSS 13.0软件进行分析,采用两样本均数t检验的统计学方法,比较左、右侧差异,以P>0.05为无统计学意义。
在20名40侧侧颅底CT影像上(图1a),低密度的颈动脉管水平段走行于颞骨岩部内,与其前外侧的咽鼓管骨部走行相似,两者之间以薄骨板分隔。咽鼓管骨部的内侧壁由颞骨岩部构成,与颈内动脉相邻;前外侧壁由颞骨鼓部构成,位于颞下颌关节与鼓室之间。颞下颌关节盘位于下颌窝内,其内侧有自后外侧向前内侧斜行排列的棘孔和卵圆孔。低密度的鼓室内有听小骨,其后方是蜂窝样的乳突小房,外侧为外耳道骨部。面神经管垂直段呈小圆形的空腔结构,紧邻鼓室后壁,内有面神经通过;鼓室后内侧可见较大的低密度的颈静脉窝。颈静脉窝与咽鼓管之间的高密度影为耳蜗,盘旋的骨螺旋管呈针尖样的小孔。在颈动脉管水平段的后方和颈静脉窝的前内侧,可见较细小的耳蜗导水管,其内口呈漏斗状,外口呈喇叭状。
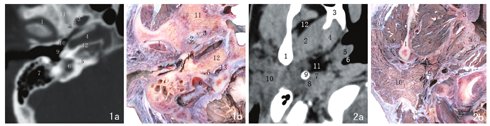

在20例40侧侧颅底横断层标本上(图1b),颈内动脉岩骨段呈长管状,走行于颞骨岩部的颈动脉管水平段内,近似平行于其前外侧的咽鼓管骨部。咽鼓管骨部的前外侧壁由颞骨鼓部构成,其位于鼓室与颞下颌关节之间;内侧壁由颞骨岩部构成。颞下颌关节盘位于下颌窝内,其内侧有自前内侧向后外侧斜行排列的卵圆孔和棘孔。鼓膜向内的凹陷处为鼓膜脐,与锤骨柄相连。鼓膜的外侧为外耳道骨部,后方是呈蜂窝样的乳突小房。紧邻鼓室后壁的面神经管垂直段呈小圆形的空腔结构,内有面神经通过;颈静脉窝位于鼓室的后内侧,容纳有颈静脉球。咽鼓管与颈静脉窝之间的骨密质区为耳蜗,内有针尖样的小孔,为盘旋的骨螺旋管。在颈静脉窝的前内侧和颈内动脉的后方,可见较细小的耳蜗导水管。
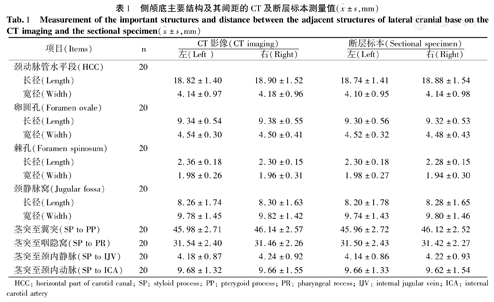
在20名40侧侧颅底CT影像上(图2a),腮腺呈中等密度,位于下颌支的后外侧,其内侧的茎突呈椭圆形的高密度影,周围的低密度区域为咽旁间隙。咽旁间隙以茎突为界分为咽旁前间隙和咽旁后间隙。咽旁间隙前方和下颌支内侧可见翼突、翼内肌、翼外肌及其周围的颞下间隙、翼丛等,咽旁间隙与颞下间隙以翼内肌相分隔。咽隐窝呈裂隙状的低密度区,位于鼻咽腔与咽旁间隙之间,自前内侧斜向后外侧;咽隐窝的前方可见咽鼓管软骨部。茎突后方的血管呈边界清晰的圆形或类圆形的中等密度影,颈内动脉位于前内侧,颈内静脉位于后外侧;第IX~XII对脑神经呈点状中等密度影,舌咽神经和舌下神经位于颈内动脉的前外侧,迷走神经位于颈内动脉后外侧,副神经位于颈内静脉后内侧。颈内静脉周围散在分布的颈外侧深淋巴结呈中等密度影,与血管、神经不易区分;增强扫描后血管明显强化。
在20例40侧侧颅底横断层标本上(图2b),腮腺位于下颌支后方,以下颌支为界将其分为浅、深部。腮腺内侧呈椭圆形的骨性结构为茎突,其周围的疏松结缔组织区域即咽旁间隙;咽旁间隙以茎突为界分为咽旁前、后间隙。咽隐窝位于咽旁间隙与鼻咽腔之间,呈裂隙状,自前内侧斜向后外侧;其前方可见咽鼓管软骨部。茎突后方为呈斜行排列的颈内动、静脉,后外侧的颈内静脉较大呈椭圆形,前内侧的颈内动脉较小呈圆形。颈内静脉的内侧有较细小的迷走神经、副神经和舌咽神经,前内侧有舌下神经;颈内静脉周围有散在的颈外侧深淋巴结分布。
在20例40侧侧颅底颞骨岩部上面至乳突下缘的CT影像与断层标本上,颞骨自上而下逐层增大,至颈动脉管水平段达到最大面积,然后逐层缩小;颞骨内的外耳道、鼓室和半规管自后外侧向前内侧斜形排列,半规管最先出现。咽鼓管随层面下移逐渐自后外侧向前内侧斜形移动,且由骨性结构演变为软骨结构,管腔也由近似圆形变为裂隙状。茎突在颞骨岩部消失时出现,随层面下移逐渐变细。咽旁间隙出现于侧颅底的下方,随层面下移逐渐变小;茎突将其分为咽旁前、后间隙,颈内动、静脉位于咽旁后间隙内,随层面下移则逐渐增粗。
侧颅底内茎突的位置及形态较固定,是侧颅底影像诊断及手术入路中观察各结构之间位置关系和寻找血管、神经等的重要骨性标志。在经颈动脉管水平段和咽隐窝的侧颅底CT影像与断层标本上,测量20名40侧CT影像和20例40侧断层标本的侧颅底主要结构的径线及结构毗邻之间的距离(表1),对测量数据进行统计分析,侧颅底结构呈对称性分布,左、右侧差异无统计学意义(P>0.05)。
侧颅底主要结构及其间距的CT及断层标本测量值( ±s,mm)
±s,mm)
Measurement of the important structures and distance between the adjacent structures of lateral cranial base on the CT imaging and the sectional specimen( ±s,mm)
±s,mm)
侧颅底主要结构及其间距的CT及断层标本测量值( ±s,mm)
±s,mm)
Measurement of the important structures and distance between the adjacent structures of lateral cranial base on the CT imaging and the sectional specimen( ±s,mm)
±s,mm)
| 项目(Items) | n | CT影像(CT imaging) | 断层标本(Sectional specimen) | |||
|---|---|---|---|---|---|---|
| 左(Left) | 右(Right) | 左(Left) | 右(Right) | |||
| 颈动脉管水平段(HCC) | 20 | |||||
| 长径(Length) | 18.82±1.40 | 18.90±1.52 | 18.74±1.41 | 18.88±1.54 | ||
| 宽径(Width) | 4.14±0.97 | 4.18±0.96 | 4.10±0.95 | 4.14±0.98 | ||
| 卵圆孔(Foramen ovale) | 20 | |||||
| 长径(Length) | 9.34±0.54 | 9.38±0.55 | 9.30±0.56 | 9.32±0.53 | ||
| 宽径(Width) | 4.54±0.30 | 4.50±0.41 | 4.52±0.32 | 4.48±0.43 | ||
| 棘孔(Foramen spinosum) | 20 | |||||
| 长径(Length) | 2.36±0.18 | 2.30±0.15 | 2.30±0.18 | 2.28±0.15 | ||
| 宽径(Width) | 1.98±0.26 | 1.96±0.31 | 1.98±0.27 | 1.94±0.30 | ||
| 颈静脉窝(Jugular fossa) | 20 | |||||
| 长径(Length) | 8.26±1.74 | 8.30±1.63 | 8.20±1.78 | 8.28±1.65 | ||
| 宽径(Width) | 9.78±1.45 | 9.82±1.42 | 9.74±1.43 | 9.80±1.46 | ||
| 茎突至翼突(SP to PP) | 20 | 45.98±2.71 | 46.14±2.57 | 45.96±2.72 | 46.12±2.52 | |
| 茎突至咽隐窝(SP to PR) | 20 | 31.54±2.40 | 31.46±2.26 | 31.50±2.43 | 31.42±2.27 | |
| 茎突至颈内静脉(SP to IJV) | 20 | 4.18±0.87 | 4.24±0.92 | 4.14±0.86 | 4.22±0.93 | |
| 茎突至颈内动脉(SP to ICA) | 20 | 9.68±1.32 | 9.66±1.55 | 9.66±1.33 | 9.62±1.54 | |
HCC: horizontal part of carotid canal; SP: styloid process; PP: pterygoid process; PR: pharyngeal recess; IJV: internal jugular vein; ICA: internal carotid artery
侧颅底是与颅后窝和颅中窝相对应的颅底外面,临床上多采用Huijzer分区法[5],即在颅底下面沿岩枕裂和眶下裂各作一条延长线,向内侧交角于鼻咽顶,向外侧分别指向乳突后缘和颧骨,两条线之间的三角形区域即为侧颅底。侧颅底主要由颞骨岩部的基底部和蝶骨大翼的颞下面构成,又可分为鼻咽区、神经血管区、咽鼓管区、关节区、听区和颞下区。侧颅底下面结构除颅底的骨性结构外,也包含位于三角形区域内的颞骨内结构、颅颈交界区软组织和邻近的咽旁间隙、翼腭间隙、颞下间隙,内有重要的血管、神经通过,尤其是颈静脉孔区和颞骨内的结构众多,解剖关系复杂,且病变隐匿,使部分侧颅底病变的早期诊断较为困难[6,7]。
本文通过对侧颅底的CT影像与断层标本对照研究表明,侧颅底横断层及CT影像可较好地显示茎突、颈动脉管水平段、面神经管水平段及迷路段、耳蜗、耳蜗导水管、乳突、咽鼓管等侧颅底结构及其毗邻关系,以及咽旁间隙、翼腭间隙、颞下间隙。CT扫描可根据侧颅底横断层影像的解剖特征和病变部位,如鼻咽癌早期转移侵犯咽旁间隙和鼓室硬化、听神经瘤等[8,9],可采用横断层螺旋CT扫描,对提高侧颅底区微小病灶的影像诊断率、减少误诊和漏诊以及设计手术入路等具有重要的指导意义[10,11]。
侧颅底的位置隐蔽,内有颈内动脉、颈内静脉和迷走神经等结构,血管与神经之间的位置关系复杂,对侧颅底疾病的诊断主要依赖CT影像等[12,13]。茎突是侧颅底CT影像的重要骨性标志,其外侧有颈外动脉和面神经,内侧有穿出颈静脉孔的颈内静脉和舌咽神经、迷走神经、副神经等。茎突有标志其浅面和掩护其深面血管、神经的作用[14],是侧颅底CT影像上寻找及辨认血管、神经的重要骨性标志。
鼻咽癌等肿瘤早期易侵犯侧颅底区的咽旁间隙,然后再向周边蔓延,使侧颅底区结构出现变形、移位,并可经颈静脉孔等向颅腔内侵犯[15,16]。如果侧颅底CT影像上发现茎突、颈内动脉、颈内静脉等结构的位置和卵圆孔、颈静脉孔等结构的形态发生变化,或左、右侧侧颅底的结构明显不对称,则预示侧颅底病变的存在。



























