
探讨超声平面外技术联合神经刺激器引导腋路动脉旁注药臂丛神经阻滞的效果。
选择2015年9月—2016年9月河北医科大学第三医院单侧肘关节下骨折择期行手术治疗的60例患者进行前瞻性研究。60例患者按随机数字表法分为观察组、对照组,每组30例。观察组采用超声平面外技术联合神经刺激器行腋路动脉旁注药臂丛神经阻滞,对照组采用超声平面内技术联合神经刺激器行腋路臂丛神经阻滞。观察比较两组患者麻醉操作时间、麻醉起效时间、感觉阻滞效果、运动阻滞效果、对止血带耐受情况、麻醉并发症发生情况及手术时间。
两组60例患者均顺利完成手术,术中无刺破血管、局麻药中毒等并发症发生。两组间比较,观察组麻醉操作时间(6.0±1.2)min,短于对照组的(11.5±2.1)min;麻醉起效时间(13.0±1.7)min,长于对照组的(7.8±1.5)min;运动完全阻滞率为53.3%(16/30),低于对照组的90.0%(27/30),差异均有统计学意义(t=12.464、-12.781,χ2=9.932,P值均﹤0.01);而两组感觉阻滞效果、止血带耐受、手术时间等差异均无统计学意义(P值均>0.05)。
超声平面外技术联合神经刺激器腋路动脉旁注药臂丛神经阻滞麻醉操作简单、安全,效果确切,有很好的临床应用价值。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
超声联合神经刺激器神经周围注药腋路臂丛神经阻滞麻醉操作安全,超声监视下分别阻滞肌皮神经、正中神经、尺神经、桡神经等[1],用于肘关节以下手术效果确切。但受操作者技术及神经变异[2]的影响,部分患者麻醉效果欠佳。而动脉旁注药腋路臂丛神经阻滞麻醉是在超声及神经刺激器引导下将局部麻醉药物注射到腋动脉旁腋鞘内。依据腋鞘理论[3],注射局部麻醉药物到腋鞘内,药物在鞘内扩散,可达到良好的麻醉效果。超声平面内技术是沿超声探头长轴穿刺,可以精确定位需要穿刺的神经,在直视下穿刺,但穿刺距离较长[4]。而超声平面外技术是沿超声短轴穿刺,穿刺距离短,穿刺更精准[5]。笔者应用超声平面外技术联合神经刺激器引导,将局部麻醉药物注射到腋动脉旁,即腋鞘内,实施腋路臂丛神经阻滞,并与采用超声平面内技术联合神经刺激器引导下神经周围注药腋路臂丛神经阻滞进行了比较,旨在观察其麻醉效果,为临床应用提供参考。
选择河北医科大学第三医院骨科2015年9月—2016年9月择期行肘关节下单侧手术的患者进行前瞻性研究。病例纳入标准:(1)择期手术患者;(2)单侧上肢手术患者;(3)手术部位在肘关节以下;(4)按美国麻醉医师协会(American Society of Anesthesiologists, ASA)分级标准为Ⅰ~Ⅲ级。病例排除标准:(1)凝血功能障碍患者;(2)伴神经、肌腱损伤患者;(3)局部麻醉药物过敏或穿刺部位感染者;(4)麻醉穿刺过程中刺破血管,改其他入路臂丛神经阻滞麻醉者。
共纳入符合标准的患者60例,男32例,女28例;年龄21~64岁,平均(41.4±12.3)岁;体质量54~82 kg,平均(68.7±8.7)kg。60例患者中,桡骨远端骨折23例、尺骨骨折18例、桡骨干骨折11例、尺骨鹰嘴骨折6例、掌骨骨折2例。按随机数字表法将60例患者分为观察组、对照组,每组30例。观察组采用超声平面外技术联合神经刺激器行动脉旁注药腋路臂丛神经阻滞,对照组采用超声平面内技术联合神经刺激器行腋路臂丛神经阻滞。本研究经河北医科大学第三医院伦理委员会批准。麻醉前向患者或家属交待臂丛神经阻滞麻醉风险,并签署知情同意书。
患者取平卧位,常规监测无创血压、心电图、脉搏、血氧饱和度,开放健侧外周静脉通路。头偏向阻滞对侧,患侧上肢屈曲、外展置于头侧,腋窝部常规消毒铺单。
对照组采用超声平面内技术(穿刺针沿超声探头长轴进针)联合神经刺激器行腋路臂丛神经阻滞麻醉。高频超声探头置于腋窝顶端,探头外侧2%利多卡因1 mL局部麻醉后,应用50 mm穿刺针(德国贝朗公司)连接神经刺激器于超声直视下,分别朝向腋动脉外上方及周围肌皮神经、正中神经、尺神经、桡神经所在的位置穿刺。设定刺激器初始刺激强度1 mA进行脉冲刺激,观察肌皮神经(屈肘)、正中神经(屈腕、屈指)、尺神经(尺侧屈指、屈腕)、桡神经(伸腕伸指)的反射;待引出反射后,刺激强度减至0.5 mA,仍有较强反射,且穿刺针回吸无血,则在肌皮神经、正中神经、尺神经、桡神经所在的位置分别注射0.5%罗哌卡因6、8、8、8 mL。
观察组采用超声平面外技术(沿超声探头短轴进针)联合神经刺激器行动脉旁注药腋路臂丛神经阻滞麻醉。高频超声探头于腋窝顶部探及腋动、静脉,将腋动脉置于探头中间部位,采用超声平面外技术,在进针部位2%利多卡因1 mL局部麻醉后,应用50 mm穿刺针(德国贝朗公司)连接神经刺激器,与皮肤呈约45°角经腋动、静脉间朝向腋动脉6点钟方向由远端朝向近端穿刺;待穿刺针尖接近腋动脉6点钟方向的桡神经时,刺激器设定初始刺激器强度1 mA进行脉冲刺激,观察桡神经的伸腕、伸指反射,待引出反射后,刺激强度减至0.5 mA,仍有较强反射,略回撤针头至反射消失,穿刺针回吸无血后,缓慢注射0.5%罗哌卡因30 mL到腋动、静脉之间。若在穿刺过程中出现尺神经的尺侧屈腕、屈指反射或正中神经的屈腕、屈指反射,则增加穿刺深度或调整穿刺方向,至出现桡神经反射再注射麻醉药。
两组患者注射完毕均用无菌敷料按压固定穿刺点。若麻醉效果欠佳、患者有痛感或不能耐受止血带,则予局部麻醉及静脉注射舒芬太尼10 μg。
麻醉操作时间:开始穿刺至注药完毕时间。麻醉起效时间:从注药完毕开始至患者自觉患侧手指开始麻木时间。感觉阻滞效果:每间隔5 min针刺法测试前臂肌皮神经、桡神经、正中神经、尺神经支配区感觉缺失情况,注射局部麻醉药物后30 min各分支支配区无感觉或有感觉不痛为阻滞完善,否则为阻滞不完善。运动阻滞效果:麻醉后30 min手指能轻微屈伸为不完全阻滞,手指不能屈伸为完全阻滞。止血带耐受:对止血带无感觉或有感觉无疼痛不适为耐受。麻醉并发症:刺破血管、头晕、耳鸣、口舌麻木等局麻药中毒反应。手术时间:手术开始切皮至缝合完毕时间。
采用SPSS 17.0统计软件进行统计学处理。服从或近似服从正态分布的计量资料以 ±s表示,组间比较采用t检验。计数资料采用χ2检验。以P<0.05为差异有统计学意义。
±s表示,组间比较采用t检验。计数资料采用χ2检验。以P<0.05为差异有统计学意义。
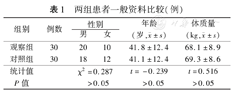
两组患者一般资料比较,差异均无统计学意义(P值均>0.05),见表1。
两组患者一般资料比较(例)
两组患者一般资料比较(例)
| 组别 | 例数 | 性别 | 年龄(岁, ±s) ±s) | 体质量(kg, ±s) ±s) | |
|---|---|---|---|---|---|
| 男 | 女 | ||||
| 观察组 | 30 | 20 | 10 | 41.8±12.4 | 68.1±8.9 |
| 对照组 | 30 | 18 | 12 | 41.1±12.4 | 69.3±8.6 |
| 统计值 | χ2=0.287 | t=-0.239 | t=0.516 | ||
| P值 | >0.05 | >0.05 | >0.05 | ||
本组60例患者均顺利完成手术,术中无刺破血管、局部麻醉药物中毒等严重并发症发生,手术时间70~140 min ,平均(102.3±20.8)min。对照组2例、观察组1例感觉阻滞不完善,经局部麻醉及静脉注射舒芬太尼10 μg后手术顺利完成。
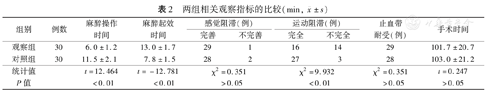
两组间比较显示,观察组麻醉操作时间短于对照组,麻醉起效时间长于对照组,运动完全阻滞率低于对照组,差异均有统计学意义(P值均<0.01);而在感觉阻滞效果、止血带耐受、手术时间等方面两组比较,差异均无统计学意义(P值均>0.05)。见表2。
两组相关观察指标的比较(min,  ±s)
±s)
两组相关观察指标的比较(min,  ±s)
±s)
| 组别 | 例数 | 麻醉操作时间 | 麻醉起效时间 | 感觉阻滞(例) | 运动阻滞(例) | 止血带耐受(例) | 手术时间 | ||
|---|---|---|---|---|---|---|---|---|---|
| 完善 | 不完善 | 完全 | 不完全 | ||||||
| 观察组 | 30 | 6.0±1.2 | 13.0±1.7 | 29 | 1 | 16 | 14 | 29 | 101.7±20.7 |
| 对照组 | 30 | 11.5±2.1 | 7.8±1.5 | 28 | 2 | 27 | 3 | 28 | 103.0±21.2 |
| 统计值 | t=12.464 | t=-12.781 | χ2=0.351 | χ2=9.932 | χ2=0.351 | t=0.247 | |||
| P值 | <0.01 | <0.01 | >0.05 | <0.01 | >0.05 | >0.05 | |||
臂丛神经阻滞麻醉是手及前臂部位手术最常用的麻醉方式。国内多应用超声联合神经刺激器经神经周围注药行腋路臂丛神经阻滞麻醉[6]。在临床采用此麻醉方式时,多采用超声平面内技术,进行穿刺麻醉。通过超声平面内技术可观察到穿刺针行进轨迹、穿刺准确性高[7],但需分别穿刺寻找臂丛分支肌皮神经、正中神经、尺神经、桡神经,反复穿刺使患者较痛苦。超声平面外技术即麻醉操作时穿刺针沿超声探头短轴进针,进行穿刺麻醉。超声平面外技术主要应用于超声引导下肌间沟臂丛神经阻滞[8]及危重病人静脉穿刺[9]等情况,具有进针距离短、穿刺准确、患者痛苦小等特点。
近年来,为获得一种操作简单、效果确切、患者痛苦小的腋路臂丛麻醉方法,国外学者依据腋鞘理论[10]应用超声技术对血管(腋动脉)周围注药腋路臂丛神经阻滞麻醉进行了研究。腋鞘理论认为:臂丛神经分支及腋动静脉包绕在一个完整的鞘膜内,将局部麻醉药物注射到腋鞘内,其可在腋鞘包绕下扩散、浸润臂丛神经分支,因此将局部麻醉药物准确注射到腋鞘内是腋路臂丛神经阻滞麻醉成功的关键。Bernucci等[11,12]研究显示,应用超声平面内技术将局麻药注射到腋鞘内腋动脉6点钟或12点钟方向,药物可在腋鞘内围绕腋动脉扩散,浸润腋鞘内的臂丛神经分支,操作简单、麻醉效果确切。笔者早期在临床上应用Bernucci的方法进行臂丛神经阻滞麻醉,但超声下观察到部分局部麻醉药物朝向腋动脉相反方向扩散,而非均围绕腋动脉扩散,且臂丛神经阻滞效果欠佳。
超声探查可在腋窝部位清晰显示腋动静脉。在超声引导下对血管(腋动脉)旁注药进行腋路臂丛神经阻滞麻醉时,应用超声平面内技术虽可观察到穿刺针行进轨迹,但由于腋动脉或腋静脉阻挡,较难将穿刺针尖置于腋动静脉之间。而应用超声平面外技术进行腋动静脉之间穿刺,进针距离短、患者痛苦小,联合神经刺激器的引导,寻找到桡神经(位于腋动脉下方)后略退针,可确保穿刺针尖处于略高于桡神经的腋鞘内,保证了穿刺的安全性[13]及准确率;注射后的局部麻醉药物由于腋鞘包绕,沿腋鞘长轴包绕腋动脉扩散[14],浸润臂丛神经分支,麻醉效果确切。
笔者对Bernucci等[11]的方法进行了改进,应用超声平面外技术联合神经刺激器将穿刺针尖置于腋动静脉之间的腋动脉旁,进行腋鞘内臂丛神经分支的浸润麻醉。本研究结果显示,对照组采用超声平面内技术联合神经刺激器行腋路臂丛神经阻滞麻醉,需多次准确穿刺才能完成臂丛神经阻滞麻醉;30例患者中有2例患者因未将局部麻醉药物准确注射到桡神经或尺神经,麻醉效果欠佳。观察组在超声下容易分辨出腋动、静脉,应用超声平面外技术可在短距离内穿刺到腋动脉旁,联合神经刺激器可安全、准确地将局部麻醉药物注射到腋鞘内;30例患者中,仅有1例患者因进针过深,局部麻醉药物注射到腋动脉下方而麻醉效果欠佳。本研究结果提示,应用超声平面外技术联合神经刺激器可以准确将穿刺针尖置于腋鞘内,确保药液沿腋鞘扩散,取得良好的麻醉效果。肌皮神经及肋间臂神经在腋窝位于腋鞘外,在本研究中笔者未刻意对其进行阻滞,但患者对止血带耐受良好且前臂麻醉效果完善,其原因可能是局部麻醉药物局部扩散发挥麻醉作用以及局部麻醉药物在腋鞘包绕下朝向神经更为集中的臂丛神经近端扩散所致。
在采用超声平面外技术联合神经刺激器行动脉旁注药腋路臂丛神经阻滞麻醉时,笔者总结,需注意以下几点:(1)应用超声在腋窝部位分辨清楚腋动、静脉,将腋动脉置于超声探头中央部位;(2)穿刺针与皮肤呈约45°角朝向超声探头中点穿刺;(3)超声引导下观察穿刺针由"上向下"行进;(4)穿刺到位后先注射3 mL局部麻醉药物,确定针尖位置正确后再缓慢注射剩余药物。
总之,与超声平面内技术联合神经刺激器神经周围注药腋路臂丛麻醉相比,超声平面外技术联合神经刺激器腋动脉旁注药臂丛麻醉操作简单、安全、效果确切,有很好的临床应用价值。本研究也存在不足之处,由于时间短,样本量较小,且未能在直视下观察到局部麻醉药物的扩散情况,在今后的研究中,需继续收集病例,扩大样本量,并应用超声[15]或造影剂观察局部麻醉药物扩散范围,为其良好的麻醉效果提供更加确切的依据。



























