
探讨后交通动脉及其分支血管的显微解剖结构特点及其临床意义。
取15例(30侧) 10%甲醛固定的成人尸头标本,男9例(18侧),女6例(12侧)。开颅后自桥脑水平离断脑干取出大脑,保留Willis环的完整性;显微镜下观察后交通动脉的起始部位、分支血管数量,测量后交通动脉的长度、起始部外径,并根据其管径进行分型;观测后交通动脉最粗大分支乳头体前动脉的起始部位及起始部外径,并根据其形态特点进行分型。
30侧后交通动脉均发自颈内动脉外侧壁。左侧长度(13.63±0.42)mm,直径(1.72±0.56)mm,发出分支血管(6.92±0.55)支;右侧长度(14.42±0.46)mm,直径(1.81±0.60)mm,发出分支血管(6.22±0.48)支。后交通动脉为胚胎型4侧,过渡型2例,发育不全型7侧,成人型17侧。15例30侧标本中,乳头体前动脉缺如1侧,其余29侧后交通动脉均发出乳头体前动脉,其中单干型24侧、双干型3侧、多干型2侧。29侧乳头体前动脉中,起自后交通动脉的前1/3者7侧,中1/3者15侧,后1/3者6侧,后交通动脉与大脑后动脉汇合处者1侧。
后交通动脉的管径及其分支血管的数量、起始部位、管径等均存在一定的变异;处理鞍区病变,特别是显微夹闭后交通动脉瘤时,应详细了解后交通动脉的解剖结构特点,并注重分支血管的保护,对患者的预后具有重要的临床意义。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
后交通动脉起源于颈内动脉交通段的起始部、眼动脉段的末端,是连接大脑Willis环前后循环的重要桥梁。临床上处理鞍区肿瘤,特别是显微夹闭后交通动脉瘤时,后交通动脉是重要的解剖标志,亦是需重点保护的血管。随着显微神经外科的发展,对后交通动脉瘤的处理逐渐趋于锁孔化,因此,对后交通动脉的显微解剖及术中保护要求越来越高[1,2]。2017年9月—2018年3月笔者选取15例(30侧)成人尸头标本,显微镜下以不同视角对后交通动脉及其发出的分支血管的数量、起始部位、走行、长度、变异情况等进行观察,并测量相关数据,为临床处理鞍区肿瘤及后交通动脉瘤术中血管的识别保护提供解剖学支持。
标本纳入标准:外观完整的成人尸头,性别不限,无外伤、手术及脑血管疾病史。排除标准:双侧后交通动脉、穿动脉及周围组织结构有损伤,解剖、测量困难。纳入15例(30侧)10%甲醛固定的成人尸头标本(由徐州医科大学附属连云港医院颅底解剖实验室提供)。其中5例(10侧)头颅标本的双侧颈内动脉和椎动脉经红色乳胶灌注,颈内静脉经蓝色乳胶灌注。
实验设备及器械:德国目乐(Hi-R 1000)手术显微镜、三钉头架、解剖台、高速电动磨钻、常规开颅手术器械、脚规、游标卡尺(精确度0.02 mm)、测微计(精确度0.01 mm)等。
取尸头标本,手术刀备皮。标本以头架固定。沿眉弓上缘及枕外隆突下缘平面环形切开头皮、锯开颅骨,沿颅骨内面剥离硬脑膜,去除颅骨。剪开大脑镰前方附着点,沿矢状窦两侧剪开硬脑膜,抬起双侧额叶;沿颅骨依次切断颈内动脉、垂体柄及相关颅神经,游离端脑与小脑,并于桥脑水平离断脑干,取出大脑,颅底面向上置于解剖台。显微镜下剥离蛛网膜,分离后交通动脉,以不同角度对两侧后交通动脉及其重要分支血管进行解剖、观察及测量。
(1)测量两侧后交通动脉的长度及起始部外径,观测其分支血管的数量、起始部位及变异情况。(2)按照Avci等[3]标准将后交通动脉按管径大小及与大脑后动脉的关系分型:发育不全型(后交通动脉直径≤1 mm)、成人型(后交通动脉直径<大脑后动脉的P1段)、胚胎型(后交通动脉直径>大脑后动脉的P1段直径)、过渡型(后交通动脉直径和大脑后动脉的P1段直径大致相等)。(3)根据形态特点将乳头体前动脉分为单干型、双干型及多干型。
应用SPSS 21.0版统计软件进行数据分析,服从或近似服从正态分布的测量值采用 ±s表示。
±s表示。
本组15例30侧成人尸头标本后交通动脉均发自Willis环的同侧颈内动脉交通段的外侧壁,其中发自颈内动脉上、下外侧壁者分别为13侧和17侧,没有后交通动脉缺如的情况。发出后向后外方走行很短的距离后即转向内后,于鞍背和动眼神经之间穿行,连接于大脑后动脉P1段,并在沿途发出乳头体前动脉及其他分支血管。后交通动脉的长度、起始部外径及发出分支血管的数量见表1。
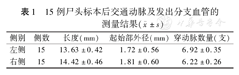
15例尸头标本后交通动脉及发出分支血管的测量结果( ±s)
±s)
15例尸头标本后交通动脉及发出分支血管的测量结果( ±s)
±s)
| 侧别 | 侧数 | 长度(mm) | 起始部外径(mm) | 穿动脉数量(支) |
|---|---|---|---|---|
| 左侧 | 15 | 13.63±0.42 | 1.72±0.56 | 6.92±0.35 |
| 右侧 | 15 | 14.42±0.46 | 1.81±0.60 | 6.22±0.26 |
后交通动脉分型:胚胎型4侧(双侧同为胚胎型1例),过渡型2侧,发育不全型7侧(双侧同为发育不全型2例),成人型17侧。
起自后交通动脉的分支血管为(6.64±0.29)支,多起自后交通动脉的上壁和外侧壁。分支血管根据其走行及供血部位分为两类:丘脑下部支,起于该动脉的内上方,向后内上方行走,止于灰结节、漏斗、及乳头体,本组为(4.0±0.31)支;后穿支,起于该动脉的外上方,向后外上方行走,穿入视束、大脑脚和乳头体之间的区域。此外,后交通动脉的穿支还分布于视交叉、视束前段、脚间窝、大脑脚前部及后穿质等部位,本组为(2.26±0.22)支。
乳头体前动脉也叫丘脑前穿支动脉,是后交通动脉发出的最大分支。本组乳头体前动脉有1侧缺如,其余29侧后交通动脉均发出乳头体前动脉。发出后在脚间池内向上外行,经乳头体的前方或外侧方进入第三脑室底部,供应视束、下丘脑后部、丘脑前部、内囊后肢和底丘脑。乳头体前动脉的起始部外径:左侧为(0.43±0.12)mm,右侧为(0.39±0.11)mm。其起始部位、形态分型见表2。后交通动脉形态分型、分支及其走行、分布等见图1, 图2, 图3, 图4, 图5, 图6, 图7, 图8。
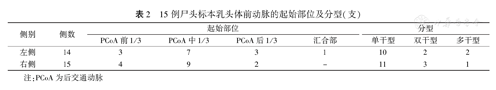
15例尸头标本乳头体前动脉的起始部位及分型(支)
15例尸头标本乳头体前动脉的起始部位及分型(支)
| 侧别 | 侧数 | 起始部位 | 分型 | |||||
|---|---|---|---|---|---|---|---|---|
| PCoA前1/3 | PCoA中1/3 | PCoA后1/3 | 汇合部 | 单干型 | 双干型 | 多干型 | ||
| 左侧 | 14 | 3 | 7 | 3 | 1 | 10 | 2 | 2 |
| 右侧 | 15 | 4 | 9 | 2 | - | 11 | 3 | 1 |
注:PCoA为后交通动脉
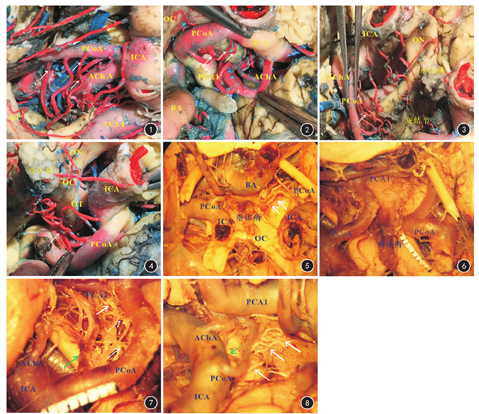

注:白箭为后交通动脉(PCoA)上发出的穿动脉;绿箭为乳头体前动脉(PmA);ICA为颈内动脉;ACA1为大脑前动脉A1段;AChA为脉络膜前动脉;OC为视交叉;PCA1为大脑后动脉P1段;PCA2为大脑后动脉P2段;BA为基底动脉;ON为视神经;OT为视束
后交通动脉起于颈内动脉交通段,止于大脑后动脉P1段末端,是颅内重要的交通血管,且存在一定的变异。后交通动脉沿途发出很多分支,供应脑部重要组织结构,后交通动脉及穿动脉的损伤或闭塞常会引起严重的临床症状。
后交通动脉是Willis环存在变异最多的血管,占62%,其中以发育不全型最为常见[4]。本组胚胎型后交通动脉4侧(双侧同为胚胎型1例),过渡型2侧,发育不全型7侧(双侧同为发育不全型2例),其余17侧为成人型。本研究发现1例发育不全型后交通动脉,其直径约为同侧颈内动脉的1/5大小,而大脑后动脉P1段则较为粗大;该后交通动脉在起始部2.5 mm处发出单干型乳头体前动脉,沿途发出10支穿动脉,供应视交叉及视束的外侧缘,结节漏斗及乳头体区。亦有报道后交通动脉缺如的情况[5,6]。本组30侧后交通动脉均恒定出现。后交通动脉的变异主要表现为管径的变化,变异所导致的脑血流动力学的改变,极有可能与颅内动脉瘤的发生有关。单侧胚胎型后交通动脉或胚胎型大脑后动脉,由于血流状态的变化,涡流形成,后交通动脉起始分叉处易受到血流冲击,与后交通动脉瘤的形成有一点关系[7]。目前,没有相关研究表明,后交通动脉发育不全与动脉瘤的形成有关。后交通动脉发育不全因管径小,血流量少,对脑血流的影响亦较小;但出现供血的大动脉狭窄或闭塞时,其管径大小与梗塞的发生成反比[8]。而胚胎型后交通动脉,亦与后循环的缺血梗死存在一定的相关性[9,10]。对于一些缺血性脑血管疾病,如颅内血管狭窄、闭塞、颈动脉狭窄、烟雾病等,术前的脑血管评估十分重要,详细了解后交通动脉的变异、血运代偿情况,有助于对手术适应证的评估、术中血压控制、血管阻断以及术后并发症的防治,均有重要意义。
后交通动脉及发出的分支血管,主要供给视神经、视交叉、垂体柄、乳头体等,在鞍区肿瘤和后交通动脉瘤的手术中,应注意保护。在第一、二、三间隙切除鞍区肿瘤时,均可能会遇到后交通动脉及分支血管。由于肿瘤的压迫,其走行变化较大,且与肿瘤粘连存在一定的变性,术中更需仔细辨认;对于肿瘤包膜与下丘脑穿动脉粘连严重者,不必强求全切,防止损伤后出现视力障碍及下丘脑症状,如记忆丧失、意识障碍、性格改变以及内分泌功能紊乱[11]。
后交通动脉按走行特点与周围解剖结构的关系分为4段:三间隙段、颈内动脉段、二间隙段及视神经段。三间隙段为后交通动脉的起始及反折部分,与动脉瘤的发生关系密切。破裂动脉瘤常与后交通动脉起始部粘连,对于后交通动脉与动脉瘤共同开口于颈内动脉或后交通动脉起源于动脉瘤瘤颈者,分离及夹闭动脉瘤时,应防止动脉瘤破裂及对后交通动脉的误夹。颈内动脉段为术野的盲区,对于瘤体较大或指向下方的动脉瘤,在保证动脉瘤夹闭完全的情况下,应防止后交通动脉及穿动脉的损伤,夹闭后务必探查,必要时辅以内镜及术中脑血管造影检查[12]。二间隙段往往有较多发往下丘脑的穿动脉,在动脉瘤破裂出血时,吸引器在该处操作,不宜吸力过大或位置过深,以免损伤穿动脉[13]。对于大型及巨大后交通动脉瘤,由于动脉瘤进展性压迫,后交通动脉及穿动脉走行变异较大,术前应详细了解后交通动脉及穿动脉的解剖及影像学特点、变异情况,防止术中后交通动脉及穿动脉的损伤及误夹。
乳头体前动脉为后交通动脉较为粗大的分支,文献报道其在后交通动脉起源变化较大。国内苗圣波等[14]对50例尸头标本解剖,发现85%乳头体前动脉起源于后交通动脉(均起自后交通动脉中后段),7%起源于大脑后动脉,3%起源于基底动脉。Gibo等[15]对21例新鲜尸头显微解剖发现,乳头体前动脉起源于后交通动脉的任何一段,但多数起源于后交通动脉的中后,有2例乳头体前动脉起源于后交通动脉与大脑后动脉汇合处。本组7侧起源于后交通动脉的前1/3,16侧为中1/3,5侧为后1/3,1侧起源于后交通动脉与大脑后动脉汇合处。乳头体前动脉自后交通动脉发出后向后外方走行至乳头体、视束与脚间窝围成的三角形区域。其供应区域包括:下丘脑的后部、乳头体丘脑束、丘脑的前极、视束的前内侧、尾状核头的下内部分及内囊的膝部和后肢。乳头体前动脉梗死导致的临床症状主要有以下表现:对侧肢体偏瘫、浅感觉异常、认知障碍、定向力障碍和记忆、语言障碍等。
后交通动脉是颈内动脉交通段发出的重要分支血管,后交通动脉与其发出的穿动脉常出现一定的变异。详细了解其解剖学特点,在鞍区手术,特别是在后交通动脉瘤夹闭手术中,注意辨别及保护后交通动脉及其穿支,有助于防止术后并发症,改善患者预后[16,17,18]。而后交通动脉及穿动脉变异所引起的血流动力学改变,更具临床意义,笔者拟在以后的研究中深入探讨。



























