
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
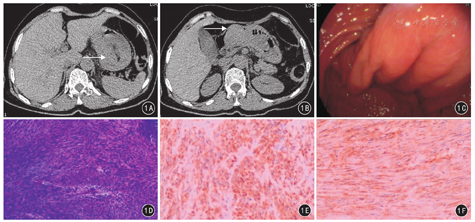
患者女,64岁,因"间断呕吐咖啡样物4 d"入院。患者主诉4 d前无明显诱因出现恶心,呕吐咖啡样物质,共呕吐5次,无晕厥,无意识不清。自服吗丁啉呕吐减轻,仍有腹痛,遂就诊河北省沧州市中心医院。查体:神志清楚,语言流利,腹部平坦,未见胃肠型及蠕动波,触诊腹部柔软,剑突下压痛,无反跳痛及肌紧张,肝脾肋下未触及,肝区及双肾区叩击痛阴性,移动性浊音阴性,肠鸣音正常。既往身体健康,否认高血压病、冠心病、糖尿病史,以及肝炎、结核等传染病史;无手术、外伤、输血史及过敏史。辅助检查:血红蛋白129 g/L、血小板230×109 /L、RBC 4.34×1012 /L、WBC 11.48×109 /L;血糖8.8 mmol/L、钠130.0 mmol/L、α羟丁酸脱氢酶213 U/L;大便常规镜检未见异常,潜血弱阳性,性状软便;凝血常规、肿瘤标记物未见明显异常。CT扫描示近侧部分胃体套入远侧胃体,表现为"环靶征",胃体区腔内可见一软组织肿块,大小约4.5 cm×3.0 cm,密度均匀,CT值约48 HU,边界清楚,考虑胃体肿瘤继发胃套叠(图1A、图1B)。胃镜可见胃体上部扭转、折叠,部分胃体套叠入胃体远端,胃镜不能通过,可见胃体黏膜撕裂裂痕,局部黏膜缺血。初步诊断为胃体肿瘤继发胃套叠。2019年3月16日,患者在全身麻醉下行腹腔镜探查+胃套叠复位+胃肿瘤切除术。腹腔镜手术探查见:胃底向远端套叠,胃内可触及质硬肿瘤(图1C)。腔镜下无法行套叠复位,中转开腹。取上腹部正中切口,长约20 cm,逐层开腹,将胃套叠复位,于胃底部扪及肿瘤,切开胃前壁,显露肿瘤。肿瘤呈椭圆形,大小约5.0 cm×3.0 cm×2.5 cm,表面欠光整,可见多处出血。使用直线切割闭合器将肿瘤与部分胃壁一并切除,并关闭胃前壁切口。术后病理检查:胃间质瘤,镜下见瘤内大量梭形细胞,伴大部出血变性,表面衬覆黏膜,局部糜烂、缺失、溃疡形成(图1D)。免疫组织化学:CD117、DOG-1均阳性(图1E、图1F)。患者术后给予抗感染、抑酸、静脉营养支持等治疗,逐步恢复饮食,病情平稳,于2019年3月29日出院。

病理性胃套叠是指胃的部分或全部套入到连接于它的管腔内,依据部位分为胃十二指肠套叠、胃胃套叠、胃食管套叠及手术后的胃空肠套叠。胃套叠的主要临床表现包括腹痛、呕吐、呕血、黑便、上腹部肿块等。病理性胃胃套叠很罕见,检索万方数据库和中国知网,目前国内仅见6例个案报道[1,2,3,4,5,6],其中大部分胃套叠由肿瘤导致[1,2,3,4,5]。本例患者为罕见的胃体间质瘤致胃套叠,临床表现呕血、腹痛。因其发病率极低,缺乏特异性的临床表现,容易被延误诊治。本例在术前CT已经给出明确诊断,患者及时采取了手术治疗,未延误病情。
胃肠道钡餐、内镜、CT等检查有助于病理性胃套叠的早期诊断。宋振龙等[3]认为,病理性胃胃套叠术前诊断主要靠胃肠道钡餐检查。胃肠道钡餐检查可显示胃腔内肿瘤的异常阴影。胃套叠时造影剂不能通过幽门,幽门部钡影会出现突然中断征,套端出现杯口状充盈缺损及螺旋形黏膜征[3]。但是,胃肠道钡餐也有一些禁忌证,如胃肠道大出血后1周内、上消化道穿孔、肠梗阻等。内镜检查可直观了解胃腔内情况,观察到近端胃体套叠入胃体远端,胃皱襞被牵引向幽门,伴小弯缩短及异常蠕动,但大部分患者胃镜不能进入远端胃或肠腔,观察套叠远侧情况,因而无法明确套叠原因。CT检查对诊断胃套叠有较大价值,检查速度快,无绝对禁忌证,影像表现为环靶征、血管卷入征或彗星尾征。CT不但能够诊断套叠,同时还能显示套叠远侧肿瘤病变。本例患者通过CT检查确诊胃肿瘤导致胃套叠,而胃镜仅能观察到套叠。
对胃部肿瘤引起的胃套叠应根据直视判断,结合术中冰冻切片病理检查诊断确定术式。手术方法有单纯息肉切除术、胃大部切除术及胃癌根治术。多发性息肉应做胃切除术,对有蒂而无恶变者行肿瘤及其附着部的切除即可。若为浸润性恶性肿瘤并侵犯黏膜下或断端黏膜已有浸润,则行根治性胃切除术[7] 。本病例在腔镜下无法行套叠复位而中转开腹。由于套叠导致胃黏膜撕裂缺血,如果用腔镜强行对套叠进行复位可能会损伤胃壁,改为开放手术复位,避免了对正常胃壁的二次损伤。因此,如果术前确诊为病理性胃套叠,应避免选择腹腔镜手术。
所有作者均声明不存在利益冲突


























