
探讨急性脑梗死(ACI)患者临床路径管理的优化方案及效果。
回顾性搜集2016年1月—2017年12月神经内科ACI出院患者,根据医院实施循环质量管理(PDCA)前后的不同时间段,在纳入临床路径管理的患者中,分阶段随机抽取ACI病例,对照组选取PDCA循环实施前(2016年1月—12月)纳入临床路径管理的166例患者;研究组选取PDCA循环实施后(2017年6月—12月)纳入临床路径的167例患者。利用SPSS 26.0软件分析数据,对满足正态分布的定量资料进行t检验;对住院费用、住院天数等非正态分布数据采用(M,P25~P75)进行描述,采用非参数检验进行统计分析;率之间的比较采用2检验。比较两组患者平均住院日、平均住院总费用和费用结构及患者的疾病转归等指标。
研究组平均住院费用降低至10 452.31元,对照组平均住院费用12 531.89元,差异具有统计学意义(Z=-4.713,P<0.05),综合医疗服务类费用和治疗类费用升高(Z=-8.671,-2.918,P值均<0.05),药费降低(Z=-7.253,P<0.05),费用结构更加趋于合理。
PDCA优化临床路径流程,可规范诊疗行为、优化费用结构,有效控制医疗费用增长。

本刊刊出的文章除特别声明外,不代表主办单位和本刊编委会的观点。本刊如有印刷质量问题,请与本刊编辑部联系调换。
急性脑梗死(acute cerebral infarct,ACI)是指由急性脑循环故障引起的突发的弥漫性或局限性脑功能损害,约有70%的患者在治疗后出现不同程度的肢体功能障碍[1, 2]。脑血管病病死率位居我国死因疾病谱前列,是严重危害人民群众生命健康的常见病、多发病[3];随着临床诊疗水平的提高,该病的病死率逐渐下降,但其致残率依然很高,给患者和家庭带来了经济和精神的双重负担[4]。ACI作为国家大力推广的临床路径病种之一,也是医院评审和三级公立医院绩效考核的重点病种[5],如何通过临床路径进行有效的医疗管理,也是许多学者研究的话题[6, 7]。循环质量管理(PDCA)是医院常用的质量管理工具[8],本研究中,通过PDCA优化ACI临床路径,评价改进效果,为单病种临床路径的质量提升提供参考。
回顾性搜集2016年1月—2017年12月大同市第三人民医院ACI出院患者的病例资料,根据医院实施PDCA循环前后的不同时间段,随机抽取333例ACI患者分为两组。对照组选取PDCA循环实施前(2016年1月—12月)纳入传统临床路径管理的166例患者;研究组是PDCA循环实施后(2017年6月—12月)纳入PDCA优化临床路径的167例患者。
患者纳入标准:(1)通过影像检查证实存在缺血灶或梗死灶,第一诊断为ACI(疾病诊断编码ICD10:I63.9);(2)住院天数为5~30 d;(3)患者年龄>18周岁。
患者排除标准:(1)脑出血或蛛网膜下腔出血等其他出血性脑卒中患者;(2)合并有其他脏器严重疾患转科治疗患者;(3)30 d内重复入院患者;(4)入院后采用溶栓治疗或机械取栓者;(5)病危、病重患者;(6)出院后失访者。
基于PDCA优化ACI患者临床路径。对照组采用传统临床路径治疗,研究组采用优化后的临床路径。计划阶段(plan,P):依照原国家卫生和计划生育委员会2016年12月发布的第五版脑梗死临床路径文本模板、单病种质量管理手册中的相关诊疗指南[9],由医务科牵头组织,神经内科联合药学部、物价科、护理部、检验科、影像科等相关科室,依据参考文本模板和诊疗指南,分入院阶段、住院阶段和出院阶段对路径中的医嘱项目逐条审核,结合本科室的实际情况优化ACI临床路径文本。实施阶段(do,D):具体实施过程包括:(1)对于不同病情、不同的治疗方案路径设置不同且更有针对性的检查项目,剔除与病情无关的检查;(2)对药物医嘱进行梳理,将基药设为首选,辅助类药品从文本中删除,若使用发生变异,即在临床路径实施过程中,由于患者个体差异、医务人员以及医院管理等诸多因素的影响,部分患者不能按照路径预先设计好的流程接受标准化的诊疗服务,可能出现偏离路径程序的情况需记录变异原因;(3)增加部分治疗类医嘱,如针灸、康复治疗等;(4)优化从入院到出院的各节点衔接,减少检查结果等待时间;(5)增设患者版临床路径,使患者了解每日的诊疗,减轻疑虑,提高依从性。检查阶段(check,C):确认ACI临床路径优化的各个节点完成。通过临床医师的变异记录,进行变异管理,检查临床路径的执行情况。处理阶段(act,A):根据执行情况及检查结果进行总结,结合执行过程的反馈意见,发现问题,进行再次优化。
采用SPSS 26.0统计分析软件对数据进行分析处理。观察指标包括:患者性别、年龄、平均住院日、住院总费用平均值和费用结构,患者的疾病转归情况。计量资料首先进行正态性检验,对满足正态分布的定量资料进行t检验;对住院费用、住院天数等非正态分布数据采用中位数和四分位数(M,P25~P75)进行描述,使用非参数检验的方法进行统计分析;率之间的比较采用计数资料的χ2检验。以P<0.05为差异有统计学意义。
对照组:女52例(31.33%),男114例(68.67%);研究组:女61例(36.53%),男106例(63.47%)。两组性别构成差异无统计学意义(χ2=1.005,P=0.316)。
对照组年龄39.0~90.0岁,平均(63.6±11.7)岁;研究组年龄23.0~94.0岁,平均(65.8±11.9)岁,两组年龄差异无统计学意义(P>0.05)。纳入研究患者50.0岁及以下占9.94%,51.0~60.0岁占22.98%,61.0~70.0岁占33.54%,71.0岁以上占33.54%。
经正态性检验,住院天数不符合正态性分布,对照组、研究组平均住院天数M均为12.00 d,P25~P75均为(9.00~14.00),差异无统计学意义(Z=-0.407,P=0.684),说明PDCA优化临床路径不能显著缩短住院天数。
对照组与研究组住院总费用和费用结构,见表1,除诊断类费用和耗材类费用外,研究组的住院总费用降低、综合医疗服务类费用和治疗类费用升高、药费与对照组比较降低,差异均具有统计学意义(P<0.05)。
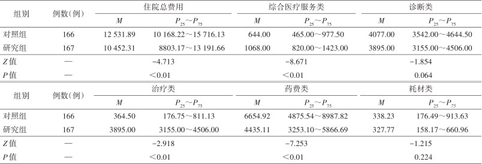
研究组与对照组住院总费用及费用结构比较(元)
研究组与对照组住院总费用及费用结构比较(元)
| 组别 | 例数(例) | 住院总费用 | 综合医疗服务类 | 诊断类 | |||||
|---|---|---|---|---|---|---|---|---|---|
| M | P25~P75 | M | P25~P75 | M | P25~P75 | ||||
| 对照组 | 166 | 12 531.89 | 10 168.22~15 716.13 | 644.00 | 465.00~977.50 | 4077.00 | 3542.00~4644.50 | ||
| 研究组 | 167 | 10 452.31 | 8803.17~13 191.66 | 1068.00 | 820.00~1423.00 | 3895.00 | 3155.00~4506.00 | ||
| Z值 | — | -4.713 | -8.671 | -1.854 | |||||
| P值 | — | <0.01 | <0.01 | 0.064 | |||||
| 组别 | 例数(例) | 治疗类 | 药费类 | 耗材类 | |||||
| M | P25~P75 | M | P25~P75 | M | P25~P75 | ||||
| 对照组 | 166 | 364.50 | 176.75~811.13 | 6654.92 | 4875.54~8987.82 | 338.23 | 176.49~913.63 | ||
| 研究组 | 167 | 3895.00 | 3155.00~4506.00 | 4435.11 | 3253.10~5866.69 | 327.77 | 158.17~660.96 | ||
| Z值 | — | -2.918 | -7.253 | -1.215 | |||||
| P值 | — | <0.01 | <0.01 | 0.224 | |||||
注:—为无数值
研究组患者转归好转154例(92.22%),未愈13例(7.78%);对照组患者转归好转146例(87.95%),未愈20例(12.05%)。研究组患者好转率略高于对照组,但差异无统计学意义(χ2=1.69,P>0.05)。
ACI患者若能在“黄金时间”接受有效救治,可有效降低病死率,减轻肢体功能障碍等后遗症[10]。救治过程中需要多学科多部门之间密切合作[11],利用PDCA对诊疗流程的重点环节予以优化,协调各科室间的相关工作,从急诊接诊到入院再到出院,加强每个节点的时间控制[12],减少患者等待时间,使治疗各个环节更加合理顺畅,总体上缩短患者从入院到接受治疗的时间[13],使患者得到及时救治,改善预后。患者转归是反应医疗质量的一个重要指标,然而本研究中两组病例转归差异无统计学意义(P>0.05),可能因为两组病例均为临床路径下的治疗,治疗方案差异不大,患者最终转归差异较小。与传统临床路径相比,PDCA优化后的临床路径未能显著缩短住院天数,可能因为样本医院临床路径已经对疾病治疗各阶段做了明确细致的规定,即使再优化,也无法显著压缩患者的住院天数,且平均住院日在医院管理中本就是个难题,统计学意义的显著性下降更是不易。
根据本研究结果显示,与传统临床路径相比,基于PDCA优化后的临床路径可显著降低患者住院总费用(P<0.05),减轻患者的经济负担,同时费用结构更加合理,说明PDCA优化后的临床路径对费用结构具有一定的影响。
费用结构中的综合医疗服务类费用和治疗类费用显著提高(P<0.05),因为增加了部分治疗类医嘱,如针灸、康复治疗等服务项目,符合国家医改费用结构调整的方向。早期的康复治疗不仅能改善脑梗死患者的肢体运动功能,降低致残率,还能提高其生活质量[14]。因此,优化路径时增加了康复类医嘱,导致治疗类费用上升。同时,综合医疗服务类费用和治疗类费用属于体现医务人员劳动价值的费用,2017年国家新医改对此类费用进行了上调,政策改变也是此类费用升高的重要影响因素。
费用结构中的药费显著降低(P<0.05),优化效果较好。通过优化临床路径药物医嘱项目,对医师用药选择进行约束,将基药和低价药物纳入首选范围,且使用方法和计量均有一定的要求,医师首选的是路径推荐的药物,使用路径外药物会发生较多不确定性,如此有效避免了药物滥用[15]。
费用结构中的诊断费和耗材费两组对比变化不明显,差异无统计学意义(P>0.05)。原因可能是ACI患者病情较急,多为经急诊入院,临床路径将检查项目维护成医嘱组合,使医师能在最短时间内为患者开具较为全面的检查项目[16],有效避免了漏开、错开医嘱现象。虽然优化后的临床路径在诊断检查方面做了调整,对于不同病情、不同分支路径设置不同且更有针对性的检查项目,剔除与病情无关的检查,项目设置更加精细;但诊断检查费用没有显著降低,经临床路径变异分析,发现路径外医嘱包含检查类医嘱,考虑与医保付费方式有一定关系,此阶段仍为按项目付费,医师为规避不必要的风险,还是愿意尽可能为患者开具全面检查。随着医保按疾病诊断相关分组付费制度的改革和实施,可能会有新的变化,有赖于日后的进一步研究。本次研究排除了溶栓与机械取栓患者,无支架、手术等高值耗材,仅包含检查和治疗等基本耗材,这些耗材是对患者进行治疗的必选项目,数量较少且价格较为低廉,利益驱动可能性小,使用较为合理。因此,两组耗材费用差异无统计学意义。如研究临床路径对高值耗材的控制效果,需在今后将溶栓治疗或机械取栓患者纳入样本做进一步研究。优化后的路径增设患者版临床路径,使患者了解每日的诊疗内容,加强医护沟通,减轻患者疑虑,提高其治疗的依从性,对于临床路径的顺利实施都具有正向促进作用。
综上所述,通过PDCA对ACI临床路径进行优化,使其持续改进的过程更具有科学性和可操作性,在规范医疗行为的前提下,使患者得到及时的救治;优化后的路径对费用的控制较为显著,能有效调整费用结构,使其更加合理,进而使患者受益。



























