
胸主动脉瘤覆膜支架腔内修复术(TEVAR)最初用于胸主动脉瘤的治疗,现已发展为可治疗多种主动脉病变,与传统的开放外科手术修复相比,可降低总体发病率和死亡率。随着TEVAR例数的增多,相关的并发症也逐渐增多,本文报道一例TEVAR术后主动脉消化道瘘的诊治经验。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
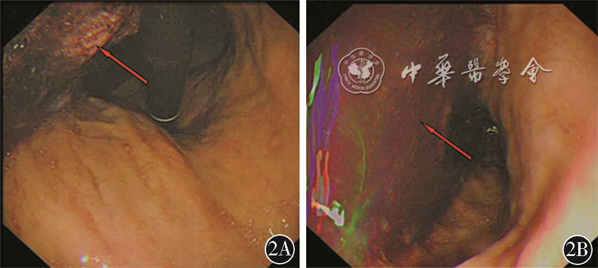
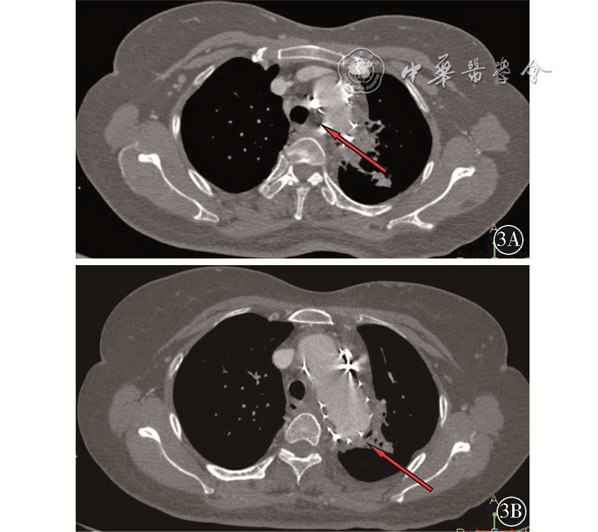
患者 女性,52岁。因“呕血1 d”于2020年9月21日入院。2017年11月6日因胸主动脉瘤行TEVAR(32-200 mm,美国Medtronic公司)、左颈总动脉重建术(Viabahn,8-50 mm,美国Gore公司)。既往白塞病2年未规范化治疗,高血压病10年,自述血压控制尚可,脑梗死病史时间不详,自述近6个月有“咯血”病史。体格检查:一般状态欠佳,生命体征尚平稳,急性病容,口唇苍白。辅助检查:白细胞:17.05×109/L,中性粒细胞百分比89.80%,红细胞:2.42×109/L,血红蛋白:59.00 g/L。给予抗炎、补液、抑酸、止血、输血等支持、对症治疗。电子胃镜:食管距门齿25 cm见黏膜深度凹陷,表面结节样隆起,底窥视不清,似有气泡溢出,食管瘘?距门齿约30 cm黏膜轻度凹陷,余食管黏膜光滑,血管纹理清晰(图2)。胸主动脉CTA检查示升主动脉管径正常范围,胸主动脉弓及胸主动脉管腔内见网格状支架影,主动脉弓上缘水平内侧壁见条形高密度影贴气管左后壁,指向右后方,指向食道左前壁,食道上段右侧见气体影,食道中段周围见低密度影,边界不清,左侧锁骨下动脉近段未见对比剂充盈,左颈总动脉近段见支架影,其内对比剂充盈良好,头臂干管壁规则,管腔充盈良好(图3)。



2020年9月23日全院会诊:血管外科考虑患者存在胸主动脉假性动脉瘤覆膜支架术后消化道主动脉瘘(aortoesophageal fistula,AEF),且存在气管食管瘘(bronchoesophageal fistula,BEF)可能,纵隔感染,建议急诊行TEVAR并多学科联合清除感染灶。心外科及风湿免疫科考虑处于白塞病活动期,不建议手术治疗,完善相关实验室检查,可应用激素冲击治疗。胸外科认为患者已超过急性期手术时间窗。开胸手术需经胸膜腔,可能引起感染扩散,造成更严重后果,暂不建议手术。建议行支气管镜明确是否有BEF。呼吸内科评估患者目前肺部炎症不重,但存在纵隔感染可考虑应用碳青霉烯类抗生素或三代头孢抗生素,纵膈感染即使应用高级别抗生素亦难以控制,预后不好,同时患者存在AEF,明确BEF意义不大且风险较高,暂不建议行支气管镜检查。
向患者及家属交代后,患者及家属不同意风湿免疫科会诊意见相关检查,暂不同意行TEVAR,报备医务科后继续给予支持和对症治疗。患者于2020年9月23日23时突发呕鲜血200 ml伴胸痛、心悸。脉搏118次/min,血压102/50 mmHg(1 mmHg=0.133 kPa),给予快速输液,转入ICU行补液抗休克治疗,给予急救措施后仍无法挽回,患者临床死亡。
该患者自述既往“咯血”病史,且电子胃镜检查发现食管距门齿25 cm见黏膜深度凹陷,表面结节样隆起,底窥视不清,似有气泡溢出,因此该患者不除外存在BEF,BEF的症状多为进食后阵发性咳嗽和窒息,与进食固体相比,进食液体时症状更明显,当BEF长时间存在继发感染可能出现咯血[1]。该患者入院时白细胞较高,BEF常见检查方法有食管镜和气管镜[2]。CTA可见食道上段右侧见气体影,食道中段周围见低密度影,边界不清,该患者由于考虑存在AEF可能,行气管镜检查风险较高,虽未行气管镜检查,结合“咯血”病史及CTA检查,笔者认为该患者是存在BEF。关于TEVAR术后BEF的报道较少,Salamo等[3]通过开胸切除感染段食管,纵隔引流,一期修复了BEF,后给予长期抗生素治疗。
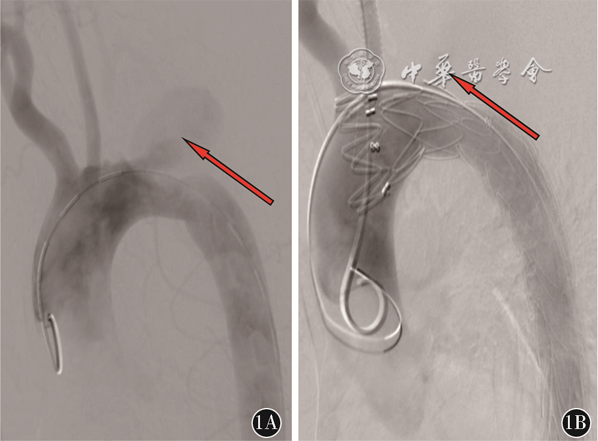
从患者突发呕血伴失血性休克可以判断该患者存在AEF。AEF 是指主动脉与邻近消化道发生的病理性相通,是一种少见的危及生命的疾病,该疾病最早由Cooper在1822年提出[4]。AEF 分为原发性和继发性两类。继发性AEF是指腹主动脉移植物重建术后发生的移植物侵蚀消化道形成的穿透性病变,相对于原发性AEF,继发性AEF发生率较高,但是发病率还是很低的,文献提示EVAR术后继发性AEF发病率为0.6%~2.0%[5]。继发性AEF的病因较多,目前考虑如下几个方面:(1)感染:术中操作感染、血性感染、邻近感染组织直接蔓延;(2)移植物:移植物材料、移植物形态、移植物断裂或成角、免疫排除反应;(3)机械:随着血管搏动移植物对血管消化道反复机械损伤;(4)患者:自身免疫病、营养不良、高龄等;(5)内漏:存在内漏,瘤囊增大损伤邻近消化道[6]。该患者自3年前术后一直未进行过复查,故无法明确是移植物的机械损伤还是存在内漏可能,查阅其3年前术中DSA影像(图1)、手术记录提示存在膜型内漏(即Ⅳ型内漏)。结合本次CTA见支架形态良好,原瘤囊未见扩张。故初步判断该患者发生继发性AEF原因为机械损伤可能性大。如处理不及时,将导致消化道大出血、移植物感染,最终导致死亡。继发性AEF的临床表现有发热、黑便及呕血。该患者近半年有间断发热,自行口服退烧药后缓解。大部分患者可有特征性的“前哨性出血”,这是一种间断性的轻中度出血,是大出血的前兆。“前哨性出血”的出血时间长短不一,短可至几小时,长可至几个月[7]。该患者自述的“咯血”不除外是“前哨性出血”,如果是“前哨性出血”,那么该患者从“前哨性出血”到大出血时间为6个月,时间较长,属临床罕见病例,这也给早期临床诊断带来了困难。
在AEF的诊治中,由于缺乏关于常见临床表现的知识,以及诊断检测的适当作用,延误诊断仍然存在。与上消化道出血的其他原因相比,AEF发生的较少,因此经常被忽视。相对于有过EVAR手术史的患者,接诊医生须保持高度的怀疑,AEF的表现并不总是符合常见的临床模式。增强CT是AEF的主要诊断方法,其对AEF的检测灵敏度可达 94%,特异性可达85%[8]。食管胃十二指肠镜(esophagogastroduodenoscopy,EGD)是上消化道出血的常见检查手段。EGD可直接显示AEF,有时还可显示主动脉移植物材料,也可能显示活动性出血,以及肠内有粘连性凝块,但是EGD可能移动AEF的凝血块从而导致出血的可能,故一些学者认为若怀疑为AEF引起的消化道出血建议在手术室中行EGD检查[9]。
目前认为手术是彻底治愈AEF的最常选择和应用的方法。Senadhi 等[10]报道非手术治疗的病例死亡率高达100%,手术死亡率达 36%~77%。手术包括术前评估、主动脉远近端的控制、感染灶移除,血管重建包括腋-双股动脉人工血管旁路移植、原位浸利福平或银离子溶液的人工血管重建,冷藏人同种异体血管重建,残端闭锁或腹主动脉原位移植。对于有活动性出血、血流动力学不稳定的患者可先行腔内干预止血后再行手术治疗[11]。一旦确诊,需尽快手术或行介入下血管内修补治疗。
影响该患者治疗的还有一重要因素,即该患者经风湿免疫科会诊判断为白塞病活动期。Ghang等[12]研究提示白塞病活动期手术并发症较多,Zhang和Zhang[13]报道了1例伴有复发性胸主动脉瘤合并股动脉瘤的白塞病患者接受了两次血管腔内手术,但在手术后立即出现了新的动脉瘤,患者由于复发性动脉瘤破裂而死亡。故不建议在白塞病活动期进行手术干预。
综上所述,TEVAR术后确实会发生继发性AEF,虽然发病率可能很低,可一旦发生大多数都是致命的。在腔内动脉瘤修复后有消化道出血的患者,必须高度警惕有无AEF可能,尽早完善CTA或消化道内镜检查,同时建议至少随访1年。
所有作者均声明不存在利益冲突



























