
探讨足月新生儿胃食管反流(gastroesophageal reflux,GER)临床特点及相关临床症状与24 h食管多通道腔内阻抗联合pH(multichannel intraluminal impedance-pH,MII-pH)监测到反流的相关性。
回顾性收集2016年11月至2017年12月我院新生儿病房收治的有GER症状并完成24 h食管MII-pH监测的足月新生儿,根据24 h食管MII-pH监测到的反流次数是否>93次分为病理性GER组和生理性GER组。对比两组临床特点和24 h食管MII-pH监测结果,分析反流症状与24 h食管MII-pH监测到反流的相关性。
共纳入有GER症状的患儿31例,开始24 h食管MII-pH监测日龄中位数7(2~28) d。经24 h食管MII-pH监测确诊病理性GER 15例,生理性GER 16例,病理性GER检出率48.4%。主要临床症状包括反复呕吐12例,奶后异常哭闹9例,奶后血氧饱和度下降6例,青紫、可疑惊厥等奶后发作性事件2例,反复呕吐伴其他症状2例。24 h食管MII-pH监测显示新生儿GER以酸反流和弱酸反流为主,病理性GER组24 h总酸反流中位数52(7~80)次,总弱酸反流中位数58(19~114)次;生理性GER组24 h总酸反流中位数36(3~55)次,总弱酸反流中位数35(6~55)次。病理性GER组总反流、餐前弱酸反流、餐后弱酸反流、总弱酸反流和液体反流次数均明显多于生理性GER组,差异有统计学意义(P<0.05)。两组总酸反流、餐前酸反流和餐后酸反流次数差异无统计学意义(P>0.05)。出现呕吐、奶后发作性事件、奶后异常哭闹、奶后血氧饱和度下降患儿的反流症状相关指数阳性率分别为14/14、3/3、6/9和2/6,提示呕吐和奶后发作性事件与GER相关性较高,奶后异常哭闹和奶后血氧饱和度下降与GER部分相关,心动过缓与反流事件无关。
足月新生儿病理性GER反流以酸反流、弱酸反流和液体反流为主,24 h食管MII-pH监测可用于诊断新生儿GER。除呕吐外,还应重视异常哭闹、发作性事件等GER有关症状。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
胃食管反流(gastroesophageal reflux,GER)是新生儿常见的消化系统疾病,分为生理性反流和病理性反流。当GER引起明显肠内外症状或全身性疾病时,即为病理性GER,又称为胃食管反流病(gastroesophageal reflux disease,GERD)[1]。24 h食道pH监测是既往诊断儿童及成人GER的金标准[2,3],但由于新生儿胃液pH相对较高,单纯pH监测会遗漏弱酸及弱碱反流。24 h食管多通道腔内阻抗联合pH(multichannel intraluminal impedance-pH,MII-pH)监测在监测pH的基础上增加了阻抗监测,可监测到酸反流、弱酸反流、弱碱反流,并能区分反流物的性质,其诊断GER的敏感度及特异度均高于pH监测[4],是目前国际推荐诊断GER的金标准,并用于分析临床反流症状与真实反流事件的相关性[5,6]。本研究回顾性分析我院新生儿病房2016年11月至2017年12月疑似GER且完成24 h食管MII-pH监测的足月新生儿,总结24 h食管MII-pH监测结果,并与呕吐、奶后异常哭闹、奶后血氧饱和度下降、奶后发作性事件、奶后心动过缓等症状的相关性进行了分析。
选择2016年11月至2017年12月于我院新生儿病房因有GER症状而行24 h食管MII-pH监测的足月新生儿进行回顾性分析。GER症状包括:反复呕吐、奶后异常哭闹(奶后难以安抚的哭闹累计时间每日>3 h)[7]、奶后血氧饱和度下降(经皮血氧饱和度≤0.85)[8]、奶后心动过缓、奶后发作性事件(包括发作性青紫、可疑惊厥发作)。排除咽下综合征、先天性甲状腺功能减低症、食管闭锁、食管气管瘘、幽门梗阻、胃扭转及肠旋转不良、缺氧缺血性脑病、癫痫等疾病。
回顾性收集并记录患儿性别、胎龄、出生体重、窒息史、母亲孕期合并症、疾病诊断、呕吐、溢奶情况,24 h食管MII-pH监测时日龄、是否有奶后异常哭闹、奶后血氧饱和度下降,以及可能与GER有关的发作性事件。
使用便携式食道pH-阻抗监测仪(美国Given Imaging公司),电极导管上共有7个金属电极环,形成6个阻抗通道,pH的锑电极位于导管末端。24 h监测数据保存在便携式记录器的储存卡内。检查前3 d停用影响胃内酸碱度或胃肠动力的药物,空腹3 h后经鼻将电极置于食管下括约肌(lower esophageal sphincter,LES)上方2 cm处,使阻抗通道的中心位置分别位于LES上方2、4、6、8、10、12 cm处。经鼻至LES的深度参照Strobel公式,食管长度(cm)=0.252×身长(cm)+5(cm)确定[9]。由专人记录患儿吃奶时间、出现各种症状的时间及有无不良事件(电极脱落、呼吸心跳骤停、拒乳、消化道出血等),由专人对监测数据用专业软件进行分析。
(1)反流监测指标:酸反流指数(reflux index,RI,指连续监测24 h内食道pH<4的时间占总监测时间的百分比),总酸反流(pH<4)、总弱酸反流(4≤pH<7)、弱碱反流(pH≥7)[6,10]、液体反流、气体反流、混合反流及近端范围反流(指反流高度达到LES上8 cm)次数,以及反流发生在餐前还是餐后。(2)反流相关症状:将MII-pH监测仪检测到的反流前后5 min内出现的症状定义为反流相关症状[11]。症状与反流相关性用症状相关指数(symptoms index,SI)评价,即监测期间仪器检测到的反流相关症状次数占监测期间此症状总出现次数的百分比,SI>50%为阳性,提示此症状与反流有关[12]。在具有同一症状的患儿中,SI阳性率越高提示该症状与反流相关的可能性越大。
根据仪器检测到的反流次数不同,将患儿分为病理性GER组和生理性GER组。病理性GER诊断参照文献,24 h食管MII-pH监测总反流次数>93次为病理性GER,≤93次为生理性GER[13]。
应用SPSS 25.0统计软件进行数据分析。符合正态分布的计量资料以 ±s表示,组间比较采用独立样本t检验;不符合正态分布的计量资料以中位数(范围)表示,组间比较采用Mann-Whitney U检验;计数资料以例(%)表示,组间比较采用Fisher精确概率法。P<0.05为差异有统计学意义。
±s表示,组间比较采用独立样本t检验;不符合正态分布的计量资料以中位数(范围)表示,组间比较采用Mann-Whitney U检验;计数资料以例(%)表示,组间比较采用Fisher精确概率法。P<0.05为差异有统计学意义。
共纳入符合条件的患儿31例,其中男20例,女11例;胎龄(38.9±1.2)周;出生体重(3 226±489) g;小于胎龄儿4例,大于胎龄儿1例;出生时轻度窒息4例;母亲有妊娠期合并症17例(妊娠期糖尿病9例,妊娠期亚临床甲状腺功能减低症2例,系统性红斑狼疮合并妊娠期亚临床甲状腺功能减低症、甲状腺功能亢进合并妊娠期高血压、甲状腺功能减低症合并妊娠、慢性高血压病合并妊娠、妊娠期高血压、妊娠期糖尿病合并妊娠期高血压各1例)。行24 h食管MII-pH监测日龄中位数为7(2~28) d。
31例新生儿中反复呕吐12例(38.7%);奶后异常哭闹9例(29.0%);奶后血氧饱和度下降6例(19.4%);青紫、可疑惊厥等发作性事件各1例(3.2%、3.2%);反复呕吐伴可疑惊厥等发作性事件、反复呕吐伴奶后心动过缓各1例(3.2%、3.2%)。
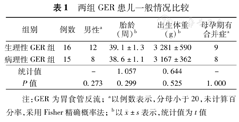
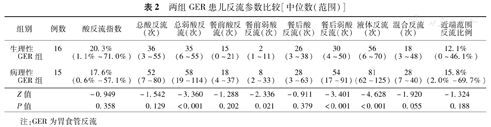
经24 h食管MII-pH监测,诊断病理性GER 15例,24 h总反流次数106(94~161)次;生理性GER 16例,24 h总反流次数中位数77(9~85)次,病理性GER检出率48.4%。两组患儿性别、胎龄、出生体重、母孕期合并症等差异无统计学意义(P>0.05),见表1。两组均以酸反流和弱酸反流为主,反流性质为液体反流,未检测到弱碱反流。病理性GER组总弱酸反流、餐前弱酸反流、餐后弱酸反流及液体反流次数明显多于生理性GER组,差异有统计学意义(P<0.05),两组酸反流指数、总酸反流、餐前酸反流、餐后酸反流、总酸反流、混合反流次数、近端范围反流比例差异无统计学意义(P>0.05),见表2。
两组GER患儿一般情况比较
两组GER患儿一般情况比较
| 组别 | 例数 | 男性a | 胎龄(周)b | 出生体重(g)b | 母孕期有合并症a |
|---|---|---|---|---|---|
| 生理性GER组 | 16 | 12 | 39.1±1.3 | 3 281±590 | 9 |
| 病理性GER组 | 15 | 8 | 38.6±1.1 | 3 167±362 | 8 |
| 统计值 | - | 1.057 | 0.644 | - | |
| P值 | 0.273 | 0.299 | 0.525 | 1.000 |
注:GER为胃食管反流;a以例数表示,分母小于20,未计算百分率,采用Fisher精确概率法;b以 ±s表示,统计值为t值
±s表示,统计值为t值
两组GER患儿反流参数比较[中位数(范围)]
两组GER患儿反流参数比较[中位数(范围)]
| 组别 | 例数 | 酸反流指数 | 总酸反流(次) | 总弱酸反流(次) | 餐前酸反流(次) | 餐前弱酸反流(次) | 餐后酸反流(次) | 餐后弱酸反流(次) | 液体反流(次) | 混合反流(次) | 近端范围反流比例 |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 生理性GER组 | 16 | 20.3%(1.1%~71.0%) | 36(3~55) | 35(6~55) | 15(0~21) | 2(1~11) | 26(3~38) | 30(4~50) | 56(6~70) | 18(3~48) | 12.1%(0~46.1%) |
| 病理性GER组 | 15 | 17.6%(0.6%~57.1%) | 52(7~80) | 58(19~114) | 18(4~37) | 8(2~33) | 28(3~63) | 54(17~91) | 81(62~125) | 28(7~40) | 15.8%(2.0%~69.7%) |
| Z值 | -0.949 | -1.542 | -3.360 | -1.288 | -2.336 | -0.911 | -3.401 | -4.628 | -1.920 | -1.324 | |
| P值 | 0.358 | 0.129 | <0.001 | 0.202 | 0.021 | 0.379 | <0.001 | <0.001 | 0.055 | 0.188 |
注:GER为胃食管反流
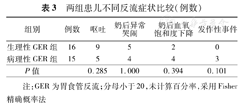
病理性GER组5例呕吐患儿中1例合并心动过缓,1例合并可疑惊厥。两组各症状发生率差异无统计学意义(P>0.05),见表3。
两组患儿不同反流症状比较(例数)
两组患儿不同反流症状比较(例数)
| 组别 | 例数 | 呕吐 | 奶后异常哭闹 | 奶后血氧饱和度下降 | 发作性事件 |
|---|---|---|---|---|---|
| 生理性GER组 | 16 | 9 | 5 | 2 | 0 |
| 病理性GER组 | 15 | 5 | 4 | 4 | 3 |
| P值 | 0.285 | 1.000 | 0.394 | 0.101 |
注:GER为胃食管反流;分母小于20,未计算百分率,采用Fisher精确概率法
31例患儿在24 h食管MII-pH监测中共记录到129次可能与GER相关的症状。包括14例患儿发生呕吐52次,9例患儿发生奶后哭闹47次,6例患儿发生氧饱和度下降17次,3例患儿发生发作性事件9次,1例患儿发生心动过缓4次。52次呕吐均监测到有反流发生,其中16次为酸反流,36次为弱酸反流,SI阳性患儿14例(14/14);47次奶后异常哭闹与反流相关的共34次,其中24次为酸反流,10次为弱酸反流,13次与反流无关,SI阳性患儿6例(6/9);17次血氧饱和度下降监测到6次与反流相关,其中3次为酸反流,3次为弱酸反流,11次与反流无关,SI阳性患儿2例(2/6);9次发作性事件与反流相关的有8次,1次为酸反流,7次为弱酸反流,SI阳性患儿3例(3/3)。监测中记录到4次奶后心动过缓,均无反流发生,提示心动过缓与反流无关联,SI阴性。
新生儿由于LES张力低下、食管清除能力较弱、胃排空延迟等生理因素,约73%在生后1个月内有GER,生理性GER多于1岁内自行好转[14]。病理性GER症状无特异性,常以频繁呕吐为主要表现,还可表现为呼吸暂停、心动过缓、血氧饱和度下降、呛咳、喂养困难、生长发育迟缓,以及呕吐物误吸引起吸入性肺炎、窒息甚至新生儿猝死[1]。虽然上消化道造影易操作、检查时间短,但检查中需接受放射线,对新生儿有不利影响,且诊断GER的敏感度和特异度均不高[15],已不推荐作为GER的常规检查方法,仅在不能除外消化道发育异常或梗阻时作除外性诊断[1]。2009年北美儿科及胃肠肝病营养学会制定的儿童GER临床实践指南指出24 h食管MII-pH监测是诊断儿童GER的重要手段,目前国外已将其应用于新生儿GER诊断、反流症状与反流事件相关性研究、手术及药物治疗疗效评价等多个领域[11,16,17],但国内应用此方法诊断新生儿GER尚处于起步阶段,仅有早产儿应用报道[18],还没有用于足月新生儿诊断GER的报道。
本研究中31例临床怀疑GER的足月新生儿通过24 h食管MII-pH监测诊断病理性GER 15例,生理性GER 16例,病理性GER检出率48.4%。Funderburk等[11]对58例疑诊GER新生儿(含40例早产儿和18例足月儿)的研究发现,病理性GER确诊病例仅占10%~13%,明显低于本研究的结果。这可能因为Funderburk研究中患儿行24 h食管MII-pH监测日龄偏大(中位数为70 d),而随着日龄增加LES逐渐发育,反流发生率降低;其次,Funderburk参照的是早产儿GER诊断标准[19],以24 h反流次数>100次为异常,也是检出率偏低的原因。
本研究结果显示足月新生儿GER以酸反流和弱酸反流为主,与国外相关研究结果一致[11,19],与成人GER以酸反流为主不同[20]。分析原因,考虑与新生儿胃内酸度低,多次喂奶胃酸进一步稀释有关。从反流物性质看,足月新生儿GER均以液体反流为主,与早产儿研究结果一致[18],而成人反流物以混合反流为主[21],可能原因为成人患者胃内容物含有较多气体造成混合反流。本研究结果还显示病理性GER患儿餐前和餐后弱酸反流均增多,考虑新生儿GER使用抑酸剂治疗效果欠佳与此有一定关系。
新生儿GER常表现为呕吐。本研究结果显示,新生儿呕吐大多与弱酸反流相关,少数与酸反流相关,24 h食管MII-pH监测能提高弱酸反流相关症状的检出率。哭闹是新生儿常见现象,可见于饥饿、排便排尿或有任何不适时。本研究结果显示奶后哭闹患儿SI阳性率为6/9,高于文献报道的19%[11],且与酸反流相关的异常哭闹多于与弱酸反流相关的哭闹,但目前国外有关异常哭闹、易激惹是否与酸反流相关的研究尚有争议[7,22]。本研究中6例奶后血氧饱和度下降患儿中SI阳性2例,应引起重视。但目前血氧饱和度下降与GER相关性的研究结果也存在争议[8,23,24,25,26],最新研究认为呼吸暂停、血氧饱和度下降等可能与特殊反流形式有关[27]。本研究中2例疑似惊厥、1例阵发性青紫患儿均有弱酸反流,SI均为阳性,提示这些发作性事件与GER有密切关系。阵发性青紫临床上常考虑与GER有关,是明显威胁生命的事件之一[28]。
综上所述,有GER症状的足月新生儿约半数为病理性GER。新生儿GER不仅有酸反流,弱酸反流次数也很多。除呕吐症状外,奶后异常哭闹、惊厥、青紫等发作性事件均与反流有关,而且可能是病理性GER,应引起临床医生的重视。
本研究为回顾性研究,还存在一定缺陷,由于病例数较少,所以分组比较时有些检测参数虽有一定变化趋势,但没有统计学差异。今后还需继续积累病例,并进行前瞻性大样本研究,期望得到更加可靠的结果。



























