
新生儿脐静脉置管操作简单、可以留置较长时间且可在急救时快速建立静脉通路,但导管尖端位置定位错误或使用过程中错位可导致严重并发症,因此将导管尖端放置在最佳位置并持续保持至关重要。有关尖端位置定位方法的应用一直是临床研究热点,本文就新生儿脐静脉置管的尖端定位方法应用进展作一综述。

新生儿脐静脉置管(umbilical venous catheterization,UVC)是一项可快速建立静脉通道的技术。自1951年Diamond等[1]首次报道应用新生儿UVC进行新生儿换血治疗以来,UVC因操作简单、留置时间可长达2周,且并发症少于其他中心静脉置管[2],现已成为新生儿重症监护病房的常见输液方式,然而导管尖端定位错误或使用过程中移位导致的并发症可能危及生命。1977年Purohit等[3]首次报道了UVC引发心包积液导致患儿死亡的案例;脐静脉导管尖端错位引起的并发症高达20%,如何精准定位是UVC放置及使用中的关键问题[4, 5],关系到UVC后相关并发症的发生率及严重程度,是临床研究和探索的热点。本文对目前常用的3种脐静脉导管尖端定位方法展开综述。
1.UVC目标位置:置管时脐静脉导管从脐部进入体内,沿腹壁浅表脐静脉前进,到达肝脏额部下缘,向后折行进入左肝门静脉及节段门静脉与脐静脉汇合处(也称脐隐窝),再向前通过静脉导管,到达下腔静脉与右心房交界移行处,此即为导管尖端目标放置区域[6]。
2.UVC导管尖端位置异常:脐静脉导管进入脐静脉后,当导管尖端到达目标区域更深时,可能进入右心房,甚至通过卵圆孔进入左心房;当尖端低于目标区域,导管尖端可能在静脉导管、左门静脉或节段门静脉内,使用高渗液和(或)高流速的静脉输液时,可能损伤相应血管壁(如静脉导管)导致液体外渗,引起胸腔、腹腔、心包积液或肝内囊肿等。不同研究的最终置管成功率差异较大(68.1%~99.3%)[7, 8],但首次置管成功率普遍偏低(45%左右)[9, 10],最常见错位为导管尖端进入左肝门静脉[4,8,11]。
2017年Karber等[12]用超声测量UVC时导管尖端放置的目标区域及其长度:出生体重1 001~1 500 g的新生儿目标区域长度为(7±1) mm,510~1 000 g为(6±1) mm;出生体重越小,目标区域长度越短,导管尖端越容易错位至心房(过深)或静脉导管(过浅)。Eifinger等[6]对生后死亡的新生儿使用CT扫描研究脐静脉、门静脉及其分支的直径及相互成角情况,结果显示,各静脉直径中位数分别为脐静脉4.6 mm、左门静脉3.6 mm、节段门静脉2.3 mm、脐隐窝5.1 mm、静脉导管2.5 mm,脐隐窝与静脉导管成角151°(133°~159°),与节段门静脉成角115°(105°~119°),与左门静脉成角128°(123°~144°),静脉导管仅为脐隐窝内径的一半且成角较大,这种解剖特点使UVC时容易错位至左门静脉、节段门静脉。新生儿生后静脉导管即开始进行性收缩,在生后3~7 d达到功能性关闭[13],因此,置管时间越晚,脐静脉导管通过脐隐窝后进入静脉导管难度越大。特殊情况下如需换血或者院外转入患儿可以在生后1周内进行UVC[14]。
3.UVC后尖端位置的移位与错位:导管错位是指导管尖端位置离开了目标区域,导管移位指导管仍在目标区域但尖端位置发生变化。UVC完成后,一般会用缝线将导管固定在脐带残端,以确保外露部分导管不再进出;但由于置入的脐静脉导管在体内行走路径较长,即使外部导管固定良好,也可因新生儿出生后腹围和肝脏位置改变等出现导管尖端移位、错位。有研究显示置管后6~7 d内,脐静脉导管尖端移位率达50%~63%,错位率达42%[15, 16]。近50%的婴儿在置管后第1周内发生脐静脉导管移位,在日龄34 h(27~44 h)、77 h(70~94 h)和6 d(5~7 d)进行超声随访,脐静脉导管移位率分别为17%、31%和29%。Mutlu等[4]回顾分析了一项单中心研究6年的资料,发现近32%导管尖端位置错位至心房甚至更高位置,14%至肝静脉或脾静脉内。Derinkuyu等[11]报道UVC门脉系统积气、血栓及肝实质病变等肝脏相关并发症发生率为33.6%,其中肝实质病变发生率7.4%。我国台湾一项为期5年的单中心研究结果提示,UVC相关性肝损伤发生率达2.49%,其中UVC完成时导管尖端位置正确的患儿肝损伤发生率为0.43%,而导管尖端位置不当时肝损伤发生率约为4.71%[17]。
研究发现导管尖端移位及错位与脐静脉解剖结构、导管固定方式等有关,精准定位、及时发现和解决尖端移位、错位问题是减少并控制UVC并发症的关键环节[18]。下腔静脉管腔大、管壁厚可承受高速度、高渗透压输液,是导管尖端留置的最佳位置;导管尖端位置过高时尖端贴近心房内壁会导致心包积液/心包填塞、心壁穿孔、心律失常等;导管尖端过低则留置于静脉导管或者肝门脉系统内,由于静脉导管管腔小、管壁薄易受损伤,高渗液和(或)高流速液体进入肝门脉系统会引起肝损害、腹胀、腹腔积液甚至血管穿孔、出血等。
早产儿是UVC的最主要群体,其导管尖端目标放置区域范围更小。为确保小早产儿安全,在脐静脉导管放置及护理过程中,均需要导管尖端保持在最佳位置,以减少并发症。
1.X线定位:(1)椎体或横膈法:1966年Dunn等[19]对围产期死亡婴儿进行尸检,在外部测量脐静脉上行至不同位置的长度,同时提出最初的导管尖端安全位置的概念,即下腔静脉与右心房交界处,并绘制了肩-脐距离与插管深度关系图。科学家们将绘制的尸检标本脐静脉图和死婴脐静脉插管后血管造影图,与活体置管后不同体位X线片对比,得出的脐静脉走行图像是立体的。因此,最新指南推荐X线胸腹前后位片联合侧位片,以全面、精准定位导管尖端位置[20, 21]。20世纪90年代,Narla等[22]一项关于早产儿UVC的研究提出,导管尖端位于T6~T10是高位,L3~L5是低位,在肝影区是危险的。虽然用椎体水平判断UVC时尖端位置不一定准确[23, 24],但一般认为在T8~T9之间时90%的导管位置位于右心房与下腔静脉交界处,而位于T7水平时82%位于右心房。也有学者认为尖端位置安全区域在膈上0.5~1 cm[5,14],或T6~T10之间[22],T8~T9相对更安全[24]。(2)心脏轮廓法:Hoellering等[25]在胸腹前后位X线片上研究出了心脏轮廓法,认为心脏轮廓法能更精准定位导管尖端的位置。具体方法为,先画出右心房边界内侧曲线,再找到曲线与下腔静脉或椎体右边界的相交点,其上下一个椎体区域为较理想的位置。
采用X线摄片定位的优点在于直观易判断,但其辐射暴露机会增多、个体解剖存在差异及受体位影响,且椎体与脐静脉投影的关系不固定,容易出现定位误差。Greenberg等[24]研究发现,初次插管后使用X线摄片定位,56%因位置不满意而需要调整。
2.床旁彩色多普勒超声定位:20世纪,George等[26]首次提出超声心动图定位脐静脉导管尖端较X线摄片更准确,但之后这项技术局限在少数心脏专科的超声技术人员手里;进入21世纪后,超声技术得到广泛运用,临床上开始用于评估UVC位置,特别是在判断和处理并发心包填塞时[23]。Michel等[27]研究发现,超声判断导管尖端位置是否安全的敏感度和特异度分别为93.3%和95.6%,而胸腹联合X线片分别为66.7%和63.0%(P<0.001)。
床旁彩色多普勒超声定位的优点是可直接显示导管尖端与血管、心房结构的关系,更准确定位导管管端的位置,重复性好;既可实时引导脐静脉插管,还可在置管后常规监测导管尖端位置,及时发现导管移位或错位,同时减少了电离辐射暴露[20, 21,28];缺点是对超声定位技术要求高,需要专业培训,且实时超声引导可能增加感染风险[21]。
3.腔内心电图定位:腔内心电图用于确定中心静脉导管尖端位置早在1975年就有报道[29],开始只用于经上腔静脉置入中心静脉导管的定位。后来Tsui等[30]应用特殊心电监护仪监测到P波和QRS波复合体的顺序和特征变化,并证明与脐静脉导管尖端位置有显著相关性。改良腔内心电图技术在置管前记录标准基线心电图,置管时脐静脉导管连接充满肝素生理盐水(1 U/ml)的无菌注射器并通过注射器针头继续记录心电图,在到达目标位置深1.5~2 cm时缓慢推注并退出,腔内心电图负P波消失的位置即是导管尖端留置的最佳位置。国内报道应用改良腔内心电图技术,改良组导管尖端首次放置正确率达97.0%(32/33),而常规组仅57.6%(19/33)[31]。
腔内心电图定位法的优点是首次置管时导管放置位置正确率高,技术难度小,临床医生容易掌握;缺点是由于脐静脉导管依赖生理盐水导电可能造成传导信号不稳定,而且不适用于原有心电图异常的患儿。
虽然导管尖端最后确定位置是以X线片、超声技术或者可获得的床边腔内心电图为准,但置管前需对导管插入长度进行预估,尽可能减少导管调整的次数。
最早的估算法是测量肩最高点到脐水平的垂直距离,然后根据肩-脐关系图计算脐导管置管长度加脐部残端的长度[32]。第2种方法是基于出生体重回归方程的Shukla公式法,此法又分粗略法和精准法,当同时留置脐动脉与脐静脉导管时,可以用粗略法计算;若单独留置脐静脉,则选择精确Shukla公式[33, 34]。另外还有剑突-脐长度法[14]和肩-脐长度粗略法[32]。有研究提示,剑突-脐长度预测成功率最高,Shukla公式预测尖端位置往往过高,Dunn法预测位置偏低[35]。尽管也有研究针对Dunn及Shukla公式进行对比,Dunn法比Shukla法更准确地预测了UVC的插入长度,但Mutlu等[36]认为Shukla公式精确法计算的位置更准确;Kieran等[37]进行的随机试验也支持用体重估计脐静脉置管深度,且不需要额外进行术前测量,因此,Shukla法在临床应用相对广泛。近年,Krishnegowda等[38]在改良Shukla法的基础上,推出JSS法,此法对超低体重儿进行分层使用不同公式,报道称其与以往所用公式相比,能提高放置在最佳位置的比例。具体见表1。
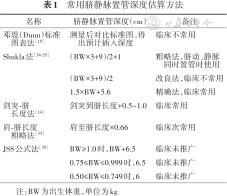
常用脐静脉置管深度估算方法
综上所述,新生儿UVC是一项可快速建立静脉通路的技术,操作简单,但导管尖端定位错误或使用过程中移位导致的并发症可危及生命,需要在UVC时及导管使用中精准定位导管尖端;X线片定位方法方便但不够准确,超声定位技术要求高,需要专业培训;腔内心电图定位无辐射、更快捷,临床医生容易掌握且特异度高,有良好的应用前景,值得临床进一步研究和推广。
所有作者均声明不存在利益冲突



























