
探讨急性前壁和前壁合并下壁心肌梗死患者入院时心电图与冠状动脉血管造影所示病变之间的关系及预测价值。
对2012年1至12月期间连续就诊于北京安贞医院急诊科的203例诊断为前壁ST段抬高型心肌梗死(ASTEMI)患者入院心电图和冠状动脉影像学资料进行回顾性分析。203例患者心电图Ⅱ、Ⅲ、aVF导联中,至少有两个导联,伴有ST段抬高或ST段压低,或不伴有上述变化。因此将ASTEMI伴有下壁导联ST段压低的病例、ASTEMI伴下壁导联ST段抬高的病例以及所有ASTEMI伴有下壁导联ST段变化的病例,依照病变为LAD(SLAD)或累及多支血管的3类进行分析。
ASTEMI患者心电图aVL+V6导联的ST段压低伴下壁导联对应(镜像)性变化与冠脉造影为多支血管病变(MVD)有明确关系(P=0.004; P=0.031)。分析所有ASTEMI患者时,当aVL,V4,V5和V6导联有ST段压低时,与MVD显著相关。(各自P值分别为,P=0.041,P=0.012,P=0.014,P=0.001)。
下壁导联有对应(镜像)性变化的ASTEMI患者入院心电图中,如有前侧壁导联ST段压低,则与冠状动脉MVD相关。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
常规心电图检查具有简便、快捷、经济、无创及可反复复查的优点,不仅可以确定急性心肌梗死的诊断,还能判断梗死部位,并进行分期[1]。前壁心肌梗死患者心电图常伴有1个或多个下壁导联的ST段偏移,为探讨其机制,本研究对203例ASTEMI患者的入院心电图和冠状动脉影像学资料进行分析,以期利于临床工作应用。
对2012年1至12月期间就诊于北京安贞医院急诊科诊断为前壁ST段抬高型心肌梗死(ASTEMI)203例患者的入院心电图和冠状动脉影像学资料进行回顾性分析。
根据通用心肌梗死定义中的Ⅰ型心肌梗死[2],ASTEMI诊断需同时具备以下条件:(1)胸痛持续30 min以上并且使用硝酸酯类药物治疗无效;(2)心肌损伤标志物(首选TnI)升高超过参考值上限(URL)99百分位值并有动态变化;(3)心电图特征,包括:胸导联至少在V2~V3上可见新出现的J点ST段抬高(男性≥0.2 mv、女性≥0.15 mv)和(或)T波高尖。
(1)早期复极和预激综合征;(2)起搏器植入术后;(3)既往有冠脉搭桥术病史;(4)明确陈旧心肌梗死;(5)暂时或永久束支传导阻滞;(6)主动脉夹层;(7)先天性心脏病。
根据心电图上Ⅱ,Ⅲ,aVF下壁导联ST段的改变(对J点之后0.08 s的ST段偏离进行测量,至少相邻两个导联ST段抬高或压低≥1 mm),将入选的ASTEMI患者分为2组:(1)ASTEMI合并下壁导联ST段抬高组(A+Ie);(2)ASTEMI合并下壁导联ST段压低组("镜像"性改变)(A+Id)。
所有的冠状血管造影,采用单盲法由2名有经验的心内科专科医师作出评价。冠状动脉目测直径狭窄≥50%认为是有意义的。梗死相关动脉(IRA)的判定则是根据管腔内有无血栓残留物、血管夹层和(或)溃疡,并结合心电图。所有病人按照累及LAD的单支血管病变(SLAD)和多支血管(MVD)病变(即LAD+Cx、LAD+RCA或LAD+Cx+RCA)进行分类。
采用SPSS 19软件进行分析。连续变量以 ±s表示。组间连续变量的比较采用t检验。分类变量的比较采用χ2检验或Fisher精确检验。P<0.05为差异有统计学意义。
±s表示。组间连续变量的比较采用t检验。分类变量的比较采用χ2检验或Fisher精确检验。P<0.05为差异有统计学意义。
本研究共计收集了203例急性前壁心肌梗死病例,其中,心电图表现为A+Id患者数为145例,A+Ie为58例。
冠状动脉造影结果显示:A+Id组145例患者中,有88例患者CAG显示为单支血管病变,仅累及LAD;其余57例则为累及LAD的MVD(表1)。A+Id时aVL、V6导联出现ST段压低和MVD明显相关,这两个心电图特征的比例在累及LAD的MVD组中明显高于SLAD组(P=0.005和P=0.003)。(1)在58例A+Ie的患者中(表2),在所有导联中以ST段抬高来预测病变严重程度时,各导联ST段抬高在SLAD和MVD组之间差异无统计学意义。(2)所有ASTEMI 203例患者中,54.6%(111例)仅为SLAD,45.3%(92例)为累及LAD的MVD(表3)。累及LAD的MVD组中,aVL,V4,V5和V6导联ST段压低的比例较高(表3),与SLAD相比差异有统计学意义(P值分别为0.035、0.010、0.011、0.001)。而ST段抬高在SLAD和MVD组之间则无明显差异(表4)。结果提示心电图前侧壁导联的ST段压低表现与MVD相关,在MVD的预测中具有高度特异性。
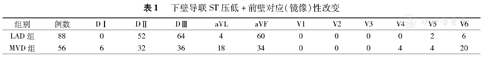
下壁导联ST压低+前壁对应(镜像)性改变
下壁导联ST压低+前壁对应(镜像)性改变
| 组别 | 例数 | DⅠ | DⅡ | DⅢ | aVL | aVF | V1 | V2 | V3 | V4 | V5 | V6 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| LAD组 | 88 | 0 | 52 | 64 | 4 | 60 | 0 | 0 | 0 | 0 | 2 | 6 |
| MVD组 | 56 | 6 | 32 | 36 | 18 | 34 | 0 | 0 | 0 | 4 | 4 | 20 |
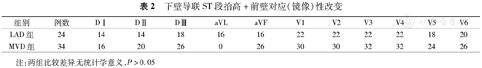
下壁导联ST段抬高+前壁对应(镜像)性改变
下壁导联ST段抬高+前壁对应(镜像)性改变
| 组别 | 例数 | DⅠ | DⅡ | DⅢ | aVL | aVF | V1 | V2 | V3 | V4 | V5 | V6 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| LAD组 | 24 | 14 | 14 | 18 | 16 | 16 | 22 | 22 | 22 | 22 | 18 | 20 |
| MVD组 | 34 | 16 | 20 | 26 | 0 | 26 | 30 | 30 | 32 | 32 | 24 | 26 |
注:两组比较差异无统计学意义,P>0.05
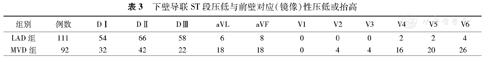
下壁导联ST段压低与前壁对应(镜像)性压低或抬高
下壁导联ST段压低与前壁对应(镜像)性压低或抬高
| 组别 | 例数 | DⅠ | DⅡ | DⅢ | aVL | aVF | V1 | V2 | V3 | V4 | V5 | V6 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| LAD组 | 111 | 54 | 66 | 58 | 6 | 8 | 0 | 0 | 0 | 2 | 2 | 4 |
| MVD组 | 92 | 32 | 42 | 22 | 18 | 18 | 0 | 4 | 4 | 16 | 20 | 26 |
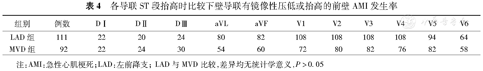
各导联ST段抬高时比较下壁导联有镜像性压低或抬高的前壁AMI发生率
各导联ST段抬高时比较下壁导联有镜像性压低或抬高的前壁AMI发生率
| 组别 | 例数 | DⅠ | DⅡ | DⅢ | aVL | aVF | V1 | V2 | V3 | V4 | V5 | V6 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| LAD组 | 111 | 22 | 20 | 24 | 80 | 82 | 108 | 108 | 108 | 108 | 94 | 64 |
| MVD组 | 92 | 22 | 24 | 30 | 54 | 60 | 72 | 80 | 82 | 76 | 82 | 58 |
注:AMI:急性心肌梗死;LAD:左前降支;LAD与MVD比较,差异均无统计学意义,P>0.05
心肌梗死患者的心电图演变情况可对病情及预后进行评估,指导临床治疗[2]。前壁AMI患者病变可能是单支血管或多支血管损伤。下壁导联的对应(镜像)性改变可以同时在SLAD或者MVD时出现[3]。所以MVD时aVL导联ST段抬高或者下壁的对应(镜像)性改变的预测价值是不足的。另一方面,前壁或前–下壁AMI患者侧壁导联的ST段压低表现能够预测MVD,从而可与仅累及LAD相对照。本研究中,下壁区导联有对应(镜像)性改变的患者中39%有MVD。同样的58%前–下壁AMI的患者有MVD。
目前多数文献[4,5]认为,ASTEMI伴下壁导联ST段下移机制可能为:(1)部分患者左冠脉占优势,左前降支绕过心尖部供应左室下壁部分心肌的血液,故当前降支闭塞时,除发生ASTEMI外,下壁心肌也有部分缺血性损伤;(2)部分患者为MVD,即供应左室下壁心肌的右冠脉或左回旋支有狭窄但尚未完全闭塞,因而形成了从左前降支到下壁心肌缺血区的侧支循环,一旦左前降支完全闭塞,侧支循环中断则出现左室下壁缺血性损害。有研究认为ASTEMI出现下壁导联ST段抬高预示发生室间隔穿孔,且死亡率明显高于单纯前壁心梗。ASTEMI后伴下壁ST段压低者较无下壁导联ST段压低者左室功能差,并发症多,MVD发生率高[6]。
ASTEMI伴下壁导联ST段下移机制:(1)很多研究人员认同ASTEMI患者入院心电图在下壁导联ST段压低反映了一个对应(镜像)性的电现象,而在下壁区域没有缺血[4]。对应(镜像)性的ST段压低不能反映冠状动脉病变的严重程度,而只是和心前区导联ST段的抬高相关。(2) ASTEMI时出现下壁导联ST段压低是LAD近端和第一对角支堵塞。研究者们提出了各种假设来判断AMI的梗死相关动脉(IRA)累及的是LAD,Cx或者RCA[7,8]。Birnbaum等[6]提出AMI患者aVL导联ST段抬高反映了在LAD近端或者第一对角支或者第一钝缘支闭塞。这项研究提示在aVL导联和V2–5导联的ST段抬高反映了LAD堵塞在第一对角支之前,V3–5导联ST段等电位线或者ST段抬高反映了第一对角支闭塞;aVL导联ST段抬高伴有V2导联压低反映了第一钝缘支闭塞。Midgette等[7]根据入院时心电图ST段和T波的改变研发了一套记分系统来预测IRA。这些研究者提出V1–4导联ST段抬高的总和以及Ⅰ,aVL和V5导联T波倒置的总和可以判断在LAD,Cx或者RCA中,哪一个血管是IRA。当在前壁导联ST段抬高的总和增加伴有侧壁T波倒置总和减少,此时IRA是LAD的可能性增加。相反前壁导联ST段抬高总和减少,而侧壁T波倒置总和增加,此时的IRA是RCA的可能性增加。当前壁导联ST段抬高的总和以及侧壁导联T波倒置总和都减少时,IRA的最大可能是回旋支[8]。



























