
探讨2型糖尿病患者胰岛素泵基础–餐前剂量配比,并分析影响胰岛素用量的相关因素。
回顾总结2009年12月至2012年10月于中山大学附属第三医院内分泌与代谢病专科接受短期胰岛素泵治疗的296例住院2型糖尿病患者血糖达标时胰岛素基础–餐前剂量配比情况,并按不同体质指数、糖化血红蛋白水平、腰围等分组分析基础量比例的差异及探讨其相关影响因素。
患者胰岛素用量为(0.80±0.27)U/kg,基础–餐前剂量配比约为40%∶60%。中心性肥胖患者所需基础量占比例高于非中心性肥胖者(P<0.05)。Spearman相关分析示基础量比例和病程、腰围及餐后2 h肽与空腹C肽比值相关(r=0.169、0.143、–0.107,均P<0.05);多元线性回归分析发现腰围、病程及餐后2 h C肽与空腹C肽比值是基础量比例的独立影响因素(β'=0.096、0.151、–0.116, 均P<0.05);腰围、空腹血糖及糖化血红蛋白是每公斤体重胰岛素用量的独立影响因素(β'=0.157、0.311、0.164,均P<0.05)。
中国2型糖尿病患者胰岛素泵强化治疗的基础–餐前剂量配比为40%∶60%,基础量比例与中心性肥胖、治疗前胰岛β细胞功能相关;设定胰岛素总量时需考虑中心性肥胖及上泵前血糖情况。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
近年研究显示,2型糖尿病(T2DM)患者早期使用胰岛素强化治疗可迅速控制血糖,解除糖毒性,并在一定程度上促进胰岛功能恢复[1,2]。持续皮下胰岛素输注(胰岛素泵,CSII)是目前最符合生理性胰岛素分泌模式的输注方式[3],近年来成为国内T2DM患者住院强化治疗的重要手段之一。恰当的胰岛素剂量设定是使用胰岛素泵迅速控制血糖的关键[4]。现胰岛素泵的初始剂量设定是参照糖耐量正常者体内胰岛素分泌模式[5]及既往国外在1型糖尿病患者中的应用经验[6],而并非建立在循证医学的基础上。目前胰岛素泵在T2DM中的相关研究较少。本研究拟通过总结使用胰岛素泵治疗的T2DM患者血糖达标时的胰岛素应用情况,探讨其基础–餐前剂量配比特点,并分析相关影响因素,以期为T2DM患者胰岛素泵初始剂量设定提供临床依据。
2009年12月至2012年10月于中山大学附属第三医院内分泌与代谢病专科住院并接受胰岛素泵强化治疗的T2DM患者(均符合1999年世界卫生组织的T2DM诊断标准)296例(男178例,女118例)。排除合并严重感染、急性并发症(包括糖尿病酮症酸中毒及高渗性高血糖状态)、严重肝肾疾病、心功能不全或其他内分泌疾病、正在使用激素治疗者及孕期、哺乳期妇女。所有患者胰岛细胞抗体(ICA)、谷氨酸脱羧酶抗体(GAD)、胰岛素自身抗体(IAA)均为阴性。
禁食10 h,住院次日清晨测量身高、体重、腰围,计算体质指数[BMI=体重(kg)/身高(cm)2]。抽血检测ICA、GAD、IAA、总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白胆固醇(HDL–C)、低密度脂蛋白胆固醇(LDL–C)、糖化血红蛋白(HbA1c)、空腹血糖(FPG)、空腹C肽(C0)及餐后2 h C肽(C2 h),随后予胰岛素泵治疗。以胰岛素类似物(门冬胰岛素或赖脯胰岛素)作为泵用胰岛素,参照目前胰岛素泵使用指南建议[7],初始胰岛素剂量0.5 U·kg–1·d–1,基础剂量(TBa)与餐前大剂量按1∶1比例给予,期间根据指尖血糖(强生公司稳豪血糖仪检测)结果调整基础率及餐前大剂量,至指尖血糖达标(空腹指尖血糖FBG≤7.0 mmol/L,餐后2 h指尖血糖2 hBG≤10.0 mmol/L)。有低血糖症状和(或)末梢血糖<3.9 mmol/L定义为低血糖。记录血糖达标3 d后胰岛素使用情况。
患者自住院起均接受糖尿病教育,并坚持糖尿病饮食[含50%~55%碳水化合物,25%~30%脂肪和15%~20%蛋白质,总热量(25~30)kcal·kg–1(理想体重)·d–1,按1∶2∶2分配至3餐]。
以放射免疫法检测C肽,葡萄糖氧化酶法测定FPG,高压液相色谱法测定HbA1c,酶法测定血脂。
采用SPSS 19.0统计软件,符合正态分布的计量资料以 ±s表示,组间数据比较采用方差分析,相关性采用Spearman相关和多元线性回归分析。以P<0.05为差异有统计学意义。
±s表示,组间数据比较采用方差分析,相关性采用Spearman相关和多元线性回归分析。以P<0.05为差异有统计学意义。
患者平均年龄为(53±13)岁,病程为(4.5±3.2)年,BMI为(24±3)kg/m2,腰围为(89±9)cm,HbA1c为(10.6±2.3)%,C0为(0.43±0.26) nmol/L,C2h为(1.00±0.65)nmol/L,餐后2 h C肽与空腹C肽的比值(C2 h/C0)为2.6±1.4,FPG为(10±3)mmol/L,TC为(4.99±1.09)mmol/L,TG为(2.33±1.80)mmol/L,HDL–C为(1.07±0.29)mmol/L,LDL–C为(3.19±0.91)mmol/L。患者平均血糖达标时间为(5.1±2.9)d;24 h平均基础率( TBa/h )为(0.83±0.32)U/h,每公斤体重胰岛素用量(TDD/kg)为(0.80±0.27) U/kg;73%患者胰岛素基础量占总量百分比(%TBa)在30%~50%之间,平均为(40±9)%,即基础–餐前剂量配比约40%∶60%。
胰岛素泵治疗期间,平均低血糖发生次数为(0.68±1.29)次/例。33%患者无低血糖,46%患者出现1~3次低血糖,21%患者出现超过3次低血糖。低血糖事件主要发生在午餐前(35%),其次为早餐前后(分别为15%、17%)。
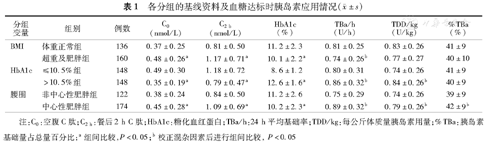
如表1所示,分别按BMI、HbA1c与腰围进行分组分析。在分析患者组间胰岛素用量差异时,校正可能对其有影响的指标(性别、年龄、病程、BMI、腰围、HbA1c、C0及C2 h,分组标准除外)再行比较。
 ±s)
±s) ±s)
±s)| 分组变量 | 组别 | 例数 | C0(nmol/L) | C2 h(nmol/L) | HbA1c(%) | TBa/h(U/h) | TDD/kg(U/kg) | %TBa(%) |
|---|---|---|---|---|---|---|---|---|
| BMI | 体重正常组 | 136 | 0.37±0.25 | 0.81±0.50 | 11.2±2.3 | 0.81±0.25 | 0.83±0.26 | 41±9 |
| 超重及肥胖组 | 160 | 0.48±0.26a | 1.17±0.71a | 10.1±2.2a | 0.74±0.26b | 0.77±0.27 | 40±10 | |
| HbA1c | ≤10.5%组 | 148 | 0.49±0.30 | 1.18±0.72 | 8.6±1.2 | 0.80±0.31 | 0.74±0.26 | 41±9 |
| >10.5%组 | 148 | 0.35±0.19a | 0.79±0.47a | 12.6±1.6a | 0.86±0.32b | 0.84±0.26b | 40±9 | |
| 腰围 | 非中心性肥胖组 | 122 | 0.38±0.24 | 0.84±0.50 | 11.2±2.6 | 0.75±0.29 | 0.74±0.26 | 39±9 |
| 中心性肥胖组 | 174 | 0.45±0.28a | 1.09±0.69a | 10.2±2.3a | 0.89±0.32b | 0.79±0.26b | 42±9b |
注:C0:空腹C肽;C2 h:餐后2 h C肽;HbA1c:糖化血红蛋白;TBa/h:24 h平均基础率;TDD/kg:每公斤体质量胰岛素用量;%TBa:胰岛素基础量占总量百分比;a组间比较,P<0.05;b校正混杂因素后进行组间比较,P<0.05
按不同基线BMI将患者分为体重正常组[BMI (18.5–23.9) kg/m2,n=136],超重及肥胖组[BMI ≥24 kg/m2,n=160]。与体重正常组患者相比,超重及肥胖组的C0及C2 h水平较高,而HbA1c较低(均P<0.001)。超重及肥胖组的TBa/h小于体重正常组(P=0.036);未发现分组间%TBa及TDD/kg差异有统计学意义。
按整体患者上泵前HbA1c中位数(10.5%)分组:HbA1c≤10.5%组,n=148; HbA1c >10.5%组, n=148。HbA1c≤10.5%患者C0及C2 h水平均显著高于HbA1c >10.5%的患者(均 P<0.001)。HbA1c >10.5%的患者胰岛素用量(TBa/h及TDD/kg)大于HbA1c≤10.5%者(均P<0.05);两组间%TBa差异无统计学意义。
按患者腰围将患者分为中心性肥胖组(男性:≥90 cm,女性:≥80 cm) 与非中心性肥胖组(男性:<90,女性:<80 cm)。与非中心性肥胖组相比,中心性肥胖组的C0及C2 h较高,HbA1c较低(均P<0.05)。中心性肥胖组胰岛素用量(TBa/h及TDD/kg)及%TBa均显著高于非中心性肥胖组(均P<0.05)。
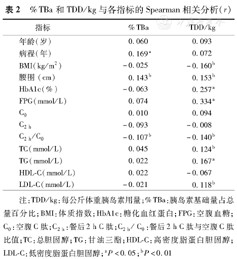
如表2所示,%TBa和病程、腰围正相关(均P<0.05),和C2 h/C0负相关(P<0.05);TDD/kg和腰围、HbA1c、FPG、TC、TG及LDL–C正相关(均P<0.05),和BMI及C2 h/C0负相关(均P<0.05)。
| 指标 | %TBa | TDD/kg |
|---|---|---|
| 年龄(岁) | 0.060 | 0.093 |
| 病程(年) | 0.169a | 0.072 |
| BMI(kg/m2) | –0.025 | –0.160b |
| 腰围 (cm) | 0.143b | 0.153b |
| HbA1c(%) | –0.063 | 0.257a |
| FPG(mmol/L) | 0.074 | 0.334a |
| C0 | 0.010 | 0.094 |
| C2 h | –0.093 | –0.008 |
| C2 h/C0 | –0.107b | –0.140b |
| TC(mmol/L) | 0.045 | 0.124b |
| TG(mmol/L) | 0.022 | 0.167a |
| HDL–C(mmol/L) | 0.022 | –0.067 |
| LDL–C(mmol/L) | –0.021 | 0.118b |
注:TDD/kg:每公斤体重胰岛素用量;%TBa:胰岛素基础量占总量百分比;BMI:体质指数;HbA1c:糖化血红蛋白;FPG:空腹血糖;C0:空腹C肽;C2 h:餐后2 h C肽;C2 h/ C0:餐后2 h C肽与空腹C肽比值;TC:总胆固醇;TG:甘油三酯;HDL–C:高密度脂蛋白胆固醇;LDL–C:低密度脂蛋白胆固醇;aP<0.05;bP<0.01
分别以血糖达标时%TBa、TDD/kg为因变量,年龄、病程、BMI、腰围、HbA1c、FPG、TC、TG、HDL–C、LDL–C及C2 h/C0为自变量进行多元线性回归分析,结果示:%TBa与腰围、病程独立正相关(β'=0.096、0.151, 均P<0.05),与C2h/C0独立负相关(β'=–0.116,P<0.05);TDD/kg与FPG、HbA1c、腰围独立正相关(β'=0.311、0.164、0.157,均P<0.05);未发现 %TBa及TDD/kg与BMI存在线性关系。
胰岛素泵作为胰岛素强化治疗的手段之一,与每日多次胰岛素输注(MDI)方案相比,能更好的模拟生理性胰岛素分泌,减少血糖波动,缩短血糖达标时间,从而可安全、有效控制血糖[3,8]。为了更好应用于临床,本研究探讨了胰岛素泵基础–餐前剂量配比、胰岛素用量及两者影响因素。
Polonsky等[5]研究显示,糖耐量正常者每日胰岛细胞分泌的胰岛素中50%用以满足基础需要。1型糖尿病患者起病时胰岛功能已近乎衰竭,故将胰岛素总量的50%用于基础量应是合理的。该观点也得到早年Davidson等[6]研究结果的支持。然而该比例是否同样适用于有着不同病理生理基础的T2DM患者?本研究发现,T2DM患者胰岛素泵的基础–餐前剂量配比为40%∶60%,而非50%∶50%。该差异可能源于以下几点因素:(1)T2DM病理生理基础是胰岛素抵抗及进行性的胰岛β细胞功能减退。大部分T2DM患者仍保留有一定的胰岛素分泌功能,可抑制肝糖原输出,故T2DM对胰岛素泵基础量需求可能稍低。(2) T2DM患者在起病早期就有第一时相胰岛素分泌不足[9],致餐后血糖升高。而中国T2DM患者更是以餐后2 h血糖升高为主[10]。因此,中国T2DM患者可能需要更多的餐前追加量控制餐后血糖。(3)不同于西方的高脂饮食习惯,亚洲人饮食结构中碳水化合物含量较高。有研究显示,餐前大剂量比例随食物中碳水化合物含量升高而升高。King[11]对以白种人为主的T2DM患者做类似研究时,给予和本研究相似的固定饮食(含50% 碳水化合物),得出的结论与本研究一致,这更能说明饮食结构对基础–餐前剂量配比有重要影响。(4)本研究采用的是胰岛素类似物,与可溶性人胰岛素相比,胰岛素类似物具皮下吸收快、起效迅速、变异性小、结晶少等特点。吴锦丹等[12]发现在胰岛素泵的使用中胰岛素类似物与可溶性人胰岛素的用量设定不尽相同,前者基础率较低,尤其是白天的基础率,而午餐前大剂量较高。这可能是由于人胰岛素作用时间较长,餐前大剂量的滞后效应与基础率重合,控制下午血糖更强;而类似物作用时间较短,需要较多的餐前大剂量使午餐后血糖维持平稳,因此相对基础率较少。
目前建议为肥胖患者设定胰岛素泵时应适当增加%TBa及TDD/kg[13]。但本研究发现,在调整混杂因素后,%TBa及TDD/kg在不同BMI分组中差异无统计学意义,BMI不是两者的独立影响因素;而腰围是%TBa及TDD/kg的独立影响因素,腰围越大患者,需要%TBa及TDD/kg越多。以腰围分组后显示,中心性肥胖组患者所需TBa/h、TDD/kg及%TBa均显著高于非中心性肥胖组。有研究显示,腰围与内脏脂肪有较好的相关性,比体重、BMI等更能反映中心性肥胖的程度,是胰岛素抵抗的良好监测指标[14]。已有研究表明中心性肥胖患者腹部脂肪更易动员,游离脂肪酸摄取及氧化的增加促使糖尿病的发生及发展[15]。因此本研究认为,不能仅基于患者体重或BMI情况,而应将腰围纳入考虑因素,就患者中心性肥胖程度适当增加%TBa及TDD/kg。
本研究结果还提示,病程越长、C2 h/C0越小的患者,需要基础量比例越高。C肽反映内源性胰岛素分泌水平,C2 h/C0可一定程度反映胰岛β细胞的储备功能。有研究发现C2 h/C0的增殖可预示部分患者接受胰岛素泵强化治疗后胰岛功能的改善程度[16]。本研究中患者平均C2 h/C0约为2.6,低于糖耐量正常者(C2 h/C0 5~10)[17],表明患者胰岛功能受损或处于被抑制状态。结合本研究结果考虑,对于胰岛功能较差的患者可能需要提高基础量比例。
本研究发现上泵前HbA1c、FPG和胰岛素用量正相关,是其独立影响因素。由于本研究对象是需住院行胰岛素泵强化治疗的患者,入院时普遍处于高血糖状态(平均HbA1c为10.6%±2.3%,FPG为9.85 mmol/L±3.33 mmol/L)。高血糖所致"高糖毒性"既是胰岛β细胞功能受损和胰岛素抵抗的后果,也是其诱因[18]。处于高血糖状态的个体在接受葡萄糖及精氨酸[19]等刺激后胰岛素的分泌减少,相反,使用胰岛素降低2型糖尿病患者血糖浓度,可明显改善胰岛素敏感性[20]。本研究结果也证实,上泵前HbA1c高的患者C0及C2 h均低于HbA1c低者。患者入院时的HbA1c、FPG越高,可能胰岛β细胞功能受损越严重,则需要胰岛素用量越大。
综上,本研究通过回顾性分析,以尽快控制血糖为目标,得出中国T2DM患者使用胰岛素泵短期强化治疗时剂量设定的几点建议:(1)起始胰岛素总量除考虑患者体重外,还应考虑上泵前血糖情况及中心性肥胖情况;(2)采用基础–餐前剂量40%∶60%的配比模式;(3) 对于上泵前胰岛功能较差及(或)存在中心性肥胖的患者,可能需适当增加基础量比例。鉴于本研究样本数较少,未能进一步对胰岛素用量情况与相关影响因素行量效关系分析,尚不能得出上述因素对胰岛素泵初始剂量设定的具体建议。因此,有待进一步扩大样本量进行分析,并将本研究提出的胰岛素泵剂量设定方案在前瞻性、对照性研究中加以验证。



























