
探讨多发性硬化(MS)患者信息处理速度及其影响因素。
收集2010年4月至2012年4月在首都医科大学宣武医院神经内科就诊的复发缓解型MS患者(RRMS)36例,继发进展性MS患者(SPMS)21例,健康对照50名作为研究对象。在病情稳定8周后采用数字-符号转换测验(SDMT)、中文版听觉数字连续加法测试(PASAT)进行信息处理速度测定,并评估患者记忆力、执行功能及其他认知功能。对所有研究对象进行抑郁状态、疲劳、睡眠质量及日常生活能力评估。
(1)RRMS组和SPMS组患者均有认知功能下降,以信息处理速度下降最为明显,其中SDMT测验[健康对照(57±12)分;RRMS组(46±17)分;SPMS组(35±10)分,P<0.05],PASAT测验总评分[健康对照(85±18)分;RRMS组(77±20)分;SPMS组(57±20)分,P<0.05],SPMS组平均成绩明显差于RRMS组,采用EDSS评分纠正躯体残疾的干扰后,两组之间的差异缩小。RRMS组及SPMS组言语性记忆测查中的即刻记忆、延迟回忆及再认较对照组差,而两组患者之间未见显著性差异;与对照组相比,MS患者执行功能测查中语义流畅性测验成绩下降,Stroop C部分测验反应时间明显延长,SPMS更为显著;视空间功能、视觉记忆相对保留。(2)Pearson单因素相关分析,Hamilton抑郁量表评分、疲劳、年龄、EDSS评分、白质病灶分级及复发次数与信息处理速度成绩呈负相关(r=-0.41~-0.61,P<0.05)。将研究对象分为抑郁组、无抑郁组,抑郁组信息处理速度明显差于无抑郁组(P<0.05)。
MS患者信息处理速度下降明显,并可出现言语性记忆及执行功能下降,视空间功能相对保留。抑郁、年龄、EDSS评分及白质病灶分级与信息处理速度呈负相关。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
早在1877年Charcot[1]就观察到一些多发性硬化(multiple sclerosis,MS)患者存在认知功能障碍,表现为信息处理速度、执行功能及记忆力的下降,尤以信息处理速度下降最为明显。但有关MS的信息处理速度改变程度及影响因素尚缺乏系统的研究,我们运用神经心理学的方法,测评复发缓解型多发性硬化(relapsing remitting MS, RRMS)、继发进展性多发性硬化(secondary-progressing MS,SPMS)的信息处理速度下降状况,并初步分析其影响因素。
收集2010年4月至2012年4月在首都医科大学宣武医院神经内科就诊的RRMS患者36例、SPMS患者21例作为病例组,另外选择50名健康志愿者为健康对照组,其性别、年龄、受教育年限与病例组相匹配,病例组及健康对照组均签署知情同意书。
病例组入组标准:(1)多发性硬化患者所选病例符合2005年McDonald修改版本MS诊断标准,RRMS组复发间期病情稳定,对治疗反应佳(RRMS入组病例EDSS≤4分)。RRMS型出现渐进性症状恶化,治疗效果不佳,进展为SPMS(SPMS入组病例EDSS≥5分);(2)具有小学以上文化程度与阅读能力、能够正确理解量表的有关内容并做出回答;(3)急性期稳定8周以上。
病例组排除标准:(1)排除严重视力障碍、严重的构音不清以及其他功能障碍而影响神经心理学评估的患者;(2)排除其他可能影响认知功能的疾病(如病毒性脑炎、头部外伤等);(3)排除既往或目前有精神疾病、大量酗酒或滥用药物的患者。
年龄、性别、民族、婚姻状况、职业、文化程度等基本人口学资料,病程、复发次数、临床症状、应用扩展功能障碍状态( expaned disability status scale, EDSS )评价神经功能缺损等病情资料。颅内病灶采用Fazekas等[2]的白质病变7级分级法进行评分(0~6分)。
(1)符号-数字模式测验(Symbol digit modalities test,SDMT)向受试者呈现9个无意义符号,每个符号与1~9中的一位数字对应,测试时要求受试者在90 s内将尽量多的数字转化为符号。(2)中文版听觉连续加法测试(Paced auditory serial addition test,PASAT)3 s和2 s版本:采用王荔等[3]修订的中文版PASAT评分录音,测试分为3 s和2 s两组,分别为每隔3 s/2 s听到1~9中任一个数字,并把听到的最后两个数字相加,口头报告结果,两项测试满分120分。
此外,我们还系统测查了受试者的整体认知功能、记忆、执行功能、生活能力、抑郁及疲劳等各个方面。采用的神经心理检查包括:蒙特利尔认知评估量表(MoCA量表)、WHO-UCLA听觉词语学习测验、Rey复杂图形测验、Stroop试验、语义分类流畅性测验(VFT)、日常生活自理能力量表(ADL)、Hamilton抑郁量表(HAMD)、疲劳量表14(FS-14)。
运用SPSS 16.0统计软件对数据进行处理。符合正态分布的计量资料采用方差分析,其中认知测验成绩比较采用协方差分析(以年龄为协变量),两两比较采用LSD方法控制整个误差率,计数资料采用χ2检验。单因素对变量的影响采用Pearson相关分析,符合正态分布两组之间对比采用独立样本t检验。
3组之间性别构成、受教育年限差异无统计学意义,年龄有组间差异,SPMS组年龄大于RRMS组(P<0.05),在本研究的统计数据中,以年龄为协变量,对信息处理速度、执行功能等神经心理学测定结果进行协方差分析。SPMS组HAMD得分高于健康对照组及RRMS组,差异有统计学意义(P<0.05,表1)。
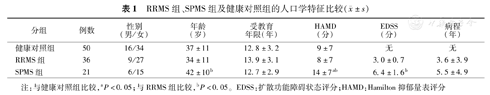
RRMS组、SPMS组及健康对照组的人口学特征比较( ±s)
±s)
RRMS组、SPMS组及健康对照组的人口学特征比较( ±s)
±s)
| 分组 | 例数 | 性别(男/女) | 年龄(岁) | 受教育年限(年) | HAMD(分) | EDSS(分) | 病程(年) |
|---|---|---|---|---|---|---|---|
| 健康对照组 | 50 | 16/34 | 37±11 | 12.8±3.2 | 9±7 | 无 | 无 |
| RRMS组 | 36 | 9/27 | 34±11 | 13.9±3.1 | 8±7 | 3.0±0.7 | 3.6±3.9 |
| SPMS组 | 21 | 6/15 | 42±10b | 12.7±2.9 | 14±7ab | 6.4±1.6b | 5.5±4.9 |
注:与健康对照组比较,aP<0.05;与RRMS组比较,bP<0.05。EDSS:扩散功能障碍状态评分;HAMD:Hamilton抑郁量表评分
协方差分析显示信息处理速度测验成绩均存在组间差异(F=6.7~17.4,P<0.05),RRMS组及SPMS组成绩均显著差于健康对照组(P<0.05)。与RRMS组相比,SPMS组SDMT成绩、PASAT 3s及PASAT 2s测试成绩更差,差异有统计学意义(P<0.05),而两组之间Stroop测验A部分所用时间未见明显差异(表2)。

RRMS组、SPMS组及健康对照组信息处理速度测试成绩比较( ±s)
±s)
RRMS组、SPMS组及健康对照组信息处理速度测试成绩比较( ±s)
±s)
| 分组 | 例数 | SDMT测验(个) | PASAT 3s(分) | PASAT 2s(分) | PASAT测验总(分) | Stroop A测验(秒) |
|---|---|---|---|---|---|---|
| 健康对照组 | 50 | 57±12 | 46±9 | 40±10 | 85±18 | 14±3 |
| RRMS组 | 36 | 46±17a | 42±10a | 36±10a | 77±20a | 19±12a |
| SPMS组 | 21 | 35±10ab | 33±9ab | 25±11ab | 57±20ab | 21±6a |
注:与健康对照组比较,aP<0.05;与RRMS组比较,bP<0.05;SDMT:符号-数字模式测验;PASAT:听觉连续加法测试
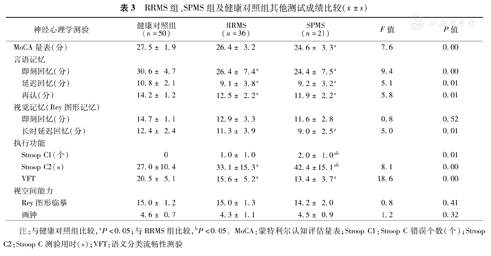
RRMS组、SPMS组及健康对照组其他测试成绩比较( ±s)
±s)
RRMS组、SPMS组及健康对照组其他测试成绩比较( ±s)
±s)
| 神经心理学测验 | 健康对照组(n=50) | RRMS(n=36) | SPMS(n=21) | F值 | P值 | |
|---|---|---|---|---|---|---|
| MoCA量表(分) | 27.5± 1.9 | 26.4± 3.2 | 24.6± 3.3a | 7.6 | 0.00 | |
| 言语记忆 | ||||||
| 即刻回忆(分) | 30.6± 4.7 | 26.4± 7.4a | 24.4± 7.5a | 9.4 | 0.00 | |
| 延迟回忆(分) | 10.8± 2.1 | 9.1± 3.8a | 9.2± 3.2a | 5.1 | 0.01 | |
| 再认(分) | 14.2± 1.2 | 12.5± 2.2a | 11.9± 2.2a | 5.8 | 0.01 | |
| 视觉记忆(Rey图形记忆) | ||||||
| 即刻回忆(分) | 14.7± 1.1 | 12.9± 3.3 | 11.6± 2.8 | 0.8 | 0.52 | |
| 长时延迟回忆(分) | 12.4± 2.4 | 11.3± 3.9 | 9.0± 2.5a | 5.0 | 0.01 | |
| 执行功能 | ||||||
| Stroop C1(个) | 0 | 1.0± 1.0 | 2.0± 1.0ab | 0.01 | ||
| Stroop C2(s) | 27.0±10.4 | 33.1±15.3a | 42.4±15.1ab | 8.1 | 0.00 | |
| VFT | 20.5± 5.1 | 15.6± 5.2a | 13.4± 3.7a | 18.6 | 0.00 | |
| 视空间能力 | ||||||
| Rey图形临摹 | 15.0± 1.2 | 15.0± 1.3 | 14.2± 2.0 | 0.8 | 0.41 | |
| 画钟 | 4.6± 0.7 | 4.3± 1.1 | 4.5± 0.9 | 1.2 | 0.32 | |
注:与健康对照组比较,aP<0.05;与RRMS组比较,bP<0.05。MoCA:蒙特利尔认知评估量表;Stroop C1:Stroop C错误个数(个);Stroop C2:Stroop C测验用时(s);VFT:语义分类流畅性测验
经过协方差分析,3组之间MoCA评分有组间差异,两两比较可见SPMS组成绩差于RRMS组及健康对照组(P<0.05),RRMS组及SPMS组在定向力、计算力方面与对照组相比,差异无统计学意义。
在WHO-UCLA AVLT言语记忆测试中,剔除年龄的影响,RRMS组、SPMS组患者即刻记忆、延迟回忆及记忆再认成绩均不如对照组,差异有统计学意义(P<0.01),RRMS组与SPMS两组之间差异无统计学意义。视觉记忆测试中,三组之间REY图形延迟回忆有组间差异,SPMS组成绩差于对照组(P<0.05),REY图形即刻回忆三组之间差异无统计学意义。
在执行功能测试中,协方差分析结果显示,RRMS组、SPMS组Stroop C部分测验反应时间及语义流畅性测验成绩差于健康对照组,SPMS组Stroop C测试反应时间长于RRMS组,差异有统计学意义(P<0.05)。秩和检验显示Stroop C部分SPMS组错误数高于RRMS组及健康对照组,差异有统计学意义(P<0.05)。在视空间能力测试中,REY图形临摹及画钟试验3组之间协方差分析无组间差异。
将RRMS组、SPMS组合并为MS组,采用Pearson相关性检验,年龄、Hamilton抑郁量表评分、疲劳、EDSS评分及复发次数与SDMT成绩呈显著负相关(r=-0.42~-0.47,P<0.05)。Hamilton抑郁量表评分、年龄、疲劳量表、EDSS评分、白质病灶分级及复发次数与PASAT总成绩呈负相关(r=-0.41~-0.61,P<0.05),其中Hamilton抑郁量表相关性最强。病程与SDMT测验及PASAT测试无显著相关性(表4)。
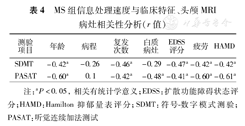
MS组信息处理速度与临床特征、头颅MRI病灶相关性分析(r值)
MS组信息处理速度与临床特征、头颅MRI病灶相关性分析(r值)
| 测验项目 | 年龄 | 病程 | 复发次数 | 白质病灶 | EDSS评分 | 疲劳 | HAMD |
|---|---|---|---|---|---|---|---|
| SDMT | -0.42a | -0.26 | -0.46a | -0.29 | -0.47a | -0.42a | -0.42a |
| PASAT | -0.60a | 0.1 | -0.42a | -0.48a | -0.41a | -0.60a | -0.61a |
注:aP<0.05,相关有统计学意义;EDSS:扩散功能障碍状态评分;HAMD:Hamilton抑郁量表评分;SDMT:符号-数字模式测验;PASAT:听觉连续加法测试
将所有研究对象分成无抑郁组、抑郁组2组,进行筛选后共入组72例(RRMS组28例、SPMS组11例及健康对照组33名),在每个诊断组内无抑郁者及抑郁者分配均衡,避免疾病因素干扰。采用独立样本t检验,两组之间受教育年限、年龄差异无统计学意义(P>0.05)。抑郁组SDMT测验及PASAT测试成绩均差于无抑郁组,差异有统计学意义(P<0.05),而Stroop A测验未见明显差异(表5)。
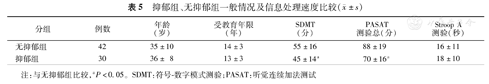
抑郁组、无抑郁组一般情况及信息处理速度比较( ±s)
±s)
抑郁组、无抑郁组一般情况及信息处理速度比较( ±s)
±s)
| 分组 | 例数 | 年龄(岁) | 受教育年限(年) | SDMT(分) | PASAT测验总(分) | Stroop A测验(秒) |
|---|---|---|---|---|---|---|
| 无抑郁组 | 42 | 35±10 | 14±3 | 55±16 | 88±19 | 16±11 |
| 抑郁组 | 30 | 36± 8 | 13±3 | 45±14a | 70±16a | 18±10 |
注:与无抑郁组比较,aP<0.05。SDMT:符号-数字模式测验;PASAT:听觉连续加法测试
几乎一半的多发性硬化患者可出现不同程度的认知功能下降,本研究发现MS患者存在记忆力减退、信息处理速度减慢及执行功能下降,其中信息处理速度下降尤其明显,这与王荔等[4]的研究结果一致。数字符号转换测验(SDMT)及听觉数字连续相加试验(PASAT)是最常用的两种测试方法。SDMT是简要可重复神经心理学测试表(Brief Repeatable Battery of Neuropsychological tests,BRBN)重要组成部分,后者是MS患者神经心理学常规测试项目。SDMT的完成需要对数字及符号的初步评估、视觉扫描和追踪,考察测试受试者的信息处理速度、视觉工作记忆以及注意力,操作过程较为简单,易于接受。在对同一个体不同时期的访视中,SDMT记忆效应小,测试结果可靠,适合于随访研究[5]。
PASAT是一项较难的复杂测试,测试过程中需要注意力、工作记忆、运算信息处理速度及逻辑归纳等能力的参与,对于MS患者早期轻度的认知功能下降敏感性高,测试过程中不依赖视空间能力和肢体活动能力,对于视力下降及优势侧肢体瘫痪的患者尤为适用[6]。但是PASAT的完成需要具备一定基础的计算能力,后者影响了任务的完成,是测试结果的干扰因素之一。在测试过程中常伴有压力和应激,部分病人难以耐受,退出率较高,而且有较明显的记忆效应,随访研究受到一定干扰,近年来受到医务人员和病人越来越多的批评[7]。在本研究中MS病例组,尤其部分SPMS组,在PASAT 3s及2s完成中,难以按照要求将每个数字前后各相加一次,而"投机取巧"的计算一组数据后,停顿,再次听到两个数字再相加。如录音播放"8,4,9,2",应给出"12,13,11"的结果,而受试者偏向于给出"12,11"的结果,并且随着测试时间的延长,表现出明显的焦虑情绪。
Stroop A颜色识别也用于信息处理速度的评估,但较为简单,敏感性差。Bodling等[8]研究结果显示MS患者完成Stroop A及Stroop B部分所需时间长于对照组。本研究结果显示MS组成绩差于对照组,而两组之间未见明显差异。
在本研究中,剔除年龄的影响,MS患者信息处理速度下降明显,SPMS组成绩更差,当采用EDSS评分纠正躯体残疾的干扰后,SPMS组、RRMS组两组之间PASAT测试及SDMT测试无统计学差异,提示躯体化残疾程度是干扰因素。与我们研究相一致,Huijbregts等[9]研究发现SPMS组PASAT、SDMT成绩差于RRMS组,采用EDSS评分纠正躯体残疾的影响之后,这种差异缩小,但SPMS组SDMT成绩仍低于RRMS组。
15%~25%的MS患者会出现执行功能下降,表现计划性差、复杂事物处理紊乱,并常出现刻板重复的错误,PPMS及SPMS尤为明显。Connick等[10]推荐使用语义流畅性测验作为进展性MS患者首选的、快捷的认知功能测试。与上述研究一致,本研究发现MS患者语义流畅性测验成绩显著差于健康对照组,在固定时间内联想动物的个数减少,思维灵活性下降明显。40%~60%的MS患者出现不同程度记忆力下降,表现为近记忆力障碍及记忆保持能力下降[11]。以往大多数研究认为已储存的信息提取障碍是记忆力下降的主要原因,然而,近些年来有研究指出信息的存储过程的受损是主要原因,要达到相同的学习目标,MS患者需要更多次的重复[12]。这也许是本研究中MS组即刻言语记忆差于对照组的原因,相应的也影响到延迟回忆及词语再认。与信息处理速度、执行功能及记忆力相比,语言及视空间功能相对保留,本研究结果显示MS组与对照组画钟试验及Rey图形临摹未见显著性差异,这与国内孙厚亮等[13]研究结果一致。然而MS患者可出现高级的视空间功能障碍,比如患者诉步行或开车易撞到别的东西,这需要进一步复杂的测验来证实。
约50%的MS患者在其一生中经历抑郁情绪,其概率是常人的3倍。抑郁与认知功能相互影响,抑郁的患者心态消极,集中注意力差,影响认知功能,尤其是信息处理速度及执行功能下降[14]。本研究中53.4%的MS患者有抑郁情绪,抑郁组SDMT测验及PASAT测试明显差于无抑郁组,提示抑郁影响信息处理速度。本研究中年龄、疲劳、复发次数及EDSS评分均与信息处理速度呈负相关。Bodling等[8]研究将年龄分为5个组,发现随着年龄变化,MS组及对照组PASAT评分的变化相平行,提示年龄与信息处理速度无交互作用。
神经影像学为MS认知功能损害研究提供了有力的工具。研究认为认知功能下降与白质中病灶的位置、大小及数目密切相关[15],我们发现头颅MRI病灶分级与信息处理速度呈负相关。随着影像学的迅速发展,有学者倾向于灰质的病灶及皮质的弥漫性萎缩更能解释这一现象[16]。然而皮质灰质的脱髓鞘改变能否在认知功能下降中起决定性作用,是否存在其他的病理过程,尚待进一步的研究。



























