
通过对比不同骶髂关节CT分级标准评价骶髂关节炎的差异,分析各标准在强直性脊柱炎(AS)诊断及随访中的应用价值。
纳入解放军总医院数据库2012年6月至2015年12月间的骶髂关节CT影像,采集临床资料并阅片。先后应用骶髂关节病变性质评价及1984年修订的AS纽约分类标准骶髂关节炎X线分级标准(NY标准)、Lee等制订的骶髂关节炎螺旋CT分级标准(Lee标准)和因斯布鲁克骶髂关节炎高分辨率CT分级标准(Innsbruck标准)进行评价,比较各标准间的分级差异。
纳入2 714例患者,其中509例可见骶髂关节异常。在509例患者的1 018例关节中,NY标准和Lee标准的评价一致性较高(k=0.767, P<0.01),Innsbruck标准与另外两种标准间的评价相关性较好(r值分别为0.866和0.839,P<0.01);Lee标准特异性较高,45例NY标准1~3级关节Lee标准评价0级;Innsbruck标准区分度较好,Ⅱ(A)级到Ⅳ(A)级关节各有109例(10.71%)、91例(8.94%)、273例(26.82%)、213例(20.92%)和103例(10.12%),而另2种标准3级关节各有620例(60.90%)和656例(64.44%)。
Lee标准可提高诊断特异度、降低分级难度,有利于AS早期诊断;Innsbruck标准分级更细致且符合AS骶髂关节炎发展规律,有利于临床随访。但已有标准均存在不足,仍需积极探索以制定更切合临床需求的分级评价标准。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
强直性脊柱炎(AS)多见于青壮年男性,表现为炎性腰背痛伴晨僵,晚期可因骶髂及脊柱关节强直融合而致残[1]。由于AS临床表现缺乏特异性且多首先累及骶髂关节,因此尽早发现骶髂关节影像学异常对该病诊断至关重要。骶髂关节X线是目前应用最广泛的影像学方法,但X线无法识别疾病早期的微小结构改变,导致大量的诊断延误[2,3,4]。早在1979年[5],计算机断层扫描技术(CT)作为一种空间分辨率更好的影像学方法就已被用于诊断AS,此后大量研究证实其早期诊断敏感度远高于X线[6,7,8,9]。2015年欧洲抗风湿联盟在更新的"影像学在脊柱关节炎诊断与管理中应用的建议"[10]中指出,当骶髂关节X线未见异常时,可进行骶髂关节CT检查以提供诊断依据。回顾既往研究发现,目前共有3种应用于骶髂关节CT的分级评价标准,但至今仍未有某种标准获得广泛认可并得到充分验证。本研究纳入大样本骶髂关节CT影像学数据,同时应用上述3种标准进行评价,旨在比较不同标准在AS早期诊断及临床随访中的应用价值。
在解放军总医院影像数据库中检索并筛选2012年6月至2015年12月间拍摄的骶髂关节CT影像并进行阅片。(1)纳入标准:①因出现腰背痛症状而接受骶髂关节CT检查者;②骶髂关节CT影像由同一台CT机拍摄完成。(2)排除标准:①未满18岁或骶髂关节CT影像可见骨骺未闭合者;②若同一患者进行过多次骶髂关节CT检查,仅保留最近1次影像;③骶髂关节区可见人造物体植入者;④影像质量原因致骶髂关节结构显示不清者。
筛选并拷贝我院数据库中骶髂关节CT的影像资料(DICOM格式)及患者的性别和年龄信息。全部骶髂关节CT影像均由同一台64排螺旋CT机(飞利浦Brilliance 64)拍摄完成,检查时患者取仰卧位,双臂置于肩部以上,应用螺旋扫描及轴位重建,扫描参数为140 kV,244 mA,300 mAs,层厚3 mm。
应用23.6英寸LED显示屏(分辨率2 560×1 440),在Windows 10操作系统下,通过Agnosco DICOM Viewer 2.4版阅片软件,调整窗宽、窗位至2 000和600后进行阅片。全部影像由同一个接受了放射科培训的风湿科医生进行独立盲法阅片。不同标准评价间需间隔1 d,同一患者两侧骶髂关节评价间需间隔至少1 d。
根据双侧骶髂关节病变情况,对骶髂关节病变性质进行评价:未见异常、可疑异常、单侧骶髂关节炎和双侧骶髂关节炎。
选择在骶髂关节病变性质评价中可见异常的骶髂关节CT影像,包括可疑异常、单侧骶髂关节炎和双侧骶髂关节炎,应用下述标准进行分级评价。(1)1984年修订的AS纽约分类标准骶髂关节炎X线分级标准[12](以下简称"NY标准" ):0级:正常;1级:可疑异常;2级:局限性骨侵蚀或骨硬化;3级:中重度骶髂关节炎,出现以下1项或多项:骨侵蚀、骨硬化、关节间隙增宽或狭窄、部分强直;4级:完全强直。(2)Lee等[13]制订的骶髂关节炎螺旋CT分级标准(以下简称"Lee标准" ):0级:正常;1级:局限性骨侵蚀仅见于单个层面;2级:骨侵蚀见于<25%的层面,不伴关节间隙改变;3级:骨侵蚀见于≥25%的层面,伴有关节间隙改变和(或)部分强直;4级:完全强直。(3)因斯布鲁克骶髂关节炎高分辨率CT分级标准[14] (以下简称"Innsbruck标准" ):Ⅰ(A)级:关节间隙>4 mm;Ⅰ(B)级:关节间隙<2 mm;Ⅱ(A)级:关节面不规则;Ⅱ(B)级:骨侵蚀;Ⅲ(A)级:软骨下骨硬化;Ⅲ(B)级:骨赘形成;Ⅳ(A)级:骨桥形成;Ⅳ(B)级:关节强直。
应用SPSS 22.0软件对数据进行统计学处理。符合正态分布的定量资料用 ±s表示,偏态分布的定量资料用中位数(M)和四分位数间距(P25,P75)表示,计数资料用绝对数(n)和百分比(%)表示。定量资料比较采用t检验,定性资料比较采用χ2检验,等级资料比较采用秩和检验,相关性分析采用Pearson线性相关分析,一致性评价采用Kappa检验,以P<0.05为差异有统计学意义。
±s表示,偏态分布的定量资料用中位数(M)和四分位数间距(P25,P75)表示,计数资料用绝对数(n)和百分比(%)表示。定量资料比较采用t检验,定性资料比较采用χ2检验,等级资料比较采用秩和检验,相关性分析采用Pearson线性相关分析,一致性评价采用Kappa检验,以P<0.05为差异有统计学意义。
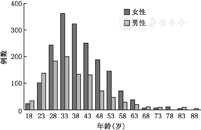
共纳入患者2 714例,其中男982例(36.18%),女1 732例(63.82%),年龄18~87岁,平均36(30,44)岁,其中男平均34(28,43)岁,女平均38(32,46)岁。女性平均年龄大于男性,两者差异有统计学意义(P<0.01)。见图1。

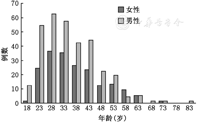
2 714例患者的骶髂关节CT影像中,未见异常2 205例(81.25%),可疑异常21例(0.77%),单侧骶髂关节炎35例(1.29%),双侧骶髂关节炎453例(16.69%)。包括可疑异常在内,可见异常者509例(18.75%),平均年龄34(27,43)岁,其中男324例(63.65%),女185例(36.35%)。见图2。

(1)NY标准:509例患者1 018例骶髂关节中,0级26例,1级81例,2级103例,3级620例,4级188例,3级和4级共占比79.37%。(2)Lee标准:509例患者1 018例骶髂关节中,0级67例,1级31例,2级76例,3级656例,4级188例,3级和4级共占比82.91%。(3)Innsbruck标准:509例患者1 018例骶髂关节中,Ⅱ(A)级109例,Ⅱ(B)级91例,Ⅲ(A)级273例,Ⅲ(B)级213例,Ⅳ(A)级103例,Ⅳ(B)级188例,Ⅲ级和Ⅳ级共占比76.32%。
比较509例患者1 018例骶髂关节的NY标准和Lee标准分级评价(表1),二者一致性高(k=0.767,P<0.01)。分别比较509例患者1 018例骶髂关节的Innsbruck标准与NY标准、Lee标准分级评价(表2,表3),相关性均较好(NY标准:r=0.866,P<0.01;Lee标准:r=0.839,P<0.01)。见图3。
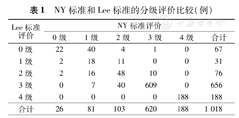
NY标准和Lee标准的分级评价比较(例)
NY标准和Lee标准的分级评价比较(例)
| Lee标准评价 | NY标准评价 | |||||
|---|---|---|---|---|---|---|
| 0级 | 1级 | 2级 | 3级 | 4级 | 合计 | |
| 0级 | 22 | 40 | 4 | 1 | 0 | 67 |
| 1级 | 2 | 18 | 11 | 0 | 0 | 31 |
| 2级 | 2 | 16 | 48 | 10 | 0 | 76 |
| 3级 | 0 | 7 | 40 | 609 | 0 | 656 |
| 4级 | 0 | 0 | 0 | 0 | 188 | 188 |
| 合计 | 26 | 81 | 103 | 620 | 188 | 1 018 |
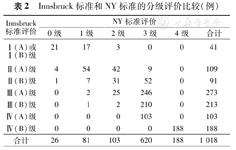
Innsbruck标准和NY标准的分级评价比较(例)
Innsbruck标准和NY标准的分级评价比较(例)
| Innsbruck标准评价 | NY标准评价 | |||||
|---|---|---|---|---|---|---|
| 0级 | 1级 | 2级 | 3级 | 4级 | 合计 | |
| Ⅰ(A)或Ⅰ(B)级 | 21 | 17 | 3 | 0 | 0 | 41 |
| Ⅱ(A)级 | 4 | 54 | 42 | 9 | 0 | 109 |
| Ⅱ(B)级 | 1 | 7 | 31 | 52 | 0 | 91 |
| Ⅲ(A)级 | 0 | 2 | 25 | 246 | 0 | 273 |
| Ⅲ(B)级 | 0 | 1 | 2 | 210 | 0 | 213 |
| Ⅳ(A)级 | 0 | 0 | 0 | 103 | 0 | 103 |
| Ⅳ(B)级 | 0 | 0 | 0 | 0 | 188 | 188 |
| 合计 | 26 | 81 | 103 | 620 | 188 | 1 018 |
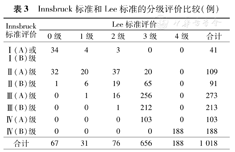
Innsbruck标准和Lee标准的分级评价比较(例)
Innsbruck标准和Lee标准的分级评价比较(例)
| Innsbruck标准评价 | Lee标准评价 | |||||
|---|---|---|---|---|---|---|
| 0级 | 1级 | 2级 | 3级 | 4级 | 合计 | |
| Ⅰ(A)或Ⅰ(B)级 | 34 | 4 | 3 | 0 | 0 | 41 |
| Ⅱ(A)级 | 32 | 20 | 37 | 20 | 0 | 109 |
| Ⅱ(B)级 | 1 | 6 | 19 | 65 | 0 | 91 |
| Ⅲ(A)级 | 0 | 1 | 16 | 256 | 0 | 273 |
| Ⅲ(B)级 | 0 | 0 | 1 | 212 | 0 | 213 |
| Ⅳ(A)级 | 0 | 0 | 0 | 103 | 0 | 103 |
| Ⅳ(B)级 | 0 | 0 | 0 | 0 | 188 | 188 |
| 合计 | 67 | 31 | 76 | 656 | 188 | 1 018 |
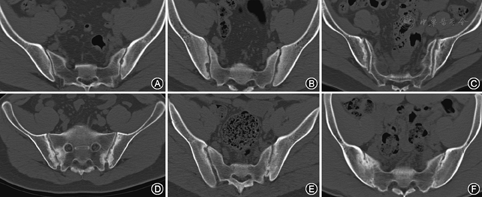

影像学在AS诊断中具有关键性作用。骶髂关节CT作为一种诊断敏感度、特异度和阅片一致性[6,7,8,9]均优于骶髂关节X线的影像学检查手段,多年来大量应用于AS的临床实践,但至今仍无任何一种分级评价标准获得广泛认可。目前所用分级标准多参考NY标准[12],但该标准基于骶髂关节X线影像评价制订,分级较为模糊不能满足骶髂关节CT的分级要求。针对这一缺陷,风湿病学家于2003年Innsbruck会议期间制订了新的分级标准[13],Lee等也在2013年提出了他们的分级标准,但这些标准均未被后续研究所采用,也未见有研究对比其特点与优劣。本研究在2 714例骶髂关节CT影像中同时应用上述3种标准进行评价,旨在分析各标准在AS诊断及随访中的应用价值。
本研究共纳入2 714例患者,63.82%为女性。由于本研究影像学资料来源于医院数据库,其中很大一部分患者是在至骨科等其他科室就诊时因出现腰背痛症状而接受了骶髂关节CT检查,因此纳入人群的性别比例与AS患者人群存在着明显不同。进行骶髂关节病变性质评价发现,共有509例患者的骶髂关节CT影像符合AS所致骶髂关节炎表现,这些特异性改变包括骨侵蚀、软骨下骨硬化、关节间隙改变、韧带骨化和骨性强直等炎性病变,同时需排除解剖变异、退行性病变以及感染、肿瘤等所致的破坏性病变。在509例患者中63.65%为男性,这一比例与包含8 776例AS患者的德国风湿病数据库相一致(68.9%)[15]。在509例可见异常者中同时应用3种标准进行评价,可见多数骶髂关节病变较重,3和4级(或Ⅲ级和Ⅳ级)之和占比分别高达79.37%、82.91%和76.32%。研究发现,3种标准评价间一致性和相关性较好,说明各标准对骶髂关节病变性质和轻重的判断基本一致、可比性较高。
Lee标准将骨侵蚀作为惟一的诊断依据,将累及层面作为分级依据,相比NY标准提高了诊断特异度、降低了分级难度,但同时降低了诊断敏感度。
首先,AS并非是导致骶髂关节异常的惟一疾病,其他疾病如致密性骨炎、弥漫性特发性骨肥厚及退行性病变、代谢性骨病、感染及肿瘤等也可出现多种骶髂关节异常。研究显示,骨侵蚀是AS最具特征性的影像学表现,骨硬化无独立诊断价值,而其他如关节间隙和骨密度改变等对诊断均无帮助。若根据NY标准,将所有出现骨硬化和关节间隙改变的影像均判定为骶髂关节炎,将导致大量误诊。Lee标准将骨侵蚀作为惟一的诊断依据可避免该类误诊,本研究中即有45例NY标准1~3级的关节在应用Lee标准时因未见典型骨侵蚀而评价为0级。其次,NY标准分级界定模糊,尤其对局限性骶髂关节炎界定不清,如2级定义为局限性骨侵蚀或骨硬化,但未明确是局限于单个层面,还是局限于多个层面的单个较小区域,亦或局限于关节面浅层。而Lee标准通过骨侵蚀累及层面所占比例进行分级,界定更为明确。但应注意的是,AS患者骶髂关节出现骨侵蚀后,会在侵蚀区周边形成代偿性软骨下骨硬化,进而"回填"骨侵蚀区,若骨修复强于骨破坏,骶髂关节CT影像可能在某些时段内仅见骨硬化而无或仅有轻度骨侵蚀。在此类患者中应用Lee标准时,可能会出现漏诊或低估病情严重程度,但这种现象在临床中并不常见,且此类患者多数病情稳定、预后较好。
Innsbruck标准是根据病变性质制订的Ⅰ(A)级到Ⅳ(B)级的八级评分标准,与Lee标准和NY标准相比分级更为细致,更符合AS累及骶髂关节时的疾病发展特点,有利于随访应用。
本研究发现,3级关节在NY标准和Lee标准中占比过大,分别占60.90%和64.44%。而Innsbruck标准将从骨质微小侵蚀所致的关节面不规则到形成关节强直前的总计占比77.50%的关节(大致相当于NY标准和Lee标准1~3级),分为从Ⅱ(A)级到Ⅳ(A)级的5个等级,分别占10.71%、8.94%、26.82%、20.92%和10.12%。这一数据表明,Innsbruck标准可更好区分不同病变严重程度的骶髂关节,有利于在随访中通过对比多次骶髂关节CT影像分级来判断病情严重程度及疾病进展速度。此外,理想的分级标准应根据骶髂关节炎病变进展过程制订。AS发病初期骶髂关节CT影像主要表现为沿关节面形成的骨侵蚀,继而在侵蚀区周边出现局灶性软骨下骨硬化,随着炎症进展,骨质不断硬化、增生,逐渐在韧带与骨关节面连接处形成骨赘,其后两侧骨赘逐渐增大、相连形成骨桥,同时关节间隙逐渐变窄,最终骨桥扩大、融合形成骨性强直。Innsbruck标准按照病情进展的先后顺序,将上述不同性质的病变分别定义为Ⅱ(A)级到Ⅳ(B)级的6个级别,更符合AS骶髂关节病变的进展特点。但应注意的是,Innsbruck标准也存在界定模糊的不足。首先,Ⅰ(A)级和Ⅰ(B)级被分别定义为关节间隙>4 mm和<2 mm,并未说明关节间隙2~4 mm时应属何种分级。同时研究显示,40岁以上正常人群中79%的骶髂关节间隙<2 mm,这意味着Ⅰ(A)级和Ⅰ(B)级关节的区分并无诊断价值。另外,该标准也未指出达到何种分级可以诊断。
本研究发现:Lee标准可提高诊断特异度并降低分级难度,在AS早期诊断中具有应用优势;Innsbruck标准分级更为细致且分级方法更符合AS骶髂关节炎进展过程,有利于临床随访应用。但二者均存在某些不足,仍需积极探索以制订更符合临床需要的分级评价标准,更好发挥骶髂关节CT在AS早期诊断及随访中的优势。



























