
探讨抗N-甲基-D-天冬氨酸受体(NMDAR)脑炎机械通气患者的临床特点及其远期预后。
对2012年1月至2015年6月连续收入我院的抗NMDAR脑炎首次发病患者进行观察性研究。所有患者均接受肿瘤筛查、对症支持治疗和免疫治疗,并于免疫治疗后每6个月采用改良Rankin评分(mRS)进行1次预后评估,mRS 0~2分为预后良好。统计学分析机械通气组和非机械通气组患者临床表现、辅助检查和远期预后等指标之间差异有无统计学意义。
本研究共纳入56例抗NMDAR脑炎患者,男性28例,年龄12~58(28±12)岁,其中机械通气组患者16例(28.6%)。5例女性患者合并卵巢畸胎瘤(8.9%,5/28),其余患者未发现肿瘤。免疫治疗6个月后,50例(89.3%)患者预后良好,病死率为0。与非机械通气组患者比较,机械通气组患者性别为女性、伴有畸胎瘤、意识障碍、自主神经功能障碍、血浆置换治疗、免疫抑制剂治疗、收住重症监护室的比例更高。机械通气组患者发病至开始机械通气时间为10~73(33±19) d,呼吸机辅助呼吸3~154(46±41) d。不同预后的机械通气患者呼吸机使用天数差异无统计学意义。在6~48个月的随访中,有6例(10.7%)患者复发,其中机械通气组1例(1/16,6.3%),非机械通气组5例(5/40,12.5%),两组间差异无统计学意义。两组间患者远期预后亦差异无统计学意义。
抗NMDAR脑炎需要机械通气患者通常病情危重、治疗难度大,但经过积极的联合免疫治疗和生命支持,大多数患者可取得较好远期预后。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
抗N-甲基-D-天冬氨酸受体(N-methyl-D-aspartate receptor,NMDAR)脑炎是一种与主要表达于神经元细胞膜NMDAR抗体相关的自身免疫性脑炎。其中重症患者比例高,由于意识障碍、中枢性低通气、自主神经功能障碍等原因,约75%患者需要收住监护室治疗[1]。研究显示31.3%~45.7%成年抗NMDAR脑炎患者发生中枢性低通气[1,2,3],而且成人患者比例明显高于儿童[1]。出现中枢性低通气的患者通常需要机械通气、病情更重、住院时间更长,这些机械通气患者是否需要更复杂的免疫治疗与生命支持,以及是否远期预后更差,目前尚缺乏相关内容的针对性研究。故此我们进行此项研究旨在分析和揭示抗NMDAR脑炎机械通气患者的临床特点和预后,为临床救治与预后预测提供依据。
对2012年1月至2015年6月连续收入首都医科大学宣武医院神经内科治疗的抗NMDAR脑炎首次发病患者进行观察性研究。患者入选标准:(1)年龄≥12岁;(2)符合抗NMDAR脑炎诊断标准[4],具有快速出现(病程<3个月)的以下1项或多项症状:精神行为异常、认知障碍、语言障碍、意识障碍、癫痫、不自主运动、自主神经功能障碍或中枢性低通气;脑脊液NMDAR抗体IgG阳性,伴或者不伴血清NMDA受体抗体IgG阳性;同时排除其他诊断,如病毒性脑炎、脑肿瘤、代谢性疾病、药物中毒等。排除标准:放弃治疗的患者。根据患者病程中是否机械通气分为两组:机械通气组和非机械通气组。
记录患者的基线资料、病史、主要检查结果和治疗情况。包括:性别,年龄,前驱症状,发病时间,发病至入院时间,临床表现,是否伴畸胎瘤或其他肿瘤,头颅MRI,脑电图,腰穿压力,脑脊液和血清抗NMDAR抗体滴度[根据抗体滴度的高低分为强阳性(1∶100及以上)、阳性(1∶32)、弱阳性(1∶10)和阴性],脑脊液白细胞数、蛋白,发病至免疫治疗开始天数,免疫治疗方法,是否收住神经内科监护室(neuro-critical care unit,NCU),机械通气组患者机械通气开始时间、呼吸机使用天数。
所有患者均接受肿瘤筛查、对症支持治疗和免疫治疗,有肿瘤患者予肿瘤切除。免疫治疗方法包括使用静脉糖皮质激素冲击、静脉滴注丙种球蛋白(intravenous immunoglobulin,IVIG)(每个疗程0.4 g·kg-1·d-1,共5 d)、血浆置换术(每个疗程3~5次)和免疫抑制剂(利妥昔单抗、环磷酰胺、吗替麦考酚酯或硫唑嘌呤)。患者于免疫治疗后每6个月进行1次预后评估,采用改良Rankin评分(modified Rankin Scale, mRS)[1,5]评估预后。出院后预后评估采用神经科医生门诊或电话随访方式进行。评估标准:mRS 0~2分为预后良好,3~6分为预后不良。预后评估人员对患者入院诊治情况不知晓,以免干扰预后评估的准确性。
应用SPSS 19.0软件包进行数据录入和统计学分析。计量资料数据采用t检验,计数资料数据采用行×列Fisher精确性检验或χ2检验。比较机械通气组和非机械通气组患者临床资料、辅助检查、治疗方法和预后等指标之间有无显著性差异。并比较机械通气组不同预后患者呼吸机使用时间差异有无统计学意义。P<0.05为差异有统计学意义。
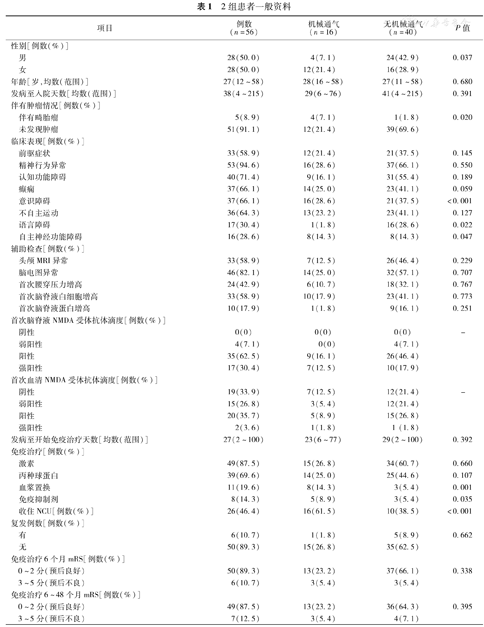
本研究共纳入56例抗NMDAR脑炎患者,男28例,女28例,年龄12~58(28±12)岁。有5例(8.9%)女性患者合并卵巢畸胎瘤,均于入院1个月内进行了畸胎瘤切除术,其中4例需要机械通气,1例患者在畸胎瘤切除后6 d出现低通气开始机械通气,另3例在畸胎瘤切除前已予呼吸机辅助呼吸;其余患者未发现肿瘤。33例(58.9%)患者发病前有发热、头痛等前驱症状。56例患者均进行至少一次头颅MRI、脑电图和腰椎穿刺检查,均接受免疫治疗,其中49例(87.5%)患者糖皮质激素治疗,39例(69.6%)患者IVIG治疗(1~7个疗程),11例(19.6%)患者血浆置换术治疗,8例(14.3%)患者免疫抑制剂治疗(硫唑嘌呤4例、环磷酰胺2例、利妥昔单抗1例、吗替麦考酚酯1例)(表1)。
2组患者一般资料
2组患者一般资料
| 项目 | 例数(n=56) | 机械通气(n=16) | 无机械通气(n=40) | P值 | |
|---|---|---|---|---|---|
| 性别[例数(%)] | |||||
| 男 | 28(50.0) | 4(7.1) | 24(42.9) | 0.037 | |
| 女 | 28(50.0) | 12(21.4) | 16(28.9) | ||
| 年龄[岁,均数(范围)] | 27(12~58) | 28(16~58) | 27(11~58) | 0.680 | |
| 发病至入院天数[均数(范围)] | 38(4~215) | 29(6~76) | 41(4~215) | 0.391 | |
| 伴有肿瘤情况[例数(%)] | |||||
| 伴有畸胎瘤 | 5(8.9) | 4(7.1) | 1(1.8) | 0.020 | |
| 未发现肿瘤 | 51(91.1) | 12(21.4) | 39(69.6) | ||
| 临床表现[例数(%)] | |||||
| 前驱症状 | 33(58.9) | 12(21.4) | 21(37.5) | 0.145 | |
| 精神行为异常 | 53(94.6) | 16(28.6) | 37(66.1) | 0.550 | |
| 认知功能障碍 | 40(71.4) | 9(16.1) | 31(55.4) | 0.189 | |
| 癫痫 | 37(66.1) | 14(25.0) | 23(41.1) | 0.059 | |
| 意识障碍 | 37(66.1) | 16(28.6) | 21(37.5) | <0.001 | |
| 不自主运动 | 36(64.3) | 13(23.2) | 23(41.1) | 0.127 | |
| 语言障碍 | 17(30.4) | 1(1.8) | 16(28.6) | 0.022 | |
| 自主神经功能障碍 | 16(28.6) | 8(14.3) | 8(14.3) | 0.047 | |
| 辅助检查[例数(%)] | |||||
| 头颅MRI异常 | 33(58.9) | 7(12.5) | 26(46.4) | 0.229 | |
| 脑电图异常 | 46(82.1) | 14(25.0) | 32(57.1) | 0.707 | |
| 首次腰穿压力增高 | 24(42.9) | 6(10.7) | 18(32.1) | 0.767 | |
| 首次脑脊液白细胞增高 | 33(58.9) | 10(17.9) | 23(41.1) | 0.773 | |
| 首次脑脊液蛋白增高 | 10(17.9) | 1(1.8) | 9(16.1) | 0.251 | |
| 首次脑脊液NMDA受体抗体滴度[例数(%)] | |||||
| 阴性 | 0(0) | 0(0) | 0(0) | - | |
| 弱阳性 | 4(7.1) | 0(0) | 4(7.1) | ||
| 阳性 | 35(62.5) | 9(16.1) | 26(46.4) | ||
| 强阳性 | 17(30.4) | 7(12.5) | 10(17.9) | ||
| 首次血清NMDA受体抗体滴度[例数(%)] | |||||
| 阴性 | 19(33.9) | 7(12.5) | 12(21.4) | - | |
| 弱阳性 | 15(26.8) | 3(5.4) | 12(21.4) | ||
| 阳性 | 20(35.7) | 5(8.9) | 15(26.8) | ||
| 强阳性 | 2(3.6) | 1(1.8) | 1 (1.8) | ||
| 发病至开始免疫治疗天数[均数(范围)] | 27(2~100) | 23(6~77) | 29(2~100) | 0.392 | |
| 免疫治疗[例数(%)] | |||||
| 激素 | 49(87.5) | 15(26.8) | 34(60.7) | 0.660 | |
| 丙种球蛋白 | 39(69.6) | 14(25.0) | 25(44.6) | 0.107 | |
| 血浆置换 | 11(19.6) | 8(14.3) | 3(5.4) | 0.001 | |
| 免疫抑制剂 | 8(14.3) | 5(8.9) | 3(5.4) | 0.035 | |
| 收住NCU[例数(%)] | 26(46.4) | 16(61.5) | 10(38.5) | <0.001 | |
| 复发例数[例数(%)] | |||||
| 有 | 6(10.7) | 1(1.8) | 5(8.9) | 0.662 | |
| 无 | 50(89.3) | 15(26.8) | 35(62.5) | ||
| 免疫治疗6个月mRS[例数(%)] | |||||
| 0~2分(预后良好) | 50(89.3) | 13(23.2) | 37(66.1) | 0.338 | |
| 3~5分(预后不良) | 6(10.7) | 3(5.4) | 3(5.4) | ||
| 免疫治疗6~48个月mRS[例数(%)] | |||||
| 0~2分(预后良好) | 49(87.5) | 13(23.2) | 36(64.3) | 0.395 | |
| 3~5分(预后不良) | 7(12.5) | 3(5.4) | 4(7.1) | ||
56例抗NMDAR脑炎患者机械通气组16例(28.6%)、非机械通气组40例(71.4%)。两组患者比较:性别、伴有畸胎瘤、出现意识障碍、语言障碍、自主神经功能障碍、免疫治疗方法、收住NCU等项目在两组间差异有统计学意义。与非机械通气组的患者相比,机械通气组性别为女性、伴有畸胎瘤、出现意识障碍、自主神经功能障碍、接受血浆置换术、免疫抑制剂治疗、收住NCU的比例更高,而语言障碍患者少于非机械通气组。
由于总例数较少,未在两组间发现首次脑脊液和血清NMDA受体抗体滴度差异有统计学意义。结果显示56例(100%)患者首次脑脊液NMDA受体抗体均阳性,其中机械通气组患者抗体滴度为阳性或强阳性,无弱阳性;而非机械通气组有4例患者抗体滴度为弱阳性。首次血清NMDA受体抗体检测显示共37例(66.1%)患者为阳性(表1)。
16例机械通气患者发病至出现低通气时间为10~73(33±19) d,机械通气3~154(46±41) d。5例患者机械通气出现于开始免疫治疗前1~26 d(平均10 d),11例患者机械通气出现于开始免疫治疗后1~34 d(平均15 d)。长期随访中预后良好患者13例,呼吸机使用天数为(47±45) d;预后不良患者3例,呼吸机使用天数为(40±25) d。不同预后的机械通气患者呼吸机使用天数差异无统计学意义(P=0.788)。
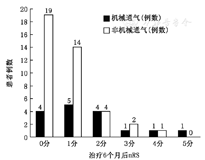
免疫治疗6个月后,56例患者中50例(89.3%)预后良好,其中机械通气组患者13例,非机械通气组患者37例;6例(10.7%)患者预后不良,其中机械通气组和非机械通气组患者各3例。机械通气组和非机械通气组两组间患者预后无统计学差异(图1)。

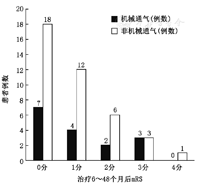
免疫治疗后每6个月进行一次随访,最长随访时间达48个月,中位随访时间17.4个月。长期随访结果显示:49例(87.5%)患者预后良好。有6例(10.7%)患者复发,其中机械通气组1例(1/16,6.3%),非机械通气组5例(5/40,12.5%),两组间差异无统计学意义。6例患者复发时均未出现低通气。1例初发预后良好患者复发后预后不良,其余5例复发病例预后良好。机械通气组和非机械通气组患者预后(图2)和复发情况差异无统计学意义。随着随访时间的延长,机械通气组患者mRS较治疗6个月后的mRS有所下降,mRS为0的患者由6个月后的4例增加至7例,6个月后mRS分别为4分和5分的2例患者降至3分。

抗NMDAR脑炎是一种尽早积极治疗具有可逆性的自身免疫性脑炎,其中重症患者比例较高[1,2],中枢性低通气是重症成年患者较为常见的临床表现。有研究显示在重症患者中,中枢性低通气比例高达48.57%,需要机械通气的为45.71%[2]。本研究28.6%抗NMDAR脑炎患者需要机械通气,机械通气患者的病情更重、病程更长,自主神经功能障碍、收住NCU的比例明显高于非机械通气组。有研究发现NMDAR参与呼吸的中枢调节,该受体N1亚基敲除小鼠出生后1 d即因呼吸衰竭而致死[6,7],这可能是抗NMDAR脑炎患者出现中枢性低通气的原因。
本研究男性和女性患者各占50%,但机械通气组女性比例更高。国外577例抗NMDAR脑炎研究中女性比例(81%)明显高于男性[1],但国内45例报道中男性患者24例、女性患者21例[8],男女比例相差并不悬殊,与本研究男女患者比例接近。我国35例重症抗NMDAR脑炎报道中女性患者明显多于男性[2],法国一项报道亦是中枢性低通气女性患者明显多于男性[9],结合我们的研究结果提示抗NMDAR脑炎女性患者可能病情更重、需要机械通气的比例更大。
本研究发现即使接受肿瘤切除和免疫治疗后患者仍可能出现低通气,而且免疫治疗开始的早晚在有无机械通气的两组间差异无统计学意义。本研究肿瘤检出者均为女性,且均检出卵巢畸胎瘤,共5例畸胎瘤患者中有4例需要机械通气,即使早期进行了畸胎瘤切除术,病情仍较重、病程较长。有研究显示伴有畸胎瘤患者的脑脊液NMDA受体抗体滴度高于无畸胎瘤患者[10],Titulaer等[1]的研究提示卵巢畸胎瘤是重症相关因素之一。以往有尽早(发病4个月内)切除畸胎瘤患者病情明显好转的报道[11,12],但亦有早期手术仍未能有效控制病情的报道[13],而本研究中有1例患者在畸胎瘤切除后出现低通气,亦证实早期肿瘤切除的患者病情仍可能进展。有研究发现抗NMDAR脑炎患者病情进展会出现意识障碍、低通气、自主神经功能异常等表现[14,15],正如本研究中机械通气组患者均有意识障碍,且多伴有自主神经功能异常。由此提示一些抗NMDAR脑炎患者的病情处于逐渐进展中,即使予以肿瘤切除和免疫治疗仍不能完全遏制还在进展的免疫反应。
出现中枢性低通气提示患者病情仍在进展,除了予以机械通气外,还应加强对原发疾病的联合免疫治疗。抗NMDAR脑炎目前主要治疗措施为免疫治疗和肿瘤切除,常用的一线免疫治疗方法包括大剂量激素冲击治疗联合IVIG或血浆置换[16],二线免疫治疗推荐使用免疫抑制剂[1,17]。由于积极的免疫治疗明显使患者受益,有研究者建议一线治疗后10 d仍无好转的患者可予免疫抑制剂治疗[5,18,19]。本研究免疫治疗方法的选择、联合免疫治疗的强度在机械通气组与非机械通气组间有显著性差异,机械通气组患者接受了更加积极的联合免疫治疗。
本研究机械通气组与非机械通气组患者远期预后、复发情况无明显差异。分析原因,首先是本研究患者均于发病早期给予及时免疫治疗,总体预后较好,有研究证实尽早开始免疫治疗是预后良好的重要影响因素[1,20]。其次,推测可能与机械通气组采取了更加积极的免疫治疗有关,因此即使机械通气组患者病情更重、病程更长,但与非机械通气组患者远期预后无明显差异。以往亦有意识障碍、机械通气患者治疗后神经功能完全恢复正常的报道[21]。由此启示我们,对于需要长时间机械通气的抗NMDAR脑炎患者,即使病情危重时程长,做好生命支持、尽早给予联合免疫治疗,最终患者可能预后良好。
本研究复发病例为机械通气组1例和非机械通气组5例,即使首次发病需要机械通气的1例患者复发时未再机械通气。协和医院有关复发性抗NMDAR脑炎临床研究提示多数患者在复发时症状较轻,而且该报告中复发患者亦无中枢性低通气发生[3]。据报道,在复发的抗NMDAR脑炎中大多数患者(67%)较上次发病症状轻,23%的患者与前次持平,10%的患者较前次加重,而非肿瘤患者复发概率高于肿瘤患者[1]。关于复发危险因素,有研究表明未发现畸胎瘤、病情严重、首次发作时未进行免疫治疗或免疫治疗不规范患者复发风险较高,而接受二线免疫治疗者复发风险降低[18]。
抗NMDAR脑炎需要机械通气患者的比例高,这些患者通常病情危重、住院时间长、治疗难度大,但经过积极而坚持不懈的联合免疫治疗和生命支持,患者很可能会取得较好的远期预后。由于本研究例数有限,期待更大规模的多中心临床研究进一步明确抗NMDAR脑炎机械通气患者的临床特点和治疗转归。
北京协和医院神经病理实验室任海涛、赵燕环和首都医科大学附属北京同仁医院神经内科王佳伟、刘磊、郁迪几位老师在NMDAR抗体检测中提供了帮助



























