
分析肺移植术后静脉血栓栓塞症(VTE)的发生率及影响因素。
回顾性分析无锡人民医院2015年1月至2017年12月肺移植患者375例的临床资料。根据是否发生VTE将患者分为VTE组和非VTE组,比较两组年龄、手术方式等基本资料以及VTE预防及治疗情况,多因素Logistic回归分析有关因素对术后发生VTE的影响。深静脉血栓形成(DVT)应用血管彩超确诊,肺血栓栓塞症(PTE)应用螺旋CT肺动脉造影(CTPA)、核素肺通气/灌注扫描或肺动脉造影确诊。
共纳入肺移植患者316例,其中19例(6.0%)在围手术期及随访过程中发生VTE。VTE组年龄显著高于非VTE组(63.4±11.9比54.3±13.0,P=0.003),单肺移植比例显著高于非VTE组(78.9%比48.5%,P=0.010)。术后未预防者VTE发生率显著高于预防者(15.0%比1.9%,P<0.001)。单肺移植(OR=4.425,P=0.018)、住ICU时间(OR=1.396,P=0.001)、年龄(OR=1.080,P=0.005)是肺移植术后发生VTE的独立危险因素。
VTE在肺移植术后发生率高,单肺移植、住ICU时间延长、高龄增加肺移植术后发生VTE的风险。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
肺移植是治疗终末期肺病的有效手段。自1983年人类成功进行第一例肺移植[1],肺移植发展迅速,对于特定的患者,能够显著提高生存时间、提高生活质量[2]。然而,肺移植的长期生存率较其他实体器官移植低,1年生存率为87%,3年生存率为67%[3],且术后会面临很多并发症,包括急性排斥反应、慢性排斥反应、感染、气道并发症、药物相关并发症等。
静脉血栓栓塞症(VTE)包括深静脉血栓形成(DVT)和肺血栓栓塞症(PTE),是肺移植术后严重的并发症,可导致患者突发胸痛、呼吸困难,出现低氧血症、低碳酸血症,危及生命[4]。国外既往研究显示,肺移植术后DVT的发生率为0.4%~29.0%,PTE的发生率为1.8%~8.3%[5,6,7,8,9,10,11,12]。机械通气时间延长的肺移植受者的肺组织活检或肺移植受者的尸检显示,PTE的发生率为20%~27%[13]。然而,VTE在中国的肺移植领域未得到足够的重视,主要由于国内缺乏大样本量的研究。本研究采用无锡人民医院单中心数据,分析肺移植术后VTE的发生率、影响因素以及对肺移植预后的影响。
为2015年1月至2017年12月在无锡人民医院行肺移植的患者的临床资料。
纳入患者经评估均符合肺移植指征。排除围手术期死亡的患者以及失访者。本研究中围手术期定义为术后30 d以内,排除围手术期死亡的患者是由于围手术期死亡原因复杂,混杂因素多,且大多数围手术期死亡患者缺少VTE相关检查结果,没有明确因VTE死亡者。
本研究涉及的患者信息和手术资料均取得患者或家属的知情同意。自2015年起我国全面取消司法供体,采用公民死亡后捐献供体。本研究纳入患者均为2015年以后肺移植受者,供体来源均为公民死亡后捐献供体。本研究涉及的肺移植术均通过无锡人民医院器官移植伦理委员会讨论,肺移植供体获取和手术操作流程均符合中国肺移植的标准和规范。
DVT应用血管彩超确诊,PTE应用螺旋CT肺动脉造影(CTPA)、核素肺通气/灌注扫描或肺动脉造影确诊。血管彩超由2名超声科专业医师判读,CTPA由2名放射科专业医师判读,核素肺通气/灌注扫描由2名核医学科专业医师判读,肺动脉造影由2名肺血管科专业医师判读。若2名医师判断不一致,则由第3名更资深的医师判读。
对肺移植患者进行随访,随访终止的条件为患者在随访期间死亡或随访时间截止,随访截止时间为2018年6月,中位随访时间24个月。根据在随访过程中是否出现VTE,将患者分为VTE组和非VTE组。
包括患者基本信息、手术资料、VTE发生率和发生时间、VTE预防和治疗方案、肺移植术后生存时间及发生VTE的影响因素。基本信息包括年龄、性别、原发病、基础疾病等。由于尘肺的肺部病变符合肺纤维化,故在本研究中归入肺纤维化。手术资料包括手术方式、是否应用体外膜肺氧合(ECMO)、深静脉置管保留时间、住重症监护病房(ICU)时间、住院时间、呼吸机应用时间等。将性别、年龄、原发病、肺移植手术方式、术前VTE、高血压、糖尿病、冠心病、是否使用ECMO、深静脉置管保留时间、住ICU时间、住院时间、应用呼吸机时间、是否预防VTE、预防VTE时间这15项纳入回归分析。
应用IBM SPSS Statistics 20软件进行统计学处理。连续变量中正态分布者用 ±s来描述,采用两独立样本t检验;非正态分布者用M(Q1,Q3)来描述,采用秩和检验;分类变量用例数(%)来描述,采用χ2检验。应用Kaplan-Meier生存曲线进行生存分析,并用Log-rank检验来比较两组之间生存时间的差异。应用单因素和多因素Logistic回归模型来分析发生VTE的影响因素,单因素Logistic回归分析中P<0.10的影响因素被纳入多因素Logistic回归分析。P<0.05为差异有统计学意义。
±s来描述,采用两独立样本t检验;非正态分布者用M(Q1,Q3)来描述,采用秩和检验;分类变量用例数(%)来描述,采用χ2检验。应用Kaplan-Meier生存曲线进行生存分析,并用Log-rank检验来比较两组之间生存时间的差异。应用单因素和多因素Logistic回归模型来分析发生VTE的影响因素,单因素Logistic回归分析中P<0.10的影响因素被纳入多因素Logistic回归分析。P<0.05为差异有统计学意义。
最终316例患者纳入本研究,其中VTE组19例,非VTE组297例。VTE组年龄显著高于非VTE组(P=0.003),且术前存在VTE比例显著高于非VTE组(P<0.001)(表1)。VTE组接受单肺移植比例显著高于非VTE组(P=0.010)。ECMO在手术过程中的应用,组间差异无统计学意义。VTE组住ICU时间显著长于非VTE组(P=0.007);呼吸机应用时间也显著长于非VTE组(P=0.019)(表2)。
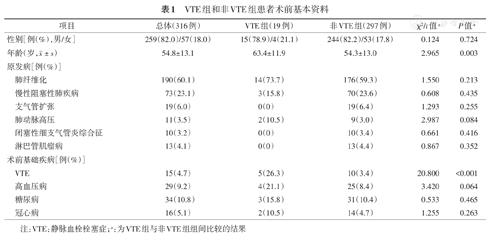
VTE组和非VTE组患者术前基本资料
VTE组和非VTE组患者术前基本资料
| 项目 | 总体(316例) | VTE组(19例) | 非VTE组(297例) | χ2/t值a | P值a | |
|---|---|---|---|---|---|---|
| 性别[例(%),男/女] | 259(82.0)/57(18.0) | 15(78.9)/4(21.1) | 244(82.2)/53(17.8) | 0.124 | 0.724 | |
年龄(岁, ±s) ±s) | 54.8±13.1 | 63.4±11.9 | 54.3±13.0 | 2.965 | 0.003 | |
| 原发病[例(%)] | ||||||
| 肺纤维化 | 190(60.1) | 14(73.7) | 176(59.3) | 1.550 | 0.213 | |
| 慢性阻塞性肺疾病 | 73(23.1) | 3(15.8) | 70(23.6) | 0.608 | 0.435 | |
| 支气管扩张 | 19(6.0) | 0(0) | 19(6.4) | 1.293 | 0.255 | |
| 肺动脉高压 | 11(3.5) | 2(10.5) | 9(3.0) | 2.987 | 0.084 | |
| 闭塞性细支气管炎综合征 | 10(3.2) | 0(0) | 10(3.4) | 0.661 | 0.416 | |
| 淋巴管肌瘤病 | 13(4.1) | 0(0) | 13(4.4) | 0.867 | 0.352 | |
| 术前基础疾病[例(%)] | ||||||
| VTE | 15(4.7) | 5(26.3) | 10(3.4) | 20.800 | <0.001 | |
| 高血压病 | 29(9.2) | 4(21.1) | 25(8.4) | 3.420 | 0.064 | |
| 糖尿病 | 34(10.8) | 3(15.8) | 31(10.4) | 0.533 | 0.465 | |
| 冠心病 | 16(5.1) | 2(10.5) | 14(4.7) | 1.255 | 0.263 | |
注:VTE:静脉血栓栓塞症;a:为VTE组与非VTE组组间比较的结果
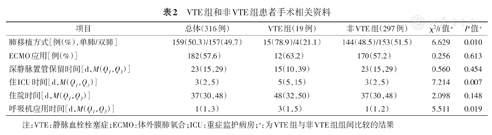
VTE组和非VTE组患者手术相关资料
VTE组和非VTE组患者手术相关资料
| 项目 | 总体(316例) | VTE组(19例) | 非VTE组(297例) | χ2/t值a | P值a |
|---|---|---|---|---|---|
| 肺移植方式[例(%),单肺/双肺] | 159(50.3)/157(49.7) | 15(78.9)/4(21.1) | 144(48.5)/153(51.5) | 6.629 | 0.010 |
| ECMO应用[例(%)] | 182(57.6) | 12(63.2) | 170(57.2) | 0.256 | 0.613 |
| 深静脉置管保留时间[d,M(Q1,Q3)] | 23(15,29) | 15(10,39) | 23(15,29) | 0.560 | 0.454 |
| 住ICU时间[d,M(Q1,Q3)] | 3(2,5) | 5(5,15) | 3(2,5) | 7.214 | 0.007 |
| 住院时间[d,M(Q1,Q3)] | 37(30,48) | 48(32,50) | 37(30,48) | 2.098 | 0.148 |
| 呼吸机应用时间[d,M(Q1,Q3)] | 1(1,3) | 3(1,5) | 1(1,2) | 5.511 | 0.019 |
注:VTE:静脉血栓栓塞症;ECMO:体外膜肺氧合;ICU:重症监护病房;a:为VTE组与非VTE组组间比较的结果
316例患者中发生VTE有19例(6.0%);发生单纯DVT有5例(1.6%),其中右下肢3例,左下肢2例;发生单纯PTE的有6例(1.9%),其中左肺3例,双肺2例,右肺1例;同时发生DVT和PTE有8例(2.5%),其中3例右下肢DVT+左肺PTE,2例右下肢DVT+双肺PTE,1例左上肢DVT+右肺PTE,1例左下肢DVT+左肺PTE,1例右下肢DVT+右肺PTE。13例患者发生DVT的时间为62(36,90)d,14例患者发生PTE的时间为67(40,175)d。
316例患者肺移植术后,216例进行VTE预防者4例(1.9%)发生VTE,100例未进行预防者15例(15.0%)发生VTE(P<0.001)。进行VTE预防者,预防方案均为低相对分子质量肝素(简称低分子量肝素)皮下注射(100 U/kg,1次/d)。VTE组19例在发生VTE之后的治疗方案,13例(68.4%)采取低分子量肝素+利伐沙班序贯治疗,4例(21.1%)采取低分子量肝素+华法林桥接治疗,1例(5.3%)采取普通肝素+低分子量肝素序贯+利伐沙班序贯治疗,另有1例(5.3%)右下肢DVT患者行介入吸栓+下腔静脉临时滤器置入术之后,采取了低分子量肝素+利伐沙班序贯治疗。
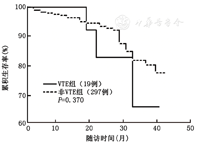
生存曲线显示,两组生存时间差异无统计学意义(P=0.370)(图1)。

单因素Logistic回归分析中,年龄、单肺移植、住ICU时间、应用呼吸机时间、预防VTE时间为肺移植术后发生VTE的相关因素;其中单肺移植为分类变量,其余为连续变量;预防VTE时间为保护因素,其余为危险因素(表3)。多因素Logistic回归分析中,年龄、单肺移植、住ICU时间为肺移植术后发生VTE的独立危险因素。
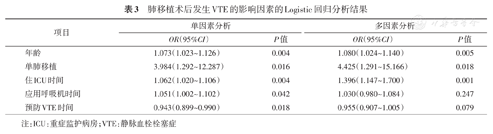
肺移植术后发生VTE的影响因素的Logistic回归分析结果
肺移植术后发生VTE的影响因素的Logistic回归分析结果
| 项目 | 单因素分析 | 多因素分析 | ||
|---|---|---|---|---|
| OR(95%CI) | P值 | OR(95%CI) | P值 | |
| 年龄 | 1.073(1.023~1.126) | 0.004 | 1.080(1.024~1.140) | 0.005 |
| 单肺移植 | 3.984(1.292~12.287) | 0.016 | 4.425(1.291~15.166) | 0.018 |
| 住ICU时间 | 1.062(1.020~1.106) | 0.004 | 1.396(1.147~1.700) | 0.001 |
| 应用呼吸机时间 | 1.051(1.002~1.102) | 0.042 | 1.030(0.980~1.084) | 0.247 |
| 预防VTE时间 | 0.943(0.899~0.990) | 0.018 | 0.955(0.907~1.005) | 0.079 |
注:ICU:重症监护病房;VTE:静脉血栓栓塞症
本研究结果显示,肺移植术后VTE的发生率为6.0%,发生DVT的中位时间为62 d,发生PTE的中位时间为67 d。文献报道肺移植术后VTE发生率为6.3%~43.8%[14,15,16,17],发生VTE的中位时间为20~285 d[10,11,12,13,14,15]。
美国克利夫兰呼吸中心的研究显示,术前有DVT病史、住ICU时间、使用ECMO为肺移植术后VTE的危险因素,其中住ICU时间延长增加VTE的风险[14]。本研究结果显示,年龄、单肺移植、住ICU时间是肺移植术后VTE的独立危险因素。单肺移植较双肺移植增加术后发生VTE的风险,可能由于两侧肺血流灌注不均匀、旧肺病变持续存在等原因。
Aboagye等[17]的研究显示,年龄>60岁、男性、机械通气>96 h为肺移植术后VTE的危险因素。另一项研究显示,高龄、糖尿病、肺炎为肺移植术后VTE的危险因素[9]。这两项研究均支持高龄会增加肺移植术后VTE的风险。本研究也有相似的结果。
关于免疫抑制剂对肺移植术后VTE发生率的影响,有前瞻性研究显示,使用西罗莫司的患者相比使用硫唑嘌呤的患者,VTE的发生率更高,危险比高达5.2[11];另有多中心研究发现,相比使用霉酚酸酯的患者,使用依维莫司的患者VTE的发生率更高[18]。
对VTE的预防很重要。本研究中,术后进行预防者VTE发生率显著低于未预防者。然而,预防VTE时间需要多久,目前尚无定论。一项来自西班牙的研究将333例肺移植受者分为两组,一组只在住院期间使用依诺肝素抗凝,另一组则将依诺肝素抗凝时间延长至90 d,结果发现延长抗凝时间并未降低VTE的发生率[16]。
关于肺移植术后VTE的抗凝治疗,由于华法林与免疫抑制剂之间存在相互作用,新型口服抗凝药物或许是更好的选择。本研究中,VTE组19例患者中15例选择了利伐沙班序贯治疗,仅有4例选择了华法林桥接治疗,这4例患者未选择利伐沙班而选择华法林主要是由于经济原因。
术后早期急性VTE,若出血风险大,有药物溶栓禁忌,则可采用经皮机械溶栓的方法[19]。有报道1例双肺移植术后1周出现急性右下肢DVT的患者,采用经皮机械溶栓成功,再置入下腔静脉滤器预防肺栓塞的病例[20]。本研究中也有1例右下肢DVT的患者,行介入吸栓+下腔静脉临时滤器置入术,再经低分子量肝素+利伐沙班序贯的规范治疗后,成功治愈DVT。
本研究是一项非前瞻性的单中心研究,VTE组样本量不够大;由于临床工作中对VTE的筛查力度不够,部分患者有漏诊的情况,尤其是围手术期危重患者,受限于床旁检查条件的不足,大部分都缺少VTE相关的检查,不能明确诊断VTE。这些对VTE发生率、发生时间的研究以及对患者的生存分析有一定影响。
所有作者均声明不存在利益冲突



























