
观察男性甲状腺功能亢进症(甲亢)患者应用抗甲状腺药物治疗前后性激素和性激素结合球蛋白(SHBG)水平的变化趋势。
2015年1月至2016年7月在北京协和医院内分泌科门诊招募男性甲亢患者40例,年龄19~52岁,中位年龄33.1岁。在治疗前和治疗后1、2、3和5个月时采血测定甲状腺功能、卵泡刺激素(FSH)、黄体生成素(LH)、睾酮、游离睾酮、雌二醇、催乳素、SHBG水平。
共入组40例,完成随访者35例,治疗前患者甲功、SHBG和性激素水平偏高。治疗前游离甲状腺素(FT4)(0.30±0.12)pmol/L,游离三碘甲状腺原氨酸(FT3)(9.68±4.73)pmol/L,SHBG (146±111)nmol/L,LH(8.41±3.61)U/L,雌二醇(19.9±7.7)pmol/L,睾酮(29.9±9.5)nmol/L,游离睾酮(0.24±0.08)nmol/L。治疗后甲状腺素、三碘甲状腺原氨酸、FT4、FT3均逐渐下降至正常(均P<0.001),促甲状腺激素(TSH)逐渐升高至正常(P<0.001),LH和雌二醇水平逐渐下降(均P<0.001),FSH有下降趋势但差异无统计学意义,催乳素无明显变化(均P>0.05),睾酮、SHBG水平明显下降(均P<0.001),游离睾酮、游离睾酮百分比(FT%)、生物活性睾酮(BAT)、生物活性睾酮百分比(BAT%)、游离雄激素指数(FAI)水平上升并趋于平稳(均P<0.001)。睾酮/LH和雌二醇/LH治疗前后差异均无统计学意义(均P>0.05),游离睾酮/LH逐渐上升,差异有统计学意义(P<0.001)。
男性甲亢患者LH、雌二醇、睾酮和SHBG水平明显升高,游离睾酮水平降低,抗甲状腺药物治疗后逐渐恢复正常。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
正常成年男性体内睾酮是雄激素最主要的活性形式。血液中60%的睾酮与性激素结合蛋白(sex hormone-binding globulin,SHBG)紧密结合,约38%与白蛋白松散结合[1],游离睾酮(free testosterone,FT)指未与蛋白质结合的睾酮[2],占2%。FT及与白蛋白松散结合的睾酮才能到达靶组织发挥生物活性,统称为生物活性睾酮(bio-available testosterone,BAT),而与SHBG结合的类固醇激素储存在外周血中,不能直接发挥作用。SHBG是由肝脏合成的一种类固醇激素特异性结合的糖蛋白,与双氢睾酮、睾酮和雌二醇具有高亲和力,可调节循环中游离激素水平[3,4]。影响SHBG的因素较多,其中甲状腺激素,尤其是三碘甲状腺原氨酸(T3)可调控肝脏中SHBG的合成[3]。既往研究表明甲状腺功能亢进症(甲亢)患者的性激素和SHBG水平明显升高,治疗后显著下降[3,5,6,7],故性激素和SHBG水平的变化趋势对判断甲亢病情的控制具有预示意义,但尚不明确FT水平的变化趋势。本研究观察男性甲亢患者治疗前后的性激素、SHBG、FT(计算法)、FT百分比(FT%)、BAT、BAT百分比(BAT%)、游离雄激素指数(free androgen index,FAI)水平及变化趋势,并分析上述指标变化与甲状腺激素的相关性。旨在通过更多时间点的随访,探究男性甲亢患者治疗过程中性激素和SHBG随甲状腺激素变化的动态趋势,尤其是FT的变化趋势[5,6],以期为男性甲亢患者病情评估及监测提供新的检测指标[8]。
2015年1月至2016年7月在北京协和医院内分泌科门诊招募青中年男性原发性甲亢患者40例,年龄19~52岁,中位年龄33.1岁。本研究经北京协和医院伦理审查委员会审查批准(批件号:HS-861),所有入组患者均签署知情同意书。入组标准:男性,>18岁,体质指数(BMI)18~24 kg/m2,初次就诊明确诊断为Graves病,或停药后复发者(停药至少3个月)[8]。排除标准:其他各种慢性疾病,2周内急性疾病,1个月内住院,3个月内输血或献血,6个月内接受手术治疗,HIV感染者,烟酒嗜好者等。
Graves病的诊断标准[8]:有甲亢的临床表现,FT3、FT4明显升高伴促甲状腺激素(TSH)水平下降,TSH受体抗体(TRAb)水平明显升高,甲状腺B超提示弥漫性或局灶性回声减低。入组后所有患者给予甲巯咪唑治疗,起始剂量30 mg/d,根据甲状腺功能(甲功)变化调整药物剂量。
在空腹状态下晨起抽取静脉血,血清分离基础之上低温保存,集中测定。采用美国贝克曼库尔特免疫化学发光检测系统DXI800和配套试剂检测甲功7项、性激素5项和SHBG,包括T3、甲状腺素(T4)、游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、TSH、甲状腺过氧化物酶抗体(TPOAb)、甲状腺球蛋白抗体(TGAb)、黄体生成素(LH)、卵泡刺激素(FSH)、睾酮、雌二醇、催乳素。FT%=FT/睾酮×100%;BAT=FT×(1+12×白蛋白/23);BAT%=BAT/睾酮×100%;FAI=睾酮×3.47/SHBG[9]。
在治疗前、治疗后的第1、2、3、5个月时分别采血测定甲功、FSH、LH、睾酮、雌二醇、催乳素、SHBG的水平变化。随访指标主要包括甲功7项(T3、T4、FT3、FT4、TSH、TGAb、TPOAb)、性激素5项(LH、FSH、睾酮、雌二醇、催乳素)、SHBG。
采用SPSS 19.0软件进行统计学分析。采用Shapiro-Wilk方法检验正态性,符合正态分布的计量资料以 ±s表示,重复资料的比较采用单因素重复测量方差分析。不符合正态分布的计量资料采用中位数(四分位数)[M(Q1,Q3)]表示。性激素水平及各睾酮相关指标与甲状腺激素水平进行Spearman相关性分析。均为双侧检验,P<0.05为差异有统计学意义。
±s表示,重复资料的比较采用单因素重复测量方差分析。不符合正态分布的计量资料采用中位数(四分位数)[M(Q1,Q3)]表示。性激素水平及各睾酮相关指标与甲状腺激素水平进行Spearman相关性分析。均为双侧检验,P<0.05为差异有统计学意义。
入组40例患者,1例患者因服药期间出现严重白细胞减少症,改用放射性同位素碘治疗,4例患者失访。符合入选标准且完成随访者共35例,年龄19~52岁,中位年龄33.1岁,病程3.0(1.8,5.0)个月,体质指数(BMI)(24.40±1.50)kg/m2。其中完成5个月随访者共8例。
治疗过程中,甲亢患者T4、T3、FT4、FT3水平都呈下降趋势,而后趋于平稳。其中,T4由(1.73±0.50)nmol/L下降至(0.54±0.11)nmol/L(P<0.001),T3由(3.33±1.63)nmol/L下降至(0.98±0.71)nmol/L(P<0.001),FT4由(0.30±0.12)pmol/L下降至(0.07±0.03)pmol/L(P<0.001),FT3由(9.68±4.73)pmol/L下降至(2.28±0.64)pmol/L(P<0.001,图1)。TSH水平逐渐升高,由治疗前的0.03(0.02±0.08)mU/L上升至8.94(1.71±10.99)mU/L(P<0.001)(图2)。TPOAb和TGAb未见明显变化,治疗前后差异均无统计学意义(均P>0.05,图3)。
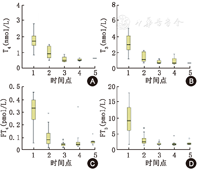

注:A:甲亢治疗过程中T4变化;B:甲亢治疗过程中T3变化;C:甲亢治疗过程中FT4变化;D:甲亢治疗过程中FT3变化;T4:甲状腺素;T3:三碘甲状腺原氨酸;FT4:游离甲状腺素;FT3:游离三碘甲状腺原氨酸;1:治疗前;2:治疗后1个月;3:治疗后2个月;4:治疗后3个月;5:治疗后5个月
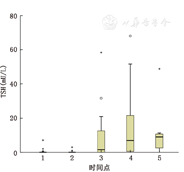

注:TSH:促甲状腺激素;1:治疗前;2:治疗后1个月;3:治疗后2个月;4:治疗后3个月;5:治疗后5个月


注:A:甲亢治疗过程中TPOAb水平未见明显变化;B:甲亢治疗过程中TGAb水平未见明显变化;TPOAb:甲状腺过氧化物酶抗体;TGAb:甲状腺球蛋白抗体;1:治疗前;2:治疗后1个月;3:治疗后2个月;4:治疗后3个月;5:治疗后5个月
治疗过程中,LH、雌二醇水平明显下降,LH由(8.41±3.61)U/L下降至(4.59±3.71)U/L(P<0.001);雌二醇由(19.9±7.7)pmol/L下降至(9.8±2.5)pmol/L(P<0.001);FSH由(7.36±2.93)U/L下降至(5.40±2.32)U/L,但差异无统计学意义;催乳素治疗前(0.27±0.12)mU/L,治疗5个月时(0.28±0.20)mU/L,差异均无统计学意义(均P>0.05,图4)。
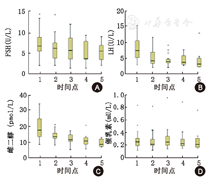

注:A:甲亢治疗过程中FSH变化;B:甲亢治疗过程中LH变化;C:甲亢治疗过程中雌二醇变化;D:甲亢治疗过程中催乳素变化;FSH:卵泡刺激素;LH:黄体生成素;1:治疗前;2:治疗后1个月;3:治疗后2个月;4:治疗后3个月;5:治疗后5个月
甲亢患者治疗过程中,SHBG、睾酮水平逐渐下降并趋于平稳,而FT、FT%、BAT、BAT%、FAI水平逐渐上升并趋于平稳。SHBG由(146±111)nmol/L下降至(21.81±6.80)nmol/L,睾酮由(29.9±9.5)nmol/L下降至(14.9±4.6)nmol/L;FT由(0.24±0.08)nmol/L上升至(0.35±0.10)nmol/L,FT%由(0.94±0.52)%上升至(2.39±0.24)%(P<0.001);BAT由(5.95±2.15)nmol/L上升至(9.25±3.02)nmol/L,BAT%由(22.86±11.82)%上升至(62.40±6.77)%;FAI由(26.75±11.39)%上升至(70.50±22.12)%(均P<0.001,图5)。
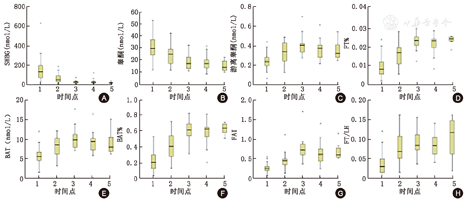

注:A:甲亢治疗过程中SHBG水平下降,后趋于平稳;B:甲亢治疗过程中睾酮水平下降,后趋于平稳;C:甲亢治疗过程中游离睾酮水平上升,后趋于平稳;D:甲亢治疗过程中FT%水平上升,后趋于平稳;E:甲亢治疗过程中BAT水平上升,后趋于平稳;F:甲亢治疗过程中BAT%水平上升,后趋于平稳;G:甲亢治疗过程中FAI水平上升,后趋于平稳;H:甲亢治疗过程中FT/LH水平呈上升趋势;SHBG:性激素结合蛋白;FT%:游离睾酮百分比;BAT:生物活性睾酮;BAT%:生物活性睾酮百分比;FAI:游离雄激素指数;FT/LH:游离睾酮/黄体生成素;1:治疗前;2:治疗后1个月;3:治疗后2个月;4:治疗后3个月;5:治疗后5个月
治疗过程中,FT/LH治疗前0.035±0.027,治疗5个月后0.107±0.053(图5),差异有统计学意义(P<0.001)。睾酮/LH治疗前4.44±2.23,治疗5个月后4.59±2.55,雌二醇/LH治疗前2.68±1.31,治疗5个月后2.86±1.46,差异均无统计学意义(均P>0.05,图6)。


注:A:甲亢治疗过程中睾酮/LH水平无明显变化;B:甲亢治疗过程中雌二醇/LH水平无明显变化;LH:黄体生成素;1:治疗前;2:治疗后1个月;3:治疗后2个月;4:治疗后3个月;5:治疗后5个月
男性甲亢患者治疗过程中,SHBG、睾酮、LH、雌二醇水平下降,并和TSH水平呈负相关(r=-0.620、-0.540、-0.363、-0.492,均P<0.01);SHBG、睾酮、LH、雌二醇水平下降,分别和T4、T3、FT4、FT3水平呈正相关(均P<0.01)。治疗过程中,患者FT、FT%、BAT、BAT%、FAI水平都升高,并和TSH水平呈正相关(r=0.233、0.617、0.273、0.629、0.551,均P<0.05),而和T4、T3、FT4、FT3水平均呈负相关(均P<0.01)。FSH无明显变化,和TSH水平呈负相关(r=-0.310,P<0.01),而和FT3、FT4水平呈正相关(r=0.300、0.362,均P<0.01),与T3、T4水平无明显相关性(均P>0.05)。男性甲亢患者治疗过程中,TPOAb、TGAb和催乳素无明显变化,但是TGAb与催乳素、FT%、BAT%水平呈正相关(r=0.321、0.374、0.380,均P<0.05),而与睾酮、SHBG水平呈负相关(r=-0.311、-0.370,均P<0.05)。
本研究通过纵向观察性研究证实,在男性甲亢患者中,血总睾酮和SHBG水平明显升高[3],随有效的抗甲状腺药物治疗、甲亢病情的控制,甲状腺激素水平逐渐降至正常,总睾酮和SHBG水平也逐渐降至正常[5,6,7],同时FT水平上升。所以,在男性甲亢患者中,观察其性激素水平及治疗后变化趋势对其病情控制起到一定的预示作用,具有重要的临床意义。
既往研究仅采用两个观察时间点[3,5,6,10],本研究通过多个随访时间点动态观察到随甲状腺激素水平的下降,SHBG和睾酮水平逐步下降并趋于平稳,而FT、FT%、BAT、BAT%、FAI水平逐步上升并趋于平稳。不仅证实了甲亢治疗过程中,随甲状腺激素变化,性激素水平逐渐趋于正常,同时提示在随访的某个时间点性激素和SHBG水平会开始趋于稳定,这提示寻找性激素和SHBG水平开始趋于平稳的时间点可能指导甲亢治疗过程的疗效监测。
由于SHBG合成增加导致总睾酮水平升高,同时外周组织芳香化酶作用增强,雌二醇水平升高[11,12]。而促性腺激素水平的升高可能是由于雌二醇的正反馈作用所致。治疗后,SHBG的水平逐渐下降,睾酮和雌二醇水平也同步下降,LH/FSH的水平也下降。
体内有生物活性的睾酮包括FT和与白蛋白结合的睾酮[13],但生物活性睾酮在评价男性雄激素水平方面并不优于FT,而且也没有明确的参考范围,故目前多采用总睾酮和FT进行评价[14]。总睾酮和FT的变化并非平行关系。如迟发性性腺功能减退患者SHBG水平升高,血总睾酮可处于正常范围,但FT已明显下降,可以反映出雄激素水平下降[15]。甲亢患者肝脏合成SHBG增加,其血总睾酮升高,但FT基本正常,而甲状腺功能减退患者SHBG水平下降,总睾酮水平偏低。肥胖人群SHBG水平下降[16],且睾酮水平与BMI呈负相关。所以同时测定血总睾酮和FT具有重要的诊断和鉴别诊断意义。但FT直接测试方法不成熟,结果不准确,故目前多采用计算法评估FT的水平[2,13]。本研究进一步采用计算法分析FT的变化趋势,结果显示,随男性甲亢治疗控制,总睾酮水平下降,SHBG水平下降,FT水平上升。
尽管本研究并未通过量表评估这些患者的性功能变化,但既往文献报道甲状腺功能亢进的患者可能有性欲下降、勃起功能异常和男性乳房发育[17,18,19]。在甲亢患者中,血总睾酮、雌二醇和孕酮通常表现为升高[3,5]。也有文献报道甲亢患者的睾酮/雌二醇比例失衡,可能与外周芳香化酶活性增加导致睾酮向雌二醇转换增加有关[5,20]。
本研究观察了男性甲亢患者治疗后甲状腺激素水平及性激素水平的综合变化趋势,同时提出SHBG作为监测甲亢治疗指标的可能性。下一步研究可进一步评估患者性功能与甲功指标和SHBG水平的关系。
所有作者均声明不存在利益冲突



























