
分析支气管扩张症(简称支扩)患者的肺部CT影像学特征与临床表现的相关性。
从2010年1月至2017年12月,于山东省5家三级综合性医院纳入经肺部高分辨率CT(HRCT)确诊为支扩、年龄≥18岁的患者。分析患者肺部HRCT影像学特征与其病因、临床表现、肺功能、痰培养及预后等临床特征的相关性。
共纳入410例患者,肺部HRCT表现类型依次是柱状192例(46.8%)、囊状188例(45.9%)及静脉曲张型30例(7.3%),HRCT表现评分[6.0(4.0,7.0)]分。特发性支扩262例(69.3%),是最常见的病因;囊状支扩中特发性支扩占比均显著高于柱状和静脉曲张型支扩患者(71.8%比58.3%和50.0%;均P<0.017)。与柱状支扩相比,囊状支扩患者更易出现咳痰、呼吸困难、发热及湿罗音等临床表现(P<0.017);与HRCT表现评分1~4分的支扩患者相比,≥8分者更易出现咳嗽、咳痰、呼吸困难、发热、湿罗音及杵状指等临床表现(P<0.017)。囊状支扩和静脉曲张型支扩患者中肺通气功能异常者占比均显著高于柱状支扩患者(86.7%和86.7%比51.0%;均P<0.017);HRCT表现评分与肺功能指标呈显著负相关(P<0.001)。囊状支扩患者的急性加重次数、住院次数及BSI评分均显著高于柱状支扩患者(P<0.017);HRCT表现评分与急性加重次数、住院次数及支扩严重度指数评分均呈显著正相关(P<0.001)。囊状支扩和静脉曲张型支扩患者的病死率均显著高于柱状支扩患者(9.0%和10.0%比2.1%;均P<0.017);与HRCT表现评分1~4分的支扩患者相比,≥8分的支扩患者具有较高的病死率(15.9%比0.9%;P<0.017)。
支扩患者的肺部HRCT表现与临床表现存在相关性。囊状支扩患者的临床表现、肺功能及预后均较柱状支扩差;HRCT表现评分越高,患者的临床表现、肺功能及预后越差。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
随着胸部高分辨率CT(HRCT)的应用,支气管扩张症(简称支扩)的诊断越来越多。研究发现CT影像与肺功能、病原菌分布相关[1,2],囊状支扩患者的肺功能较柱状支扩患者差[1]。根据HRCT表现不同,在影像学表现上可将支扩分为柱状、囊状和静脉曲张型3种类型[3],而进一步根据CT影像进行的评分及分类与临床特征的相关性报道较少,需要大样本的研究来探索不同的支扩类型与临床特征的关系。本研究通过对中国山东地区成人支扩患者进行分析,探索CT影像学特征与病因、临床表现、肺功能及病原菌等指标的相关性。
选取从2010年1月至2017年12月山东地区5家三甲综合性医院(山东大学齐鲁医院、山东省胸科医院、济宁市第一人民医院、济南市人民医院及滨州市人民医院)收治的成人支扩患者。支扩的诊断标准主要依据胸部HRCT表现。排除标准包括慢性阻塞性肺疾病(简称慢阻肺)、支气管哮喘、肺间质纤维化导致的牵拉性支扩、恶性肿瘤、既往行肺叶切除术以及失访的患者。
本研究由山东大学齐鲁医院伦理委员会批准[(科)伦审第2013041号],所有患者均知情同意。
本研究采用统一标准的胸部HRCT检查(准直器宽1 mm,间隔10 mm)。在影像学上将支扩分为3种类型:柱状支扩(包括印戒征和双轨征)、囊状支扩(含气支气管呈单个囊球状、环形扩张,或多个呈簇状排列,合并感染时其内常见液平)及静脉曲张型支扩(当支气管与扫描层面平行走形时,扩张的支气管粗细不一,狭窄与扩张交替出现,呈不规则串珠样改变)[3]。根据Lee等[3]提出的HRCT表现评分标准对患者进行评分,包括支扩的严重程度、支气管管壁增厚的程度、支扩累及肺段数目、肺大泡的数目及肺气肿累及肺段数目5个评分指标,每个指标由轻到重定义为0~3分,总分为5个指标的分数相加。根据本题评分分布,以中度约占50%计,将HRCT表现评分分为3个等级:轻度(1~4分)、中度(5~7分)及重度(≥8分)。
参照英国胸科协会支扩指南[4]、葡萄牙肺学会支扩研究组支扩病因诊断建议[5]及既往的支扩病因研究[6],对支扩患者的病因进行鉴别。结核后支扩符合以下标准:(1)既往明确的肺结核病史,而且支扩部位与原肺结核部位相符;(2)影像学表现为陈旧性肺结核(比如局限性纤维化、钙化、空洞、结节、结核球或实变),而且该病灶部位伴有支扩。感染后支扩包括肺炎后支扩及其他感染引起的支扩。肺炎后支扩定义为:幼年时期患严重肺炎,并住院治疗,而且支扩部位与原肺炎部位一致。免疫缺陷:本研究仅包括低丙种球蛋白血症,将血清免疫球蛋白IgG<7 000 mg/L,IgA< 700 mg/L或IgM<400 mg/L,定义为低丙种球蛋白血症。变应性支气管肺曲霉病(ABPA):根据2008年美国感染学会诊断标准[7],同时满足以下标准:喘息;外周血嗜酸性粒细胞增多(>0.5×109个/L);曲霉抗原皮肤点刺试验阳性;血清总IgE升高(>1 000 U/ml);以及肺部CT影像学表现为支扩。原发性纤毛不动综合征(PCD):凡有支扩、慢性鼻窦炎及内脏转位三联征者,称为Kartagener综合征。对于糖精试验阳性者,行电子支气管镜支气管黏膜活检取得纤毛上皮标本,采用透射电镜观察纤毛超微结构,有异常者确诊为PCD。特发性支扩:病因未明者定义为特发性支扩。
采用德国耶格肺功能仪检测用力肺活量(FVC)、用力肺活量占预计值百分比(FVC%预计值)、第1秒用力呼气容积(FEV1)、FEV1占预计值百分比(FEV1%预计值)、FEV1/FVC比值及深吸气量(IC),参考值依据Zheng等[8]提出的肺功能正常值。根据肺功能指南将肺功能分为肺通气功能正常、阻塞性通气功能障碍、限制性通气功能障碍及混合性通气功能障碍4种[10]。所有患者在纳入研究时留取合格痰标本,行痰培养及药敏检查,之后每3~6个月复查。慢性定植菌定义为在过去的至少3个月里,至少有3次痰培养结果为同一个微生物,或者在1年中间隔3个月痰培养仍为同一微生物[7]。
采用EpiData 3.1软件录入数据,采用SPSS 19.0软件进行统计学分析。正态分布计量数据用 ±s表述,采用单因素方差分析,并采用SNK-q检验进行多重比较;非正态分布数据用M(Q1,Q3)表述,采用Kruskal-Wallis检验;分类变量资料用率或构成比描述,采用χ2检验;采用Kaplan-Meier法描述生存过程,估计累积生存率;用Log-rank检验比较不同组的总体生存曲线差异。以P<0.05为差异有统计学意义;对于三组资料的两两比较,以校正后的P<0.017为差异有统计学意义。
±s表述,采用单因素方差分析,并采用SNK-q检验进行多重比较;非正态分布数据用M(Q1,Q3)表述,采用Kruskal-Wallis检验;分类变量资料用率或构成比描述,采用χ2检验;采用Kaplan-Meier法描述生存过程,估计累积生存率;用Log-rank检验比较不同组的总体生存曲线差异。以P<0.05为差异有统计学意义;对于三组资料的两两比较,以校正后的P<0.017为差异有统计学意义。
本研究期间共收治463例支扩患者,其中53例患者因不符合纳入标准及资料不完整、失访而剔除,最终410例符合入组标准。其中男145例(35.4%),女265例(64.6%);年龄(55.2±13.5)岁,体质指数(21.9±3.9)kg/m2,病程(20.1±15.2)年。稳定期125例,急性发作期285例。入组患者均无支扩家族史。390例(95.1%)患者幼年接种卡介苗,406例(99.0%)患者幼年接种麻疹疫苗,82例(20.0%)患者近5年接种流感疫苗,41例(10.0%)患者近5年接种肺炎疫苗。361例(88.0%)患者从不吸烟。
影像学上柱状支扩最常见,占192例(46.8%)。累及肺叶数目为(2.4±1.3)个,累及双侧肺叶180例(43.9%),累及单侧肺叶130例(31.7%);病变部位分别为左肺下叶219例(53.4%)、右肺下叶179例(43.7%)、右肺中叶106例(25.9%)、左肺舌叶88例(21.5%)、左肺上叶70例(17.1%)、右肺上叶70例(17.1%)。HRCT表现总评分为[6.0(4.0,7.0)]分(表1)。

410例支扩患者的高分辨率CT(HRCT)表现
410例支扩患者的高分辨率CT(HRCT)表现
| 项目 | 结果 | |
|---|---|---|
| 支扩分型[例(%)] | ||
| 柱状 | 192(46.8) | |
| 囊状 | 188(45.9) | |
| 静脉曲张型 | 30(7.3) | |
| HRCT表现评分[分,M(Q1,Q3)] | ||
| 支扩严重程度 | 3.0(2.0,3.0) | |
| 管壁增厚 | 1.0(1.0,2.0) | |
| 支扩范围 | 2.0(1.0,3.0) | |
| 肺大泡 | 0(0,0) | |
| 肺气肿 | 0(0,0) | |
| 总分 | 6.0(4.0,7.0) | |
| HRCT表现评分分布[例(%)] | ||
| 1~4分 | 111(27.1) | |
| 5~7分 | 217(52.9) | |
| ≥8分 | 82(20.0) | |
| 其他HRCT征象分布[例(%)] | ||
| 黏液栓 | 237(57.8) | |
| 存在肺不张或病灶融合 | 77(18.8) | |
| 成囊或形成脓肿 | 45(11.0) | |
| 树芽征 | 21(5.1) | |
| 马赛克征 | 21(5.1) | |
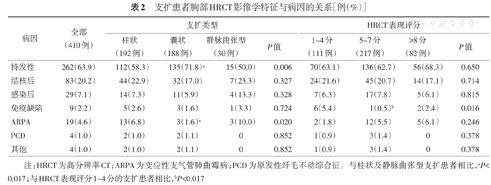
148例(36.1%)患者能明确病因,其余262例(63.9%)患者暂未找到明确病因,归入特发性支扩;囊状支扩中特发性支扩占比均显著高于柱状和静脉曲张型支扩患者(均P<0.017),而ABPA占比均显著低于柱状支扩和静脉曲张型支扩患者(均P<0.017);HRCT表现评分为5~7分的支扩患者免疫缺陷占比显著低于1~4分的支扩患者(P<0.017)(表2)。
支扩患者胸部HRCT影像学特征与病因的关系[例(%)]
支扩患者胸部HRCT影像学特征与病因的关系[例(%)]
| 病因 | 全部(410例) | 支扩类型 | HRCT表现评分 | ||||||
|---|---|---|---|---|---|---|---|---|---|
| 柱状(192例) | 囊状(188例) | 静脉曲张型(30例) | P值 | 1~4分(111例) | 5~7分(217例) | ≥8分(82例) | P值 | ||
| 特发性 | 262(63.9) | 112(58.3) | 135(71.8)a | 15(50.0) | 0.006 | 70(63.1) | 136(62.7) | 56(68.3) | 0.650 |
| 结核后 | 83(20.2) | 44(22.9) | 32(17.0) | 7(23.3) | 0.327 | 24(21.6) | 45(20.7) | 14(17.1) | 0.714 |
| 感染后 | 29(7.1) | 14(7.3) | 11(5.9) | 4(13.3) | 0.328 | 7(6.3) | 17(7.8) | 5(6.1) | 0.815 |
| 免疫缺陷 | 9(2.2) | 5(2.6) | 3(1.6) | 1(3.3) | 0.724 | 6(5.4) | 1(0.5)b | 2(2.4) | 0.016 |
| ABPA | 19(4.6) | 13(6.8) | 3(1.6)a | 3(10.0) | 0.020 | 2(1.8) | 12(5.5) | 5(6.1) | 0.246 |
| PCD | 4(1.0) | 2(1.0) | 2(1.1) | 0 | 0.852 | 1(0.9) | 3(1.4) | 0 | 0.378 |
| 其他 | 4(1.0) | 2(1.0) | 2(1.1) | 0 | 0.852 | 1(0.9) | 3(1.4) | 0 | 0.378 |
注:HRCT为高分辨率CT;ABPA为变应性支气管肺曲霉病;PCD为原发性纤毛不动综合征。与柱状及静脉曲张型支扩患者相比,aP<0.017;与HRCT表现评分1~4分的支扩患者相比,bP<0.017
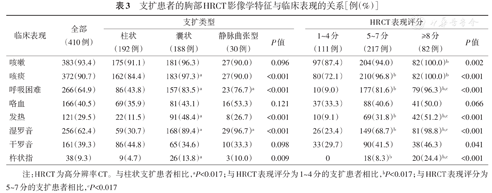
支扩患者最常见的临床表现为咳嗽和咳痰,166例(40.5%)患者表现为咯血,其中5例患者因大咯血而死亡;与柱状支扩相比,囊状支扩患者更易出现咳痰、呼吸困难、发热及湿罗音等临床表现(均P<0.017);与HRCT表现评分1~4分的支扩患者相比,≥8分的患者更易出现咳嗽、咳痰、呼吸困难、发热、湿罗音及杵状指等临床表现(均P<0.017);而有无咯血与支扩类型及HRCT表现评分无关(表3)。
支扩患者的胸部HRCT影像学特征与临床表现的关系[例(%)]
支扩患者的胸部HRCT影像学特征与临床表现的关系[例(%)]
| 临床表现 | 全部(410例) | 支扩类型 | HRCT表现评分 | ||||||
|---|---|---|---|---|---|---|---|---|---|
| 柱状(192例) | 囊状(188例) | 静脉曲张型(30例) | P值 | 1~4分(111例) | 5~7分(217例) | ≥8分(82例) | P值 | ||
| 咳嗽 | 383(93.4) | 175(91.1) | 181(96.3) | 27(90.0) | 0.096 | 97(87.4) | 204(94.0) | 82(100.0)b | 0.002 |
| 咳痰 | 372(90.7) | 162(84.4) | 183(97.3)a | 27(90.0) | <0.001 | 80(72.1) | 210(96.8)b | 82(100.0)b | <0.001 |
| 呼吸困难 | 266(64.9) | 86(43.8) | 157(83.5)a | 23(76.7)a | <0.001 | 10(9.0) | 177(81.6)b | 79(96.3)b,c | <0.001 |
| 咯血 | 166(40.5) | 69(35.9) | 81(43.1) | 16(53.3) | 0.121 | 37(33.3) | 88(40.6) | 41(50.0) | 0.066 |
| 发热 | 121(29.5) | 22(11.5) | 91(48.4)a | 8(26.7) | <0.001 | 10(9.1) | 69(31.8)b | 42(51.2)b,c | <0.001 |
| 湿罗音 | 256(62.4) | 59(30.7) | 168(89.4)a | 29(96.7)a | <0.001 | 26(23.4) | 149(68.7)b | 81(98.8)b,c | <0.001 |
| 干罗音 | 161(39.3) | 86(44.8) | 65(34.6) | 10(33.3) | 0.098 | 33(29.7) | 90(41.5) | 38(46.3) | 0.041 |
| 杵状指 | 38(9.3) | 9(4.7) | 26(13.8)a | 3(10.0) | 0.009 | 0 | 18(8.3)b | 20(24.4)b,c | <0.001 |
注:HRCT为高分辨率CT。与柱状支扩患者相比,aP<0.017;与HRCT表现评分为1~4分的支扩患者相比,bP<0.017;与HRCT表现评分为5~7分的支扩患者相比,cP<0.017
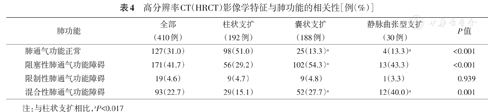
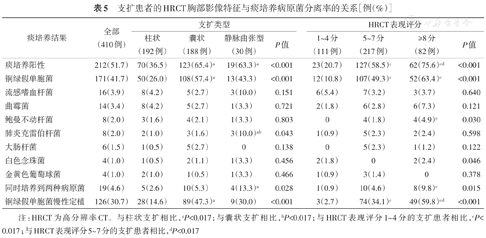
283例(69.0%)患者存在肺通气功能异常,其中最常见的为阻塞性通气功能障碍。囊状支扩和静脉曲张型支扩患者中肺通气功能异常比例均显著高于柱状支扩患者(均P<0.017);囊状支扩更易出现阻塞性肺通气功能障碍;静脉曲张型支扩患者更易出现混合性通气功能障碍(表4)。如图1所示,HRCT表现评分与FVC、FEV1、IC、FVC%预计值、FEV1%预计值及FEV1/FVC均呈显著负相关关系(均P<0.001)。
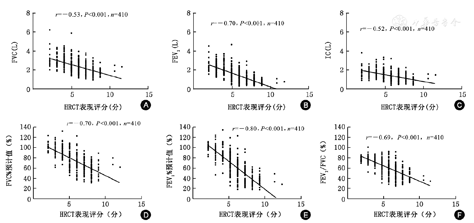

注:HRCT为高分辨率CT;FVC为用力肺活量;FEV1为第1秒用力呼气容积;IC为深吸气量
高分辨率CT(HRCT)影像学特征与肺功能的相关性[例(%)]
高分辨率CT(HRCT)影像学特征与肺功能的相关性[例(%)]
| 肺功能 | 全部(410例) | 柱状支扩(192例) | 囊状支扩(188例) | 静脉曲张型支扩(30例) | P值 |
|---|---|---|---|---|---|
| 肺通气功能正常 | 127(31.0) | 98(51.0) | 25(13.3)a | 4(13.3)a | <0.001 |
| 阻塞性肺通气功能障碍 | 171(41.7) | 56(29.2) | 102(54.3)a | 13(43.3) | <0.001 |
| 限制性肺通气功能障碍 | 19(4.6) | 9(4.7) | 9(4.8) | 1(3.3) | 0.939 |
| 混合性肺通气功能障碍 | 93(22.7) | 29(15.1) | 52(27.7)a | 12(40.0)a | 0.001 |
注:与柱状支扩相比,aP<0.017
212例(51.7%)患者痰中培养到病原菌,最常见的为铜绿假单胞菌,126例(30.7%)患者符合铜绿假单胞菌慢性定植。囊状支扩和静脉曲张型支扩患者痰培养阳性率均显著高于柱状支扩患者(均P<0.017);与柱状支扩相比,囊状支扩患者更易发生铜绿假单胞菌慢性定植(P<0.017);与HRCT表现评分1~4分患者相比,≥5分支扩患者有较高的痰培养阳性率和铜绿假单胞菌慢性定植率(均P<0.017)(表5)。
支扩患者的HRCT胸部影像特征与痰培养病原菌分离率的关系[例(%)]
支扩患者的HRCT胸部影像特征与痰培养病原菌分离率的关系[例(%)]
| 痰培养结果 | 全部(410例) | 支扩类型 | HRCT表现评分 | ||||||
|---|---|---|---|---|---|---|---|---|---|
| 柱状(192例) | 囊状(188例) | 静脉曲张型(30例) | P值 | 1~4分(111例) | 5~7分(217例) | ≥8分(82例) | P值 | ||
| 痰培养阳性 | 212(51.7) | 70(36.5) | 123(65.4)a | 19(63.3)a | <0.001 | 23(20.7) | 127(58.5)c | 62(75.6)cd | <0.001 |
| 铜绿假单胞菌 | 171(41.7) | 50(26.0) | 108(57.4)a | 13(43.3) | <0.001 | 12(10.8) | 107(49.3)c | 52(63.4)c | <0.001 |
| 流感嗜血杆菌 | 16(3.9) | 8(4.2) | 5(2.7) | 3(10.0) | 0.151 | 6(5.4) | 7(3.2) | 3(3.7) | 0.640 |
| 曲霉菌 | 14(3.4) | 8(4.2) | 5(2.7) | 1(3.3) | 0.721 | 2(1.8) | 6(2.8) | 6(7.3) | 0.121 |
| 鲍曼不动杆菌 | 8(2.0) | 3(1.6) | 4(2.1) | 1(3.3) | 0.803 | 0 | 4(1.8) | 4(4.9)c | 0.030 |
| 肺炎克雷伯杆菌 | 8(2.0) | 2(1.0) | 3(1.6) | 3(10.0)ab | 0.043 | 1(0.9) | 5(2.3) | 2(2.4) | 0.598 |
| 大肠杆菌 | 6(1.5) | 1(0.5) | 5(2.7) | 0 | 0.138 | 0 | 5(2.3) | 1(1.2) | 0.122 |
| 白色念珠菌 | 4(1.0) | 1(0.5) | 2(1.1) | 1(3.3) | 0.456 | 2(1.8) | 0 | 2(2.4) | 0.046 |
| 金黄色葡萄球菌 | 4(1.0) | 2(1.0) | 1(0.5) | 1(3.3) | 0.466 | 1(0.9) | 3(1.4) | 0 | 0.378 |
| 同时培养到两种病原菌 | 19(4.6) | 5(2.6) | 10(5.3) | 4(13.3)a | 0.028 | 1(0.9) | 10(4.6) | 8(9.8)c | 0.015 |
| 铜绿假单胞菌慢性定植 | 126(30.7) | 28(14.6) | 89(47.3)a | 9(30.0) | <0.001 | 3(2.7) | 74(34.1)c | 49(59.8)cd | <0.001 |
注:HRCT为高分辨率CT。与柱状支扩相比,aP<0.017;与囊状支扩相比,bP<0.017;与HRCT表现评分1~4分的支扩患者相比,cP<0.017;与HRCT表现评分5~7分的支扩患者相比,dP<0.017
支扩患者的急性加重次数为[2.0(1.0,3.0)]次/年,住院次数为[1.0(1.0,2.0)]次/年,BSI评分为(9.1±6.4)分。如表6所示,囊状支扩患者的急性加重次数、住院次数及BSI评分均显著高于柱状支扩患者(均P<0.017)。如图2所示,HRCT表现评分与急性加重次数、住院次数及BSI评分均呈显著正相关关系(P<0.001)。
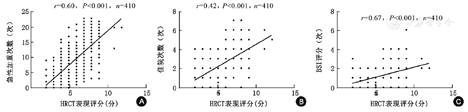

注:HRCT为高分辨率CT;BSI为支扩严重度指数
HRCT影像学特征与急性加重次数、住院次数及BSI评分的相关性
HRCT影像学特征与急性加重次数、住院次数及BSI评分的相关性
| 预后 | 全部(410例) | 支扩类型 | |||
|---|---|---|---|---|---|
| 柱状(192例) | 囊状(188例) | 静脉曲张型(30例) | P值 | ||
| 急性加重次数[次,M(Q1,Q3)] | 2.0(1.0,3.0) | 2.0(1.0,3.0) | 3.0(2.0,4.0)a | 2.5(1.8,4.3)a | <0.001 |
| 住院次数[次,M(Q1,Q3)] | 1.0(1.0,2.0) | 1.0(0,1.0) | 1.0(1.0,2.0)a | 1.0(0,2.0) | <0.001 |
BSI评分(分, ± s) ± s) | 9.1±6.4 | 6.2±5.5 | 12.0±6.1a | 9.2±6.4 | <0.001 |
注:HRCT为高分辨率CT;BSI为支扩严重度指数。与柱状支扩相比,aP<0.017
共死亡24例(5.9%),包括4例柱状支扩、17例囊状支扩和3例静脉曲张型支扩患者。410例患者的第1、2、3、4及5年累积生存率分别为:100%、98%、96%、93%及79%。不同支扩类型患者的病死率显著不同(χ2=7.565,P=0.023),囊状支扩和静脉曲张型支扩患者病死率均显著高于柱状支扩患者(均P<0.017)(图3)。HRCT表现评分1~4分者死亡1例,5~7分者死亡10例,≥8分者死亡13例。不同HRCT表现评分支扩患者的生存曲线不同(χ2=11.42,P=0.003),HRCT表现评分≥8分者具有较高的病死率(P<0.017)(图4)。
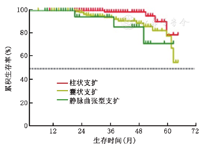

注:Log-rank检验比较三种支扩类型的生存曲线,χ2=7.565,P=0.023。两两比较,柱状支扩与囊状支扩相比,χ2=6.085,P=0.014;柱状支扩与静脉曲张型支扩相比,χ2=5.768,P=0.016;囊状支扩与静脉曲张型支扩相比,χ2=0.300,P=0.584
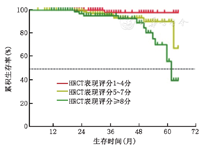

注:Log-rank检验比较三种支扩类型的生存曲线,χ2=11.42,P=0.003。两两比较,HRCT表现评分5~7分与1~4分相比,χ2=12.31,P<0.001;HRCT表现评分≥8分与1~4分相比,χ2=9.595,P=0.002;HRCT表现评分5~7分与≥8分相比,χ2=3.770,P=0.052
本研究分析410例成人支扩患者的HRCT表现与临床表现的相关性,结果显示:囊状支扩中特发性支扩占比显著高于柱状和静脉曲张型支扩患者;囊状支扩患者更易出现咳痰、呼吸困难、发热及湿罗音等临床表现,更易发现铜绿假单胞菌慢性定植,其肺功能及预后更差;HRCT表现评分与肺功能呈显著负相关,与急性加重次数、住院次数及BSI评分均呈显著正相关,HRCT表现评分≥8分的支扩患者具有较高的病死率。
本研究中最常见的为特发性支扩,其次为结核后支扩,而免疫缺陷较少见。Guan等[11]报道中国南方支扩病因以特发性(46.0%)、感染后(27.0%)为主。本研究中特发性支扩比例较高,其原因可能是:(1)本研究中免疫缺陷仅包括低丙种球蛋白血症;(2)是因研究条件限制本研究未进行非结核分枝杆菌培养检测等。Reiff等[12]的研究提示支扩CT影像学分类与病因无关,而本研究发现囊状支扩中特发性支扩占比显著高于柱状和静脉曲张型支扩,而ABPA占比显著低于柱状支扩和静脉曲张型支扩。这提示支扩CT影像学分类可能有利于鉴别部分病因,但尚需大样本的研究来探索。
研究发现,囊状支扩可能为病情较重类型[13],囊状支扩患者更易感染铜绿假单胞菌[14]。与之一致,本研究结果显示囊状支扩患者更易出现咳痰、呼吸困难、发热及湿罗音等临床表现,其肺功能及预后更差,且囊状支扩患者更易发生铜绿假单胞菌慢性定植。因此,影像学发现囊状支扩时需引起重视。Lynch等[14]研究发现支扩患者HRCT表现评分与痰量呈显著正相关,与FEV1呈显著负相关。本研究中HRCT表现评分高的患者更易出现咳嗽、咳痰、呼吸困难、发热、湿罗音及杵状指等临床表现,且HRCT表现评分与肺功能呈显著负相关。本研究结果还显示,支扩患者HRCT表现评分与急性加重次数、住院次数及BSI评分均呈显著正相关,评分≥8分的支扩患者具有较高病死率,提示HRCT表现评分高可能是支扩患者预后不良的因素之一。
本研究不足之处是排除了慢性阻塞性肺疾病和支气管哮喘。目前,支扩已作为慢阻肺的共患疾病之一,而且哮喘共患支扩也越来越受到重视[15],因此本研究可能漏诊两者共存的情况。
综上所述,支扩患者的肺部CT表现与临床表现存在相关性。囊状支扩患者的临床表现、肺功能及预后均较柱状支扩差;CT表现评分越高,患者的临床表现、肺功能及预后越差。
所有作者均声明不存在利益冲突



























