
经皮穿刺半月节微球囊压迫术是当今治疗三叉神经痛的重要方式之一,由于非直视下操作以及三叉神经半月神经节周围解剖关系复杂,容易发生与眼科相关的并发症。本文报道一例因三叉神经痛接受经皮穿刺半月节微球囊压迫术,术后患者同侧视力光感丧失。笔者结合相关文献探讨失明的可能机制及防范措施,并提出如何利用术中观察瞳孔变化来预警此类并发症的发生。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
患者女,77岁,因"经皮穿刺半月节微球囊压迫术后右眼无光感3 d"于2019年6月11日入住潍坊眼科医院。患者10年前开始反复出现右侧面部阵发性疼痛,严重影响生活,期间间断药物治疗,效果欠佳。以"右侧三叉神经痛"入住当地医院神经外科,并于2019年6月5日行右侧经皮穿刺半月节微球囊压迫术。术后第3天发现右眼视力丧失,眼科急会诊发现右侧瞳孔散大,直接对光反射消失,间接对光反射存在,眼底及眼球运动无异常。给予激素冲击、营养神经及扩张血管治疗,视力无改善,术后第6天转诊潍坊眼科医院。
眼科查体:右眼视力无光感,左眼视力1.0;右眼睑无下垂,眼球运动正常,右侧瞳孔散大,直径约6 mm,直接对光反射消失,间接对光反射存在,晶状体不均匀混浊,眼底视网膜血管及视盘色泽正常,未见出血水肿等改变(图1);左眼检查除晶状体轻度混浊外,未见异常。右眼光学相干断层血流成像(OCTA)检查正常(图2),视觉诱发电位(VEP)未引出典型波形,颅脑CT及磁共振检查未见异常,拟诊为右眼视神经损伤(医源性)。患者于当地医院继续给予甲泼尼龙琥珀酸钠、低分子量肝素钠、血塞通、复方樟柳碱等药物治疗,但经半年治疗和随访,右眼视力无改善。
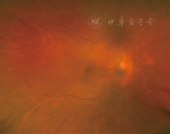

注:晶状体混浊,部分影响眼底清晰度,但视网膜血管及视盘色泽正常,未见出血水肿等改变


世界卫生组织(WHO)最新调查数据显示,三叉神经痛发病年龄趋向年轻化且人群患病率不断上升,不仅增加医疗支出,更严重影响了患者的生活和工作质量。三叉神经痛是神经病理性疼痛疾患中常见的疼痛类型,常表现为单侧颜面部发作性的短暂剧烈疼痛,局限在三叉神经支配区域,多发生于中年及老年人,且单侧发病多见。更令患者失望的是典型原发性三叉神经痛的自然恢复几乎不可能,而对于药物治疗无效的此类患者,建议尽早手术治疗。据报道手术治疗后疼痛缓解率可达90%,部分治疗失败的主要原因是技术应用不熟练[1]。
经皮穿刺半月节微球囊压迫术是目前治疗三叉神经痛的主流手术之一,其手术原理是在X线引导下经皮穿刺针将球囊导入三叉神经半月神经节,充盈后压迫半月节造成神经的机械性损伤来达到治疗目的,与其他经皮穿刺手术类似,进针角度的偏差也可能导致视神经受损而致盲[2]。
Agazzi等[3]曾报道一例76岁男性患者,经皮穿刺半月节微球囊压迫术后即出现右眼严重肿胀,手术中急行眼科检查评估,发现眼压高达66 mmHg(1 mmHg=0.133 kPa),乙酰唑胺静脉滴注后降至27 mmHg,1 h后视力部分恢复,最终视力为0.4。作者分析认为术中发生了短暂性眼静脉回流障碍,产生了类似于急性海绵窦血栓的相关眼部表现。为了探究穿刺本身潜在的问题,他们利用颅骨标本进行研究,发现如果穿刺针通过眶下裂而非经过卵圆孔进入,视神经容易受到直接损伤。
我们尚未检索到国内外关于经皮穿刺半月节微球囊压迫术导致的永久性视力丧失的文献报道,但与其穿刺通道相同的经皮三叉神经半月神经节射频温控热凝术等其他类型术式所导致的致盲个案屡有报道[4]。Egan等[5]报道一例69岁男性患者行三叉神经半月神经节射频后失明,30 min内进行了眼科检查,发现右侧传入神经受损,眼球运动及眼底正常。术后3 d患者因其他原因自杀,对失明眼解剖发现视神经大片凝固性坏死兼热熔性损伤,证实视神经为急性创伤后改变。作者通过模拟探针进行穿刺,发现若探针进入角度存在偏差,很容易通过眶下裂而非既定的卵圆孔进入眶尖,从而损伤视神经。该观点也得到Kaplan等[6]的神经解剖学研究支持。
综上所述,由于非直视下操作以及三叉神经半月神经节周围解剖关系复杂,穿刺通道的方向、深度和定位的准确性对于减少术后并发症至关重要[7]。经皮穿刺半月节微球囊压迫术除了可以引起诸如角膜知觉减退、眼球运动障碍等[8],还可以导致视力急性丧失。因此我们从眼科角度呼吁手术医师重视在经皮穿刺半月节微球囊压迫术中可能出现视力急性丧失的情况。鉴于该手术是在全麻下进行,强烈建议在手术操作过程中将同侧眼瞳孔变化纳入此类手术术中重要的监测体系当中。
所有作者均声明不存在利益冲突



























