
探讨压力性尿失禁(SUI)患者改良牛津肌力分级(MOS)和基于Glazer评估的盆底表面肌电(sEMG)参数的特征,分析两种检测方法的相关性。
本研究为横断面调查研究。选取2019年5月社区查体人群共212例,基于国际上常用的尿失禁简易诊断问卷,将受试者分为SUI组(n=61)和非SUI组(n=151)。由同一名康复师进行MOS测试以及sEMG参数检测,评估参数包括前静息阶段肌电均值和变异性、5次快速收缩阶段肌电最大值和放松时间、10 s持续收缩阶段肌电均值和变异性、60 s耐力收缩阶段肌电均值和变异性、后静息阶段肌电均值和变异性。比较SUI组和非SUI组上述参数的差异,采用logistic回归法和Spearman法进行MOS和sEMG参数的相关分析。
社区人群中SUI患病率为28.8%(61/212),其中体质指数和分娩方式为SUI的危险因素(均P<0.05)。SUI组和非SUI组MOS分别为3(2,3)、3(3,4)级,差异有统计学意义(Z=-2.58,P=0.010)。SUI组和非SUI组sEMG参数中,快速收缩阶段最大值分别为23.12(13.65,37.89)、30.68(20.28,47.02)μV,紧张收缩阶段平均值分别为14.32(9.62,21.49)、17.65(12.05,26.35)μV,耐力收缩阶段平均值分别为12.78(7.88,18.76)、16.55(11.13,22.40)μV,差异均有统计学意义(Z=-2.34、-2.37、-3.20,均P<0.05)。多因素logistic回归分析提示紧张收缩阶段变异性(OR=157.86,95%CI:1.99~12 595.51,P<0.05)以及耐力收缩阶段平均值(OR=1.11,95%CI:1.03~1.19,P<0.05)与SUI相关,紧张收缩阶段平均值与SUI也有相关趋势(OR=0.95,95%CI:0.09~1.00,P<0.05)。在全部受试者中,MOS和快速收缩阶段最大值、紧张收缩阶段平均值以及耐力收缩阶段平均值存在相关性(r=0.516、0.503、0.464,均P<0.05)。在SUI组(r=0.510、0.442、0.385,均P<0.05)、非SUI组(r=0.495、0.524、0.488,均P<0.05),MOS与上述参数均存在相关性。
MOS和基于Glazer评估的sEMG均提示SUI患者盆底肌收缩力下降。sEMG与MOS结果一致,可用于SUI患者盆底肌功能的量化评估。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
压力性尿失禁(SUI)是影响女性健康和生活质量的常见病,表现为咳嗽、打喷嚏等腹压增加时不自主漏尿。约22.9%成年女性患有不同程度的SUI[1]。SUI的主要发病机制是由于衰老和分娩等原因所致的盆底肌肉损伤、筋膜组织松弛以及肌肉失神经支配等。准确评估SUI患者的盆底肌功能至关重要。目前较为公认的盆底肌力评估方法是改良牛津肌力分级法(MOS),操作简单实用,但是结果判定主观性较强[2]。基于Glazer评估的盆底表面肌电(sEMG)测量是目前国内常用的一种定量评估方法,通过经阴道探头采集盆底肌运动单位产生的电信号总和,可以获得盆底肌的激活和募集等信息[3]。以往的研究多将sEMG用于产后SUI患者盆底康复治疗前后的肌肉功能评价[4,5,6],但是sEMG与SUI疾病的相关性,以及与MOS的相关性等研究还相对有限,本研究旨在探讨这两种方法在评估女性SUI患者盆底肌功能方面的临床应用价值。
本研究为社区横断面调查研究,由北京协和医院伦理委员会批准(JS-2238)。选取2019年5月在南京社区进行常规体格检查的女性。纳入标准:年龄满20周岁,能耐受阴道检查。排除标准:妊娠或哺乳期;泌尿生殖道炎症急性发作期;阴道流血;严重心肺功能不全;认知功能障碍。符合纳入标准并愿意参加者,填写知情同意书。通过询问"您在最近的3个月内有咳嗽、打喷嚏、提重物时漏尿吗(即使仅仅一点点)?",将受试者分为2组,回答"是"者为SUI组,回答"否"者为非SUI组。
采用自制一般资料调查表收集研究对象的一般情况,包括:年龄、体质指数(BMI)、职业、妊娠分娩史、内科合并症等。
检查前首先告知受试者检查目的和步骤,无法配合者不纳入本研究。受试者取仰卧位,髋关节屈曲外展,膝部弯曲。让受试者主动收缩盆底肌,观察有无会阴体向内向上抬高。检查者戴手套和润滑剂,食指进入阴道口内4~6 cm,在4点和8点处触摸两侧盆底肌,嘱受试者做收缩和放松盆底肌的动作,检查者感知肌肉的活动。如果受试者能够正确收缩盆底肌,则进行MOS的测定。让受试者以最大力量和最大时长收缩盆底肌,然后放松,共2次,中间间隔10 s。如果受试者阴道宽松,必要时可以伸入食指和中指两根手指进行测量。MOS共6个级别:0级(无):无肌肉活动;1级(颤动):仅有肌肉颤动感;2级(弱):可感觉到肌肉的力量,但无抬举感;3级(中等):较2级肌力增加,可感觉到肌肉抬举感,同时阴道后壁有抬高,此级可以看到会阴体和肛门的内收;4级(好):收缩好,手指按压阴道后壁,可以对抗阻力抬高阴道后壁,检查者手指被较牢固地抓住并吸进;5级(强):能对抗强阻力来抬高阴道后壁,手指被牢牢地抓住并向阴道内牵拉。
通过梨形的阴道电极采集盆底表面肌电信号,受试者根据语音提示进行一系列盆底肌群的收缩和放松动作。在收缩盆底肌时,应尽可能放松腹肌、臀肌和大腿内收肌群。具体步骤:(1)60 s前静息测试,评估静息状态下的盆底肌肉功能;(2)5次快速收缩(每次快速收缩后,休息10 s),评估盆底快肌功能;(3)5次持续收缩和放松(收缩10 s,放松10 s),评估盆底快肌和慢肌的功能;(4)持续60 s收缩,评估盆底慢肌功能;(5)60 s后静息测试,评估盆底肌肉的恢复功能。Glazer评估参数包括:(1)前静息阶段肌电均值和变异性;(2)5次快速收缩阶段肌电最大值和放松时间;(3)10 s持续收缩阶段肌电均值和变异性;(4)60 s耐力收缩阶段肌电均值和变异性;(5)后静息阶段肌电均值和变异性。
参照文献[7],快速收缩阶段盆底表面肌电最大值在成年女性SUI中为(15±9)μV,非SUI者为(22±12)μV。按照α=0.05,1-β=0.80的检验水准,计算出两组的样本量各为47例。以成年女性SUI的患病率22.9%计算,需要募集社区体检女性共206例。采用SPSS 19.0统计软件进行统计学处理,符合正态分布的计量资料采用 ±s表示,两组间比较采用t检验;不符合正态分布的计量资料采用M(Q1,Q3)表示,组间比较采用Mann-Whitney非参数检验;计数资料采用率(%)表示,组间比较采用χ2检验。多因素分析采用logistic回归法。采用Spearman法进行MOS和sEMG参数的相关分析。双侧检验,检验水准α=0.05。
±s表示,两组间比较采用t检验;不符合正态分布的计量资料采用M(Q1,Q3)表示,组间比较采用Mann-Whitney非参数检验;计数资料采用率(%)表示,组间比较采用χ2检验。多因素分析采用logistic回归法。采用Spearman法进行MOS和sEMG参数的相关分析。双侧检验,检验水准α=0.05。
本研究共募集符合条件的社区成年女性212例,其中SUI患者61例,在社区人群中的患病率为28.8%。其中BMI和分娩方式为SUI的危险因素,两组间差异有统计学意义(均P<0.05)。而年龄、职业、是否有慢性咳嗽和便秘、是否有内科合并症、孕产次以及是否有器械助产等,两组间差异均无统计学意义(均P>0.05)(表1)。
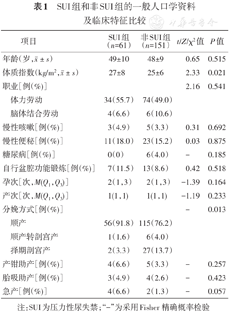
SUI组和非SUI组的一般人口学资料及临床特征比较
SUI组和非SUI组的一般人口学资料及临床特征比较
| 项目 | SUI组(n=61) | 非SUI组(n=151) | t/Z/χ2值 | P值 | |
|---|---|---|---|---|---|
年龄(岁, ± s) ± s) | 49±10 | 48±9 | 0.65 | 0.515 | |
体质指数(kg/m2, ± s) ± s) | 27±8 | 25±6 | 2.33 | 0.021 | |
| 职业[例(%)] | 2.16 | 0.541 | |||
| 体力劳动 | 34(55.7) | 74(49.0) | |||
| 脑体结合劳动 | 4(6.6) | 6(10.6) | |||
| 慢性咳嗽[例(%)] | 3(4.9) | 5(3.3) | 0.31 | 0.692 | |
| 慢性便秘[例(%)] | 11(18.0) | 23(15.2) | 0.03 | 0.875 | |
| 糖尿病[例(%)] | 0(0) | 6(4.0) | − | 0.185 | |
| 自行盆腔功能锻炼[例(%)] | 7(11.5) | 13(8.6) | 0.42 | 0.518 | |
| 孕次[次,M(Q1,Q3)] | 2(1,3) | 2(1,3) | -1.39 | 0.164 | |
| 产次[次,M(Q1,Q3)] | 1(1,1) | 1(1,1) | -1.19 | 0.233 | |
| 分娩方式[例(%)] | − | 0.013 | |||
| 顺产 | 56(91.8) | 115(76.2) | |||
| 顺产转剖宫产 | 1(1.6) | 6(4.0) | |||
| 择期剖宫产 | 2(3.3) | 27(13.7) | |||
| 产钳助产[例(%)] | 4(6.6) | 5(3.3) | − | 0.257 | |
| 胎吸助产[例(%)] | 3(4.9) | 4(2.6) | − | 0.423 | |
| 急产[例(%)] | 4(6.6) | 2(1.3) | − | 0.057 | |
注:SUI为压力性尿失禁;"-"为采用Fisher精确概率检验
SUI组MOS为3(2,3)级,非SUI组为3(3,4)级,两组间差异有统计学意义(P=0.010)。sEMG各参数中,反映神经肌肉运动单元募集水平的指标,快速收缩阶段最大值、紧张收缩阶段平均值和耐力收缩阶段平均值在两组中差异均有统计学意义(均P<0.05);反映肌肉活动性的指标,紧张收缩阶段变异性和耐力收缩阶段变异性在两组中差异均有统计学意义(均P<0.05)(表2)。
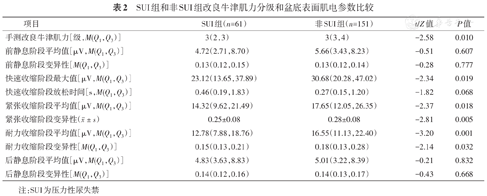
SUI组和非SUI组改良牛津肌力分级和盆底表面肌电参数比较
SUI组和非SUI组改良牛津肌力分级和盆底表面肌电参数比较
| 项目 | SUI组(n=61) | 非SUI组(n=151) | t/Z值 | P值 |
|---|---|---|---|---|
| 手测改良牛津肌力[级,M(Q1,Q3)] | 3(2,3) | 3(3,4) | -2.58 | 0.010 |
| 前静息阶段平均值[μV,M(Q1,Q3)] | 4.72(2.71,8.70) | 5.66(3.43,8.23) | -0.51 | 0.607 |
| 前静息阶段变异性[M(Q1,Q3)] | 0.13(0.12,0.15) | 0.13(0.12,0.14) | -0.28 | 0.777 |
| 快速收缩阶段最大值[μV,M(Q1,Q3)] | 23.12(13.65,37.89) | 30.68(20.28,47.02) | -2.34 | 0.019 |
| 快速收缩阶段放松时间[s,M(Q1,Q3)] | 0.46(0.19,1.83) | 0.27(0.15,1.20) | -1.82 | 0.068 |
| 紧张收缩阶段平均值[μV,M(Q1,Q3)] | 14.32(9.62,21.49) | 17.65(12.05,26.35) | -2.37 | 0.018 |
紧张收缩阶段变异性( ± s) ± s) | 0.25±0.08 | 0.28±0.08 | -2.81 | 0.005 |
| 耐力收缩阶段平均值[μV,M(Q1,Q3)] | 12.78(7.88,18.76) | 16.55(11.13,22.40) | -3.20 | 0.001 |
| 耐力收缩阶段变异性[M(Q1,Q3)] | 0.15(0.13,0.21) | 0.18(0.13,0.28) | -2.14 | 0.032 |
| 后静息阶段平均值[μV,M(Q1,Q3)] | 4.83(3.63,8.83) | 5.01(3.22,8.39) | -0.21 | 0.832 |
| 后静息阶段变异性[M(Q1,Q3)] | 0.14(0.12,0.16) | 0.14(0.13,0.17) | -0.43 | 0.668 |
注:SUI为压力性尿失禁
多因素logistic回归分析提示,紧张收缩阶段变异性以及耐力收缩阶段平均值与SUI相关(均P<0.05),紧张收缩阶段平均值与SUI也有相关趋势(P=0.052)。而手测改良牛津肌力分级与SUI无明显相关性(表3)。
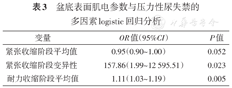
盆底表面肌电参数与压力性尿失禁的多因素logistic回归分析
盆底表面肌电参数与压力性尿失禁的多因素logistic回归分析
| 变量 | OR值(95%CI) | P值 |
|---|---|---|
| 紧张收缩阶段平均值 | 0.95(0.90~1.00) | 0.052 |
| 紧张收缩阶段变异性 | 157.86(1.99~12 595.51) | 0.023 |
| 耐力收缩阶段平均值 | 1.11(1.03~1.19) | 0.005 |
在全部受试者中,MOS和快速收缩阶段最大值、紧张收缩阶段平均值以及耐力收缩阶段平均值存在相关性(r=0.516、0.503、0.464,均P<0.05)。在SUI组(r=0.510、0.442、0.385,均P<0.05)、非SUI组(r=0.495、0.524、0.488,均P<0.05),MOS与上述参数均存在相关性。
SUI的诊断是基于国际上常用的尿失禁简易诊断问卷(3IQ),该问卷在国际上属于A级问卷,已经过中文验证,在中国人群中具有较高的信度和效度。本研究受试者平均年龄为50岁,大部分在40~60岁,属SUI的高发人群,患病率为28.8%,与国内流行病学调查基本符合。文献报道[1],北京地区40~60岁成人女性SUI患病率为30.0%~36.8%,全国40~60岁成人女性SUI患病率为22.2%~27.0%[8]。BMI和分娩方式在SUI组和非SUI组间有显著差异,与公认的SUI发病危险因素一致。
SUI是最常见的盆底功能障碍性疾病。盆底肌是承托盆腔器官和维持排尿排便功能的一组肌肉群,盆底肌是解剖和功能的整体,共同协调作用维持尿自禁。国际尿控学会将盆底肌功能分为4种类型:正常盆底肌、过度活跃型盆底肌、活动不足型盆底肌以及无功能型盆底肌[9]。SUI患者的盆底肌功能以活动不足型为主,盆底肌收缩力减弱或者协调功能障碍均可导致SUI。系统综述表明[10],无SUI者的盆底肌的激活、收缩力量和耐久性方面均明显优于SUI患者;所有改善盆底肌力的康复治疗均能减轻漏尿症状。大量Ⅰ级证据表明,盆底肌锻炼对于预防和治疗SUI有效,在各指南中均作为A级证据推荐用于一线治疗[11]。因此,如何科学准确地评估盆底肌功能至关重要。
目前评估盆底肌功能主要有以下几种方法,视觉检查、阴道触诊、盆底肌电、阴道测压以及超声[12]、MRI成像等。每种方法各有优缺点。手测肌力能直接感知盆底肌肉的力量、耐力和协调性,应用最为广泛,但是测量结果往往精确度不够,主观因素多,不足以将盆底功能障碍性疾病患者区分开来[13]。本研究的所有MOS均由同一名有经验的盆底康复师测量,减少了不同操作者间的误差。单因素分析发现SUI患者的MOS较无SUI者低,但经多因素分析后,MOS与SUI并无明显相关性。本研究认为,MOS仅能反映盆底肌的最大收缩能力,但是尿失禁的发生还与肌肉的张力、协调性、激活时序等多维度神经肌肉功能失调相关。
经阴道电极能检测和记录盆底浅层肌和深层肌的肌电信号,信号值代表被激活的运动单位数量,与盆底肌肉收缩强度有很好的相关性,可用来间接反映肌力强弱[14]。同时还可以检测不同肌群间收缩失调等情况,比如尿道括约肌失弛缓等。对于活动不足型盆底肌,表面肌电参数最主要的表现是收缩波幅峰值和平均值低于正常。Glazer评估方案是一组标准程序化的盆底肌sEMG的定量测试,可在一定程度上简便、客观地反映Ⅰ类快肌纤维和Ⅱ类慢肌纤维的功能。其中快速收缩阶段主要代表Ⅰ类肌的收缩能力,而紧张收缩阶段代表快慢肌共同的收缩能力。本研究中,单因素和多因素分析均提示SUI患者盆底肌表面肌电的募集水平低于非SUI组,提示SUI患者的快肌和慢肌存在收缩力降低和收缩功能受损的情况。Burti等[15]也发现SUI患者的耐久收缩阶段的肌电波幅明显低于非SUI者,且肌肉疲劳出现更早。本研究结果与国内其他学者应用盆底表面肌电对产后SUI人群的研究结果一致[4,5,6]。另外本研究还发现,SUI患者紧张收缩和耐力收缩阶段的肌电变异性小于无SUI组,推测可能是因为SUI患者的神经肌肉运动单元募集数量少,而且肌肉兴奋性和活动性下降有关。查阅文献未见类似报道。可能原因是,以往对盆底肌表面肌电的研究多数是让受试者做最大程度的收缩,所得肌电波幅峰值以及静息状态下的肌电值作为研究对象,很少测量患者做持久收缩后的肌电数据。可以认为Glazer评估更为充分和全面,包含信息量更大。本研究结果还需要更大样本的数据进行验证。
研究表明,表面肌电对于评估健康女性的盆底肌具有可靠、可重复性好的特点,但是对于盆底功能障碍性疾病研究不多,结果略有差异,可能与肌电信号处理方法有关[16]。Botelho等[17]的研究认为,MOS和经阴道sEMG结果有很强的相关性,两者都可作为孕前、孕期和产后妇女的盆底肌收缩力测量方法。本研究中,无论在SUI组还是非SUI组,MOS与Glazer评估的sEMG参数均具有良好的相关性。Glazer评估的sEMG可作为临床和科研工作中定量测量SUI患者盆底肌功能的有效工具,用于康复治疗前的精准评估、个体化方案选择以及疗效监测等[18]。
本研究遵循横断面调查的国际标准,严格质控,减少测量偏倚。研究对象为社区查体人群,较医院就诊人群减少了选择偏倚。缺点是作为横断面研究,只能初步提供SUI患者和盆底肌肉功能异常之间可能的关系,而不能做出因果结论。另外本研究样本量偏小,期待未来前瞻性的大样本研究进一步验证。
所有作者均声明不存在利益冲突






























