
探讨破裂型腹主动脉瘤的急救处理流程,分析不同手术方式的围手术期死亡因素。
回顾性分析中南大学湘雅医院2010年6月至2019年6月91例破裂型腹主动脉瘤患者的急诊资料及住院资料。其中12例因失血量过多术前死亡,余79例患者均住院接受开放手术或血管腔内修复术。比较术前死亡组(n=12)与术前存活组(n=79)、开放手术组(n=50)与腔内修复手术组(n=29)、术后死亡组(n=23)与术后存活组(n=56)患者的年龄、到达医院时间、急诊准备时间、第一次肌酐值、急诊输液量、术前血压下降、术前使用血管活性药物及髂动脉是否受累等指标的差异。
79例患者接受开放手术或血管腔内修复术治疗,术后死亡23例。术前死亡组患者的年龄、到达医院时间、第一次肌酐值、急诊输液量分别为(77±11)岁、(18±5)h、(469±150)μmol/L,(4 140±1 743)ml,术前存活组分别为(70±10)岁、(12±8)h、(228±174)μmol/L、(1 358±1 211)ml,差异均有统计学意义(均P<0.05)。开放手术组与血管腔内修复术组患者的术前资料、术中处理及术后围手术期死亡率差异均无统计学意义(均P>0.05),但血管腔内修复术组患者的术中出血量、手术时间及术中主动脉阻断率分别为100(50,175)ml、(3.2±0.9)h、13.8%,优于开放手术组的1 700(600,3 425)ml、(5.2±1.1) h、100%,差异均有统计学意义(均P<0.05)。术后死亡组患者的年龄、急诊准备时间、第一次肌酐值、急诊输液量、血压下降率及血管活性药物使用率分别为(77±8)岁、(4.1±1.7) h、(456±172)μmol/L、(2 024±1 687)ml、100%、100%,术后存活组分别为(68±10)岁、(2.7±2.2)h、(135±26)μmol/L、(1 085±825)ml、21.4%、12.5%,差异均有统计学意义(均P<0.05)。
破裂型腹主动脉瘤患者年龄、急诊准备时间、第一次肌酐值、急诊输液量、血压下降及使用血管活性药物均与患者围手术期死亡相关。有条件者,血管腔内修复术是一个较好的选择。

随着现代医学的进步,破裂型腹主动脉瘤患者救治率逐年提高,大部分患者一般都能得到及时的诊治,但其死亡率仍长期居高不下[1, 2, 3]。本研究旨在分析中南大学湘雅医院对于破裂型腹主动脉瘤患者的诊治经验,试图总结最佳急救处理策略,并初步探讨不同手术方式与预后的关系。
1.对象:本研究为回顾性病例分析。收集2010年6月至2019年6月中南大学湘雅医院91例破裂型腹主动脉瘤患者的临床资料,均经主动脉CT血管造影(CTA)确诊。年龄35~90岁,其中男84例,女7例。最大动脉瘤瘤体直径15 cm,最小瘤体直径4.5 cm。12例因失血量过多术前死亡,未能有手术机会。此12例患者为腹主动脉瘤真性破裂,血液进入腹腔。剩余79例患者均住院接受开放手术(n=50)或血管腔内修复术(EVAR,n=29),其中2例为真性破裂,77例为腹膜后破裂。根据手术结果将79例接受手术的患者分为术后死亡组(n=23)与术后存活组(n=56)。
2.急诊处理措施:患者入急诊后,完善常规检验,交叉合血。对生命体征不平稳者,抗休克治疗的同时行床旁彩色多普勒超声检查;若病情许可,则行急诊主动脉全长CTA检查。对于血压较高者,使用静脉泵泵入小剂量硝普钠,将收缩压控制在80 mmHg(1 mmHg=0.133 kPa),或使用硝酸甘油+艾司洛尔控制血压。对血压较低者,在心率能够得到控制的情况下,注意升压药物的使用,尽量避免血压上升过快、过高。对于心率>90次/min者,使用β受体阻滞剂控制心率在80次/min以下,并尽快安排手术治疗。在急诊科住院期间,如外院影像学检查或本院CTA检查已明确诊断者,急邀血管外科会诊,通知手术室及麻醉准备。并立即准备介入材料及器械,血管外科评估患者是否有腔内手术治疗指征。如不适合腔内治疗,立即准备行开放手术。对入院生命体征不平稳且无法耐受CTA检查的患者,立即将患者送入杂交手术室,行主动脉球囊阻断,同时积极抗休克治疗。待患者生命体征稍好转后,行主动脉造影检查,根据造影结果选择合适的手术方式。破裂型主动脉损伤患者因出血量大,就诊时往往已经出现低血压、休克等临床症状,因此救治的原则是在抗休克治疗的同时完善术前准备。本中心急诊处理策略见图1。
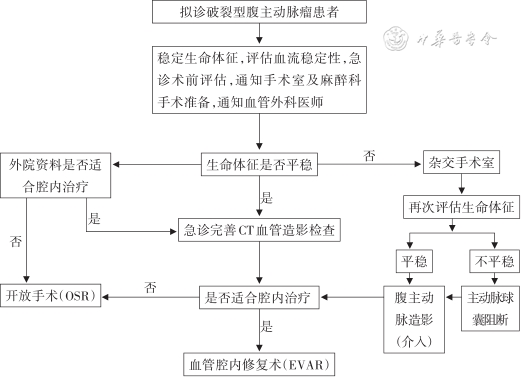

3.手术方式:术前CTA检查是选择手术方式的必备条件,如术前CTA评估适合腔内治疗,优先选择腔内治疗。如不适合腔内治疗,或患者经济条件有限只能接受开放手术,则选择开放手术探查。麻醉方式根据患者病情严重程度、手术方式而定。开放手术患者采用全身麻醉。腔内治疗可选择局部麻醉或者全身麻醉。如患者血流动力学不稳定,置入血管鞘后,迅速导入顺应性球囊于肾动脉下方阻断腹主动脉,迅速输血、输液维持血流动力学稳定后继续行开放手术或腔内治疗。
4.统计学分析:采用PRISM 6.0统计软件进行统计分析。正态分布的计量资料以表示,组间比较采用独立样本t检验;偏态分布计量资料采用M(Q1,Q3)表示,组间比较采用Mann-Whitney U检验。计数资料以例(%)表示,组间比较采用χ²检验。双侧检验,检验水准α=0.05。
1.一般资料分析:91例患者中,12例术前死亡。剩余79例患者接受手术治疗,其中接受开放手术50例(63.3%),余29例(36.7%)接受EVAR手术。术前死亡组和术前存活组患者术前一般资料结果见表1。
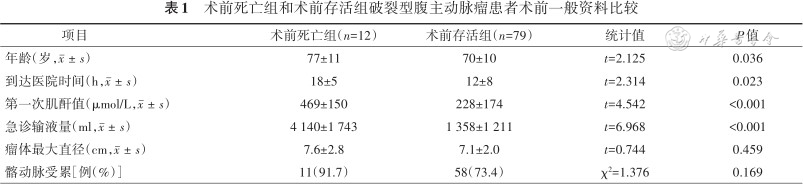
术前死亡组和术前存活组破裂型腹主动脉瘤患者术前一般资料比较
术前死亡组和术前存活组破裂型腹主动脉瘤患者术前一般资料比较
| 项目 | 术前死亡组(n=12) | 术前存活组(n=79) | 统计值 | P值 |
|---|---|---|---|---|
| 年龄(岁,) | 77±11 | 70±10 | t=2.125 | 0.036 |
| 到达医院时间(h,) | 18±5 | 12±8 | t=2.314 | 0.023 |
| 第一次肌酐值(μmol/L,) | 469±150 | 228±174 | t=4.542 | <0.001 |
| 急诊输液量(ml,) | 4 140±1 743 | 1 358±1 211 | t=6.968 | <0.001 |
| 瘤体最大直径(cm,) | 7.6±2.8 | 7.1±2.0 | t=0.744 | 0.459 |
| 髂动脉受累[例(%)] | 11(91.7) | 58(73.4) | χ²=1.376 | 0.169 |
2.接受手术患者临床情况分析:79例手术患者术前准备时间为(3.7±1.9)h。30例患者术前使用了血管活性药物,35例患者术前出现血压下降现象。按手术方式不同将患者分为开放手术组和腔内修复手术组,两组患者的术前情况见表2,急诊处理情况见表3,术中情况见表4。开放手术组术中及术后死亡15例(30.0%),EVAR组术中及术后死亡8例(27.6%),差异无统计学意义(χ²=0.052,P=0.820)。根据术后情况,将患者分为术后死亡组与术后存活组,两组患者一般及手术情况结果见表5。
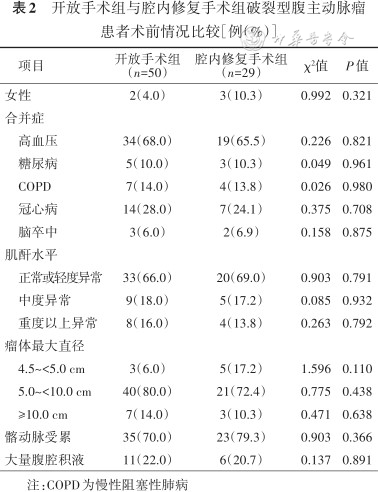
开放手术组与腔内修复手术组破裂型腹主动脉瘤患者术前情况比较[例(%)]
开放手术组与腔内修复手术组破裂型腹主动脉瘤患者术前情况比较[例(%)]
| 项目 | 开放手术组 (n=50) | 腔内修复手术组 (n=29) | χ²值 | P值 |
|---|---|---|---|---|
| 女性 | 2(4.0) | 3(10.3) | 0.992 | 0.321 |
| 合并症 | ||||
高血压 | 34(68.0) | 19(65.5) | 0.226 | 0.821 |
糖尿病 | 5(10.0) | 3(10.3) | 0.049 | 0.961 |
COPD | 7(14.0) | 4(13.8) | 0.026 | 0.980 |
冠心病 | 14(28.0) | 7(24.1) | 0.375 | 0.708 |
脑卒中 | 3(6.0) | 2(6.9) | 0.158 | 0.875 |
| 肌酐水平 | ||||
正常或轻度异常 | 33(66.0) | 20(69.0) | 0.903 | 0.791 |
中度异常 | 9(18.0) | 5(17.2) | 0.085 | 0.932 |
重度以上异常 | 8(16.0) | 4(13.8) | 0.263 | 0.792 |
| 瘤体最大直径 | ||||
4.5~<5.0 cm | 3(6.0) | 5(17.2) | 1.596 | 0.110 |
5.0~<10.0 cm | 40(80.0) | 21(72.4) | 0.775 | 0.438 |
≥10.0 cm | 7(14.0) | 3(10.3) | 0.471 | 0.638 |
| 髂动脉受累 | 35(70.0) | 23(79.3) | 0.903 | 0.366 |
| 大量腹腔积液 | 11(22.0) | 6(20.7) | 0.137 | 0.891 |
注:COPD为慢性阻塞性肺病
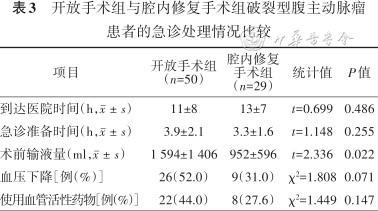
开放手术组与腔内修复手术组破裂型腹主动脉瘤患者的急诊处理情况比较
开放手术组与腔内修复手术组破裂型腹主动脉瘤患者的急诊处理情况比较
| 项目 | 开放手术组 (n=50) | 腔内修复 手术组 (n=29) | 统计值 | P值 |
|---|---|---|---|---|
| 到达医院时间(h,) | 11±8 | 13±7 | t=0.699 | 0.486 |
| 急诊准备时间(h,) | 3.9±2.1 | 3.3±1.6 | t=1.148 | 0.255 |
| 术前输液量(ml,) | 1 594±1 406 | 952±596 | t=2.336 | 0.022 |
| 血压下降[例(%)] | 26(52.0) | 9(31.0) | χ²=1.808 | 0.071 |
| 使用血管活性药物[例(%)] | 22(44.0) | 8(27.6) | χ²=1.449 | 0.147 |
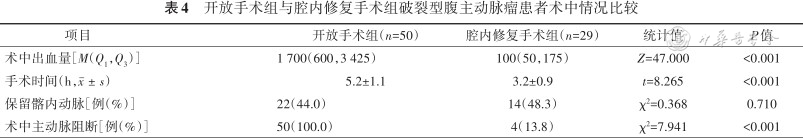
开放手术组与腔内修复手术组破裂型腹主动脉瘤患者术中情况比较
开放手术组与腔内修复手术组破裂型腹主动脉瘤患者术中情况比较
| 项目 | 开放手术组(n=50) | 腔内修复手术组(n=29) | 统计值 | P值 |
|---|---|---|---|---|
| 术中出血量[M(Q1,Q3)] | 1 700(600,3 425) | 100(50,175) | Z=47.000 | <0.001 |
| 手术时间(h,) | 5.2±1.1 | 3.2±0.9 | t=8.265 | <0.001 |
| 保留髂内动脉[例(%)] | 22(44.0) | 14(48.3) | χ²=0.368 | 0.710 |
| 术中主动脉阻断[例(%)] | 50(100.0) | 4(13.8) | χ²=7.941 | <0.001 |
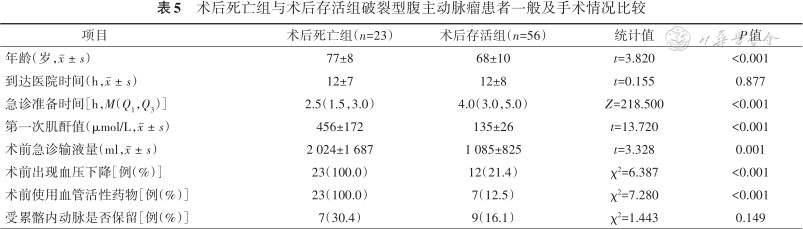
术后死亡组与术后存活组破裂型腹主动脉瘤患者一般及手术情况比较
术后死亡组与术后存活组破裂型腹主动脉瘤患者一般及手术情况比较
| 项目 | 术后死亡组(n=23) | 术后存活组(n=56) | 统计值 | P值 |
|---|---|---|---|---|
| 年龄(岁,) | 77±8 | 68±10 | t=3.820 | <0.001 |
| 到达医院时间(h,) | 12±7 | 12±8 | t=0.155 | 0.877 |
| 急诊准备时间[h,M(Q1,Q3)] | 2.5(1.5,3.0) | 4.0(3.0,5.0) | Z=218.500 | <0.001 |
| 第一次肌酐值(μmol/L,) | 456±172 | 135±26 | t=13.720 | <0.001 |
| 术前急诊输液量(ml,) | 2 024±1 687 | 1 085±825 | t=3.328 | 0.001 |
| 术前出现血压下降[例(%)] | 23(100.0) | 12(21.4) | χ²=6.387 | <0.001 |
| 术前使用血管活性药物[例(%)] | 23(100.0) | 7(12.5) | χ²=7.280 | <0.001 |
| 受累髂内动脉是否保留[例(%)] | 7(30.4) | 9(16.1) | χ²=1.443 | 0.149 |
3.亚组分析:按急诊准备时间,将手术患者分为超过2 h组与未超过2 h组。未超过2 h组患者的围手术期死亡率为29.4%(5/17),超过2 h组为29.0%(18/62),差异无统计学意义(χ²=0.001,P=0.976)。按急诊输液量,分为输液量≤1 000 ml组与输液量>1 000 ml组;输液量≤1 000 ml组患者围手术期死亡率为20%(10/50),输液量>1 000 ml组为45%(13/29),差异有统计学意义(χ²=5.482,P =0.019)。
目前对于入院前时间与生存率的相关性报道较少,美国血管外科学会(SVS)2018年指南推荐了“30-30-30 min”的时间框架,要求院前诊断、转院时间和急诊准备时间均控制在30 min之内[4]。有研究发现破裂型腹主动脉瘤误诊率高达32%~42%[5]。如何快速处理破裂型腹主动脉瘤,目前国内各医院的方式有所不同。符伟国和郭宝磊[6]制订了破裂型腹主动脉瘤患者急诊入院流程。Lloyd等[7]统计放弃治疗的破裂型腹主动脉瘤患者资料,发现起病至入院中位时间为2.5 h,入院至死亡中位时间为10.8 h。有研究显示,破裂型腹主动脉瘤患者入院后2 h内接受开放手术的死亡率为48%,而超过2 h后死亡率高达73%[8]。
本中心的处理策略强调尽量缩短术前准备时间。一方面,血管外科医师在接到可疑破裂型腹主动脉瘤患者后立即准备支架,减少了等待支架的时间。另一方面,根据临床实际情况,建议医院配备绿色通道手术间,减少术前准备时间。戚悠飞等[9]发现87.5%患者死于入院2 h后,所以认为大部分患者都有足够的时间进行CT检查和术式选择。因此入院CTA检查非常重要。王慧等[10]研究发现彩色多普勒超声为濒临破裂腹主动脉瘤的筛查、诊断及术后随访提供了可靠依据,具有重要的临床价值。此检查对于无法行CTA检查的患者有非常重要的意义。
对于高龄老年破裂型腹主动脉瘤的处理往往难以决断。本组患者术前准备时间偏长与此有关。虽然腹主动脉瘤主要影响老年患者,但是年龄一直被认为是影响破裂型腹主动脉瘤的独立危险因素[11, 12]。本研究显示,术前死亡组患者年龄明显高于术前存活组,考虑与高龄患者往往合并症多,全身器官功能较差有关。而术后死亡组患者年龄明显高于存活组,更加证明了这种差异的存在。
目前最大的随机临床试验比较了腔内治疗和开放手术的死亡率,发现围手术期死亡率并无差异[13]。而且,几项回顾性研究表明,EVAR术对围手术期和中期生存率是有益的[14, 15]。最新的一项包含了136项研究的meta分析发现,EVAR和开放手术修复的围手术期死亡率分别为24.5%和37.8%[16]。复旦大学的研究结果提示,“选择性EVAR”与“EVAR首选”两种治疗策略的术后30 d死亡率差异无统计学意义[17]。杨根欢等[18]统计了13例破裂性腹主动脉瘤腔内治疗的效果,发现12例效果良好,1例随访期间发生再次破裂。安贞医院数据提示,EVAR组和开放手术组围手术期死亡率差异无统计学意义[19]。本研究结果与以上结论相仿,作者考虑EVAR优势可能更多地体现在围手术期并发症方面[20]。
总之,对于破裂性腹主动脉瘤患者,建议根据医院本身情况不断优化急诊处理流程,将处理流程尽量缩短,以期挽救更多的患者。手术方式的选择主要依据解剖形态和患者经济状态而定,适合EVAR则腔内优先,没有经济条件者,开放手术也是挽救患者的有效措施。
所有作者均声明不存在利益冲突



























