
认知训练,特别是计算机辅助的认知训练,作为一种无明显不良反应的非药物干预手段,已成为认知障碍疾病预防和干预的重要手段。本指南系统检索和评价了认知训练适宜对象、认知训练方法等问题涉及的有效性证据,并针对不同患者及认知障碍程度推荐相应的认知训练方案。根据需要,本指南建议采用神经心理测评和神经可塑性指标等客观、适宜的方法,监测认知训练过程、综合评估认知训练的疗效。为进一步推动认知训练的应用,本指南同时推荐了认知训练中心设置办法。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
认知训练是应用多种认知任务提升认知功能的干预方法。近年来,认知训练已从既往注重策略的纸笔式、教学式训练方法,逐渐转变为难度自适应、注重能力提升的计算机辅助认知训练[1]。
认知障碍是一类以获得性、持续性认知功能损害为核心,并导致患者日常生活和工作能力减退、可伴有精神行为异常的综合征,除神经疾病外,精神疾病及其他系统性疾病也可能伴发认知障碍。
我国认知障碍疾病患者数量庞大,65岁以上人群中现有轻度认知障碍患者约3 800万,痴呆患者约1 500万。在神经系统疾病中,阿尔茨海默病是导致认知障碍的最常见病因,我国阿尔茨海默病所致痴呆患者已超过1 000万[2]。此外,有22.8%的帕金森病患者[3]和34%~65%的多发性硬化患者[4]也同时合并认知障碍。在精神疾病中,超过75%的精神分裂症患者存在认知障碍[5]。目前,认知障碍疾病的药物治疗选择依然有限,认知训练作为一种无明显不良反应的非药物干预手段,可以独立应用,还可与药物或其他非药物干预手段联合应用[1],从而成为认知障碍疾病预防和干预的重要手段。
为规范认知训练的临床应用和研究开展,中国医师协会神经内科医师分会制定了本指南。涉及认知障碍疾病的其他治疗方法请参考相关共识和指南。
中国医师协会神经内科医师分会于2019年组织国内有关专家制定了《认知训练中国专家共识》[6]。近几年,国内外认知训练的临床研究及应用取得较大进展,为此专家组对共识内容进行更新和补充,为从事认知障碍疾病预防、干预和管理的工作人员和机构提供依据。
自2021年5月起,由中国医师协会神经内科医师分会牵头,组建了由神经病学、精神病学、老年病学、心理学和护理领域的专家组成的指南编写委员会,针对认知训练适宜对象、认知训练方法、认知训练监测与评估以及认知训练中心构建等问题进行证据系统检索和评价,并按照GRADE(Grading of Recommendations Assessment,Development and Evaluation)分级系统[7]、以及中华医学会2022年发布的《中国制订/修订临床诊疗指南的指导原则(2022版)》[8]进行证据和推荐意见评价,证据等级分为ABCD四个级别,推荐等级分为1和2两个级别(表1)。
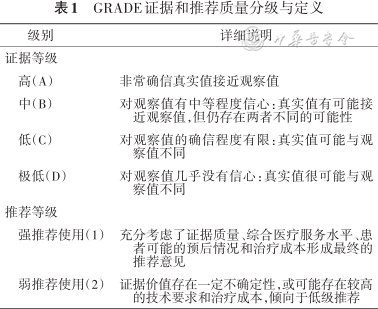
GRADE证据和推荐质量分级与定义
GRADE证据和推荐质量分级与定义
| 级别 | 详细说明 |
|---|---|
| 证据等级 | |
| 高(A) | 非常确信真实值接近观察值 |
| 中(B) | 对观察值有中等程度信心:真实值有可能接近观察值,但仍存在两者不同的可能性 |
| 低(C) | 对观察值的确信程度有限:真实值可能与观察值不同 |
| 极低(D) | 对观察值几乎没有信心:真实值很可能与观察值不同 |
| 推荐等级 | |
| 强推荐使用(1) | 充分考虑了证据质量、综合医疗服务水平、患者可能的预后情况和治疗成本形成最终的推荐意见 |
| 弱推荐使用(2) | 证据价值存在一定不确定性,或可能存在较高的技术要求和治疗成本,倾向于低级推荐 |
认知干预是指通过外界各种干预手段来改善认知功能。根据干预方式、干预对象和治疗目的,认知干预分为认知刺激(cognitive stimulation)、认知康复(cognitive rehabilitation)和认知训练(cognitive training)等[9, 10]。
认知刺激的主要干预对象是轻中度痴呆患者,在经过适当培训的照护人员带领下,通过持续数周的主题讨论、手工制作、集体游戏等小组活动,来改善患者的认知功能。认知康复的主要干预对象是因认知障碍影响日常生活能力的患者,通过医生和照料者协作,采用个体化干预手段或策略,维持和改善患者日常生活中的进食、穿衣、洗漱等基本功能。
认知训练借助系统设计的任务,针对注意、记忆、逻辑推理等认知域进行难度自适应训练,来提升个体认知功能。认知训练不仅能够提升所训练的认知域,还能够迁移到其他认知域,且能保持一定时间[11]。认知训练有效性的神经基础是大脑可塑性,表现为灰质密度和白质纤维完整性增加、脑区功能效率提升、大脑功能网络连接增强以及多巴胺受体密度改变等[12]。认知训练既可以针对单一认知域,也可针对多个认知域开展,训练效果具有迁移性和时效性[13]。
随机对照临床试验及荟萃分析的结果均表明,认知训练对认知正常老年人的认知功能具有改善作用。系统综述和荟萃分析的结果显示,认知训练对干预的认知域有改善作用[14, 15],计算机辅助认知训练可以改善受试者的整体认知功能[11],且能明显提升其执行、记忆、视空间功能等[13,16],并能有效延缓受试者日常生活能力的下降[17]。认知训练的迁移效应大多限于同一认知域的近迁移,对非训练认知域的远迁移效应较小[17]。一项纳入90项随机对照研究共7 219名被试的荟萃分析结果显示,针对多认知域的认知训练是改善健康老年人认知功能最有效的方式[18]。
认知训练在一定程度上能提升主观认知下降患者的记忆功能[19, 20]和心理健康水平[21, 22]。运动—认知训练联合疗法可以改善认知功能,延缓主观认知下降阶段向轻度认知障碍阶段的进展[23]。
认知训练不仅能够改善轻度认知障碍患者的记忆功能、执行功能、注意力、语言功能和整体认知功能[24, 25],而且能够改善抑郁症状[26]和其他精神症状[27]。针对轻度认知障碍不同亚型的认知训练研究显示,认知训练可明显改善遗忘型轻度认知障碍患者的记忆功能、语言功能和执行功能[28];多认知域、自适应的计算机辅助认知训练可以显著改善血管性轻度认知障碍患者的整体认知功能和语言功能[29]。针对工作记忆的认知训练表现出显著的迁移效应,可明显提升执行功能和日常生活能力,训练效果可以持续3个月以上[30]。
对于痴呆阶段患者,大部分研究发现认知训练同样表现出明显疗效[31, 32, 33]。纳入17项随机对照研究的荟萃分析显示,无论短期(≤10周)、中期(10~20周)还是长期(≥20周)的干预,认知训练都能显著提升阿尔茨海默病患者的整体认知功能,但日常生活能力没有得到显著改善[31]。认知训练可改善不同程度阿尔茨海默病患者以及其他痴呆类型患者的认知功能[34, 35]。在精神行为症状方面,短期认知训练有助于抑郁症状的改善,还可缓解痴呆患者的焦虑症状[34],但随访发现维持效果不显著。与身体锻炼、音乐疗法和营养疗法等其他非药物治疗方法相比,认知训练能更有效地改善阿尔茨海默病患者的精神行为症状[27]。目前还缺乏针对路易体痴呆和额颞叶痴呆等其他类型痴呆患者的认知训练的研究。轻、中、重度痴呆患者都可进行认知训练,但计算机辅助认知训练只适用于轻度及中度痴呆患者,重度痴呆患者建议使用一对一的人工式教学训练方法,或进行适当的认知刺激疗法。
一项纳入20项随机对照试验的荟萃分析结果显示,计算机辅助认知训练能够中等程度改善多发性硬化患者整体认知功能和某些关键认知域,如注意力、加工速度和执行功能等[36]。针对帕金森病患者,认知训练除了可以提升整体认知功能以外,对工作记忆、加工速度、执行功能等认知域也有改善作用[37, 38]。认知训练还可以改善脑外伤患者的整体认知功能,提升脑卒中患者急性期和恢复期的整体认知功能,但迁移效应不显著[39, 40, 41]。
认知训练能够提升注意缺陷多动障碍儿童的记忆功能,针对工作记忆的认知训练表现出长期、远迁移训练效应,但疾病症状改善不显著[42, 43]。认知训练能够改善重度抑郁患者的情绪,同时改善患者的认知功能和日常生活能力,但对疾病精神症状改善不显著[44, 45]。针对精神分裂症患者,认知训练能够有效提升患者的整体认知功能[46],使患者的抑郁总评分降低更加显著[47];针对加工速度等特定认知域的认知训练具有近迁移效应,但远迁移效应不明显[48]。
此外,持续8周个性化的认知训练能够中等程度改善糖尿病患者的整体认知功能,提升患者对病症的自我管理能力[49]。认知训练对疟疾和艾滋病患者的认知功能改善也有积极作用[50, 51]。
【推荐意见】
1.认知训练可改善认知正常老年人多个认知域和整体认知功能(1A)。
2.认知训练可以不同程度地改善主观认知下降患者的认知功能(1B)。
3.认知训练可以提升轻度认知障碍患者的整体认知功能(1A)。
4.认知训练可以改善轻度及中度痴呆患者的认知功能(1B)。
5.认知训练能够明显改善帕金森病、多发性硬化患者的整体认知功能和关键认知域功能(1B)。
6.认知训练可以改善脑外伤患者的整体认知功能(1B)。
7.认知训练能提升注意缺陷多动障碍儿童的记忆功能(2B)。
8.认知训练能够改善重度抑郁症和精神分裂症患者的精神症状和认知功能(2B)。
9.认知训练能够改善老年糖尿病患者的整体认知功能和对疾病的自我管理能力(2B)。
认知训练方法涵盖多种认知域,不同认知域之间的训练效果会发生迁移,因此,多认知域训练在认知训练方案制订中应用更为广泛。此外,虚拟现实技术、人工智能技术的不断发展和成熟,使得认知训练的非药物干预方法变得更加丰富,将助力患者认知训练效果的提升。
认知训练涵盖的认知域应包括但不限于感知觉、定向、注意、记忆、执行、逻辑推理、加工速度及语言等,范围既可以是单一认知域也可以是多认知域。多认知域综合训练对认知正常老年人[18]、轻度认知障碍患者[25]、阿尔茨海默病患者[31]以及帕金森病患者[52]的整体认知功能的提升具有显著效果。此外,多认知域综合训练能够改善认知正常老年人的工作记忆[53],提升帕金森病轻度认知障碍患者的执行功能[52]和记忆功能[54],并且能够在较长时间内维持提升效果。
认知训练也要考虑不同认知域的可塑性和干预对象的个体差异。系统综述和荟萃分析结果显示,多认知域综合训练对轻度认知障碍患者记忆功能的提升效果不如单纯记忆训练[55];而在认知正常老年人中,单纯记忆训练对记忆功能的提升效果不如执行控制或多认知域综合认知训练[55]。考虑到个体差异,在设计认知训练方案时,可发挥大数据和人工智能算法优势,对训练方案进行个体化调整。
虚拟现实技术通过搭建逼真的三维场景(如超市、厨房和社区等)开展认知训练,提高了干预对象对认知训练的兴趣和参与度[56]。对于早期痴呆患者,通过模拟熟悉的生活场景来训练患者的即刻记忆和延迟记忆,能够有效改善视觉记忆和空间记忆[57]。基于虚拟现实的认知训练在提高脑卒中患者的记忆力方面具有良好效果[58]。对于有阿尔茨海默病家族史的高风险人群,虚拟现实训练有助于改善记忆功能[59]。此外,嵌入具有深度学习能力的人工智能辅助技术的认知训练可有效提升认知障碍患者的训练效率[60]。
认知训练联合有氧训练、经颅磁刺激、经颅直流电刺激等其他非药物干预手段对认知正常老年人及认知障碍患者的整体认知功能有显著提升效果。认知训练联合有氧训练能够改善认知正常老年人的执行功能和注意力,并对注意力产生持久影响[61]。认知训练联合高频重复经颅磁刺激能够改善阿尔茨海默病患者的认知功能和皮质代谢水平[62, 63]。认知训练联合经颅直流电刺激可显著提升脑卒中患者的执行功能和日常生活能力[64]。其他非药物干预与认知训练的协同作用及机制还有待进一步研究。
认知训练的剂量包括训练时间和训练频率。研究显示,认知正常老年人每次训练时间不短于30 min,每周3次训练,持续训练的总时间在20 h以上,可以取得更为明显的训练效果[6]。主观认知下降患者每周4次记忆训练和有氧运动联合干预能显著改善记忆功能[21]。阿尔茨海默病患者每次训练时间15~24 min,每周3次认知训练,能显著改善认知功能[65]。对于脑卒中后认知障碍患者,每次训练时间30 min,每周5次训练,能够有效改善整体认知功能[66],每周的训练时间在5 h以上能够有效改善其语言功能[67]。对于精神分裂症患者,每次45~60 min,4到8周的认知训练能够使患者的妄想症状得到明显改善[68]。训练时长影响训练效果,不同认知域达到训练峰值水平的时间有差异[52];在同等训练时间下,注意训练的提升效果高于记忆训练[69]。在正常训练结束后,给予强化训练可以获得额外的认知功能提升和效果维持[16]。
【推荐意见】
1.建议采用涵盖多认知域的认知训练改善认知功能(1A)。
2.认知训练方案应针对疾病特征及损伤的认知域进行个体化设计(1B)。
3.建议将虚拟现实技术应用于认知障碍患者的认知训练中(1B)。
4.考虑到个体差异,可结合人工智能辅助技术等其他训练形式来进一步提升训练效果(1B)。
5.认知训练可以与有氧训练、无创神经调控技术(如经颅磁刺激和经颅直流电刺激)等其他非药物干预联合应用,改善认知正常老年人、阿尔茨海默病患者及脑卒中患者的认知功能(1B)。
6.认知训练应保证适合的训练强度和充足的训练量。建议每次训练时间不短于30 min,每周不少于3次训练,持续训练的总时间不低于20 h(1A)。
日常认知训练的疗效以定期认知功能评估为主,包括整体认知功能评估和成套认知功能评估。整体认知功能评估包括简易智力状态检查量表和蒙特利尔认知评估量表等。在成套认知评估中,记忆功能评估可以采用听觉记忆词表,执行功能评估可以采用连线测试、色词测试等,语言功能评估可以采用波士顿命名测试等。推荐每6~12个月对患者进行一次全面的认知功能评估。
开展认知训练研究需要对近迁移性、远迁移性和时效性等进行评估,形成认知训练疗效的综合评估体系。具体评估内容包括:(1)近迁移性,即训练表现出的疗效迁移到没有训练过的同认知域任务;(2)远迁移性,即训练表现出的疗效迁移到没有训练过的不同认知域任务和日常生活相关任务;(3)时效性,即训练疗效的维持时间;(4)对照性,推荐以类似安慰剂的阳性对照(active control),即对照组接受难度较弱或没有难度变化的认知训练任务,而不是空白对照(no-contact control),即对照组没有接受任何认知训练任务[11];(5)指标性,纳入可以反映神经可塑性改变的生物标志物作为疗效监测指标,如神经影像指标[70]和电生理指标[71]等。
保障认知训练效果的关键是持续、足剂量和高质量的认知训练。监测内容包括:患者的训练任务完成度及训练的持续性。患者训练任务完成度可通过每日任务清单或任务日志等进行监测。此外,可充分利用信息技术进行跨场景、实时、在线监测。基于信息技术的监测可以定时提醒患者进行训练,实时监测训练任务的完成度以及训练的持续度。训练效果持续性监测为认知训练任务调整提供依据,具体包括训练中能力达到峰值时间的监测和认知训练持续效果的监测。
【推荐意见】
1.应采用神经心理测评和神经可塑性指标等客观、适宜的方法综合评估认知训练的效果和迁移效应(1C)。
2.应采用信息技术等手段对认知训练的完成情况进行高效、实时的监测(1C)。
通过设置认知训练中心,可以有效提升认知训练的效果,实现“中心—社区—居家”一体化的疾病管理模式。
认知训练中心应设置于安静空间,配备神经心理测评相关量表和工具、认知训练系统等。
认知训练中心应配备经过培训、考核合格的专科医师、神经心理测评员、认知康复员和护理人员等专业人员。专科医师负责制定患者诊治方案和认知训练方案,神经心理测评员负责神经心理测评和患者随访,认知康复员负责认知训练的实施、协助医师开展健康宣教等。
认知训练可采取以患者为中心的“中心—社区—居家”相结合的一体化管理模式。认知训练中心为患者制定个体化认知训练方案[72],结合工娱治疗、益智游戏和计算机辅助认知训练等对患者进行一对一训练,同时指导家属或照料者开展居家训练。在患者居家训练的过程中,社区医疗机构协助上级医院进行患者的训练管理和随访工作。各级主体依托贯通的互联网平台对患者认知训练情况进行监督管理和定期随访评价,提高患者认知训练依从性[73],实现门诊训练与居家训练的有效衔接。
【推荐意见】
通过设置认知训练中心,可有效提升认知训练的效果。认知训练中心应配备有资质的专科医师、神经心理测评员、认知康复员和护理人员,为患者制定个体化认知功能训练方案,实现“中心—社区—居家”一体化的疾病管理模式(1C)。
面对认知障碍疾病这一中国老龄化社会的重大挑战,认知训练提供了一种有效的、可从病程早期开始广泛应用的、无明显不良反应的干预手段。本指南涵盖了认知训练适用人群、训练方法、效果监测以及疾病管理模式。未来,需要基于认知神经科学和人工智能等学科的发展,不断提升认知训练的干预水平;同时进一步开展认知训练在不同疾病伴发认知障碍中的有效性和机制研究。
指南专家组组长:唐毅(首都医科大学宣武医院神经内科)
执笔:朱祖德(南京师范大学文学院、江苏师范大学语言科学与艺术学院);邢怡(首都医科大学宣武医院神经内科)
指南专家组成员(按照姓氏笔画排序):于生元(解放军总医院第一医学中心神经内科);王延江(第三军医大学大坪医院神经内科);王华丽(北京大学第六医院精神科);邢怡(首都医科大学宣武医院神经内科);吕泽平(国家康复辅具中心附属康复医院神经内科);吕洋(重庆医科大学附属第一医院老年科);吕继辉(北京老年医院精神心理二科);朱祖德(江苏师范大学语言科学与艺术学院);乔雨晨(首都医科大学宣武医院神经内科);杜忆(中国科学院心理研究所认知与发展心理学研究室);杜怡峰(山东大学附属省立医院神经内科);李阳(山西医科大学第一医院神经内科);李娟(中国科学院心理研究所健康与遗传心理学研究室);李霞(上海市精神卫生中心精神科);杨昆(首都医科大学宣武医院循证医学中心);宋鲁平(中国康复研究中心神经康复科);张杰文(河南省人民医院神经内科);张楠(天津医科大学总医院神经内科);张巍(首都医科大学附属北京天坛医院神经内科);郁金泰(复旦大学附属华山医院神经内科);屈秋民(西安交通大学医学院第一附属医院神经内科);贺电(贵州医科大学附属医院神经内科);唐毅(首都医科大学宣武医院神经内科);常红(首都医科大学宣武医院神经内科);章军建(武汉大学中南医院神经内科);彭丹涛(中日友好医院神经内科);彭英(中山大学孙逸仙纪念医院神经科);彭国平(浙江大学医学院附属第一医院神经内科)
本指南工作组所有成员均声明不存在利益冲突



























