
比较前蛋白转化酶枯草溶菌酶9(PCSK9)抑制剂与他汀类药物对2型糖尿病(T2DM)患者血脂异常的疗效。
选取2018年1月至2021年1月山东第一医科大学附属人民医院血脂异常的T2DM患者140例,其中男80例,女60例,年龄41~72(55±5)岁。采用随机数字表法分为观察组(n=68)和对照组(n=72)。两组患者均给予降糖等常规治疗,其中对照组给予他汀类药物调脂,观察组给予PCSK9抑制剂调脂。比较两组患者治疗前后低密度脂蛋白胆固醇(LDL-C)、白细胞介素(IL)-1、IL-6、IL-8、IL-10、肿瘤坏死因子α(TNF-α)、C反应蛋白(CRP)表达水平的差异以及LDL-C达标率的差异。T2DM患者血清PCSK9水平与空腹血糖(FPG)、糖化血红蛋白(HbA1c)等指标的相关性采用Pearson相关分析。
观察组治疗后LDL-C为(2.3±0.7)mmol/L,低于对照组的(2.7±0.7)mmol/L(P=0.024);观察组LDL-C达标率为89.7%(61/68),高于对照组的68.1%(49/72)(P=0.002);观察组治疗后IL-1、IL-6、TNF-α、CRP、IL-10和IL-8水平分别为(27.6±6.6)、(36.7±6.9)、(40.1±8.9)、(7.8±1.8)、(19.2±3.3)、(13.7±3.3)ng/L,均低于对照组的(30.6±7.9)、(40.1±7.3)、(43.4±9.2)、(10.4±2.5)、(30.7±3.7)、(26.8±3.4)ng/L(均P<0.05)。观察组治疗后PCSK9水平为(74±13)μg/L,低于对照组的(97±14)μg/L(P<0.001)。T2DM患者PCSK9水平与LDL-C、IL-1、IL-6和TNF-α呈正相关(r=0.390、0.433、0.398、0.562,均P<0.05)。
PCSK9抑制剂在T2DM患者中调脂作用较好,同时可改善炎症水平。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
2型糖尿病(type 2 diabetes mellitus,T2DM)是临床常见的代谢紊乱性疾病,除糖代谢异常外,还常伴有脂质代谢紊乱。脂质代谢紊乱是引起心脑血管病变的重要病理机制,其中低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)升高是引起动脉粥样硬化的重要危险因素,因此对T2DM患者应在控制血糖的同时积极调控血脂[1]。他汀类药物是目前指南推荐的T2DM合并血脂异常患者的首选药物,但仍有部分患者无法使LDL-C降低至目标值,而剂量增加还易引起谷丙转氨酶、谷草转氨酶升高、横纹肌溶解、血糖升高等他汀类不良反应发生风险增加[2]。
前蛋白转化酶枯草溶菌素9(proprotein convertase subtilisin/kexin 9,PCSK9)是一种与LDL-C代谢相关的蛋白分子,通过介导LDL 受体(low-density lipoprotein cholesterol recipient,LDL-R)的降解而引起血中LDL-C水平持续升高,与动脉粥样硬化密切相关[3]。PCSK9抑制剂是一类降脂新药,可通过抑制PCSK9而降低血中LDL-C水平,依洛尤单抗是其中的代表药物,在成人杂合子型家族性高胆固醇血症以及动脉粥样硬化性心脑血管疾病中应用较多[4]。本研究旨在探讨PCSK9抑制剂与他汀类药物在T2DM中的应用价值及对炎症因子的影响,以期为临床治疗T2DM提供参考。
1. 样本量计算:根据本课题组前期研究,T2DM治疗中LDL-C达标率为60%~70%,依据公式:n=(Zα+Zβ)2×2σ2/δ2,其中检验水准(α)取0.05,检验效能(1-β)取0.8,总体标准差(σ)取0.8,容许偏差(δ)取2.2的情况下,计算样本量为n=118,考虑到患者在临床研究中失访率为15%,因此本研究纳入140例患者,进行前瞻性随机对照研究。
2. 对象:本研究为随机对照试验,获得山东第一医科大学附属人民医院伦理委员会批准(201712011),所有患者均签署知情同意书。选取2018年1月至2021年1月山东第一医科大学附属人民医院T2DM患者140例,其中男80例,女60例,年龄41~72(55±5)岁。纳入标准:(1)T2DM诊断符合《中国2型糖尿病防治指南(2017年版)》的标准[5];(2)无动脉粥样硬化性心血管疾病;(3)年龄>18岁;(4)具有心血管危险因素,例如吸烟、超重、早发心血管病家族史等;(5)血脂异常,无调脂治疗史;(6)患者及家属知情同意。排除标准:(1)其他类型糖尿病;(2)合并恶性肿瘤、肝肾功能异常、甲状腺功能异常等其他严重疾病。采用随机数字表法将患者分为2组:(1)观察组(n=68):给予PCSK9抑制剂调脂;(2)对照组(n=72):给予他汀类药物调脂。
1. 治疗方法:两组患者均给予降糖等常规治疗,包括饮食控制、运动疗法及药物降糖。严格控制碳水化合物的摄入,每日主食摄入量为250~400 g,蛋白摄入量为0.8~1.2 g/kg,胆固醇摄入量<300 mg/d。每周进行150 min中等强度运动。口服促胰岛素分泌剂降糖。其中对照组给予他汀类药物调脂,口服辛伐他汀片(杭州默沙东制药有限公司,规格:20 mg)20 mg/次,1次/d;观察组给予PCSK9抑制剂调脂,皮下注射依洛尤单抗(美国安进公司,规格:140 mg)140 mg,每2周1次,连续治疗12周后进行疗效评价。根据《中国2型糖尿病防治指南》中的推荐标准,LDL-C<2.6 mmol/L为血脂水平达标。
2. 检查方法:于治疗前、治疗12周后抽取患者空腹状态下静脉血标本10 ml。采用日本日立株式会社7600型全自动生化分析仪及其配套试剂检测空腹血糖(fasting plasma glucose,FPG)、空腹胰岛素(fasting insulin,Fins)、LDL-C。胰岛素抵抗指数(insulin resistance index,HOMA-IR)=FPG×Fins/22.5。采用特种蛋白分析仪检测糖化血红蛋白(glycosylated hemoglobin,HbA1c)。采用深圳迈瑞医疗RT-96A型酶标仪检测白细胞介素-1(interleukin,IL-1)、IL-6、肿瘤坏死因子-α(tumor necrosis factor,TNF-α)、PCSK9。IL-1、IL-6和TNF-α酶联免疫吸附法试剂盒均为上海酶联生物科技有限公司产品;PCSK9酶联免疫吸附法试剂盒为武汉艾美捷科技有限公司产品。所有患者均采用同一仪器、同一厂家的试剂盒进行检测,标本冻融后统一检测,以保障检验结果一致性。
数据统计采用SPSS 22.0软件,正态分布计量资料采用表示,两组患者间差异比较采用独立样本t检验,同一组患者治疗前后差异比较采用配对t检验;计数资料采用频数及百分率表示,两组间差异比较采用χ2检验;相关性采用Pearson相关分析。双侧检验,检验水准α=0.05。
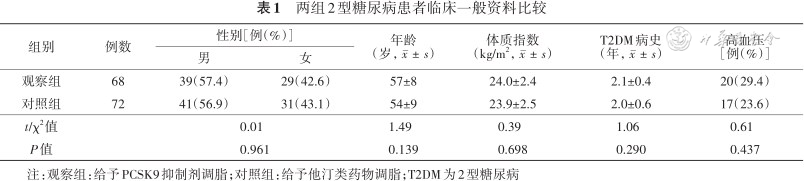
两组患者性别、年龄、体质指数、T2DM病史及高血压病史等差异均无统计学意义(均P>0.05),具有可比性。结果见表1。
两组2型糖尿病患者临床一般资料比较
两组2型糖尿病患者临床一般资料比较
| 组别 | 例数 | 性别[例(%)] | 年龄 (岁,) | 体质指数 (kg/m2,) | T2DM病史 (年,) | 高血压 [例(%)] | |
|---|---|---|---|---|---|---|---|
| 男 | 女 | ||||||
| 观察组 | 68 | 39(57.4) | 29(42.6) | 57±8 | 24.0±2.4 | 2.1±0.4 | 20(29.4) |
| 对照组 | 72 | 41(56.9) | 31(43.1) | 54±9 | 23.9±2.5 | 2.0±0.6 | 17(23.6) |
| t/χ2值 | 0.01 | 1.49 | 0.39 | 1.06 | 0.61 | ||
| P值 | 0.961 | 0.139 | 0.698 | 0.290 | 0.437 | ||
注:观察组:给予PCSK9抑制剂调脂;对照组:给予他汀类药物调脂;T2DM为2型糖尿病
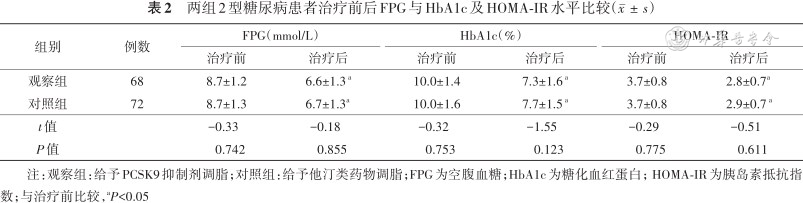
观察组和对照组治疗后FPG、HbA1c、HOMA-IR水平均较治疗前降低(均P<0.05);观察组和对照组治疗后FPG、HbA1c和HOMA-IR比较差异均无统计学意义(均P>0.05)。结果见表2。
两组2型糖尿病患者治疗前后FPG与HbA1c及HOMA-IR水平比较()
两组2型糖尿病患者治疗前后FPG与HbA1c及HOMA-IR水平比较()
| 组别 | 例数 | FPG(mmol/L) | HbA1c(%) | HOMA-IR | |||
|---|---|---|---|---|---|---|---|
| 治疗前 | 治疗后 | 治疗前 | 治疗后 | 治疗前 | 治疗后 | ||
| 观察组 | 68 | 8.7±1.2 | 6.6±1.3 a | 10.0±1.4 | 7.3±1.6 a | 3.7±0.8 | 2.8±0.7a |
| 对照组 | 72 | 8.7±1.3 | 6.7±1.3a | 10.0±1.6 | 7.7±1.5 a | 3.7±0.8 | 2.9±0.7 a |
| t值 | -0.33 | -0.18 | -0.32 | -1.55 | -0.29 | -0.51 | |
| P值 | 0.742 | 0.855 | 0.753 | 0.123 | 0.775 | 0.611 | |
注:观察组:给予PCSK9抑制剂调脂;对照组:给予他汀类药物调脂;FPG为空腹血糖;HbA1c为糖化血红蛋白;HOMA-IR为胰岛素抵抗指数;与治疗前比较,aP<0.05
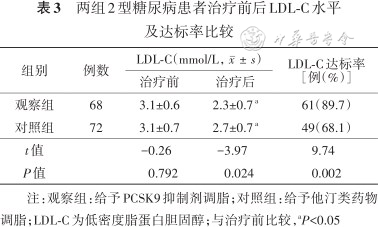
观察组和对照组患者治疗后LDL-C水平均较治疗前降低(均P<0.05);观察组治疗后LDL-C水平明显低于对照组(P<0.05);观察组LDL-C达标率明显高于对照组(P<0.05)。结果见表3。
两组2型糖尿病患者治疗前后LDL-C水平及达标率比较
两组2型糖尿病患者治疗前后LDL-C水平及达标率比较
| 组别 | 例数 | LDL-C(mmol/L,) | LDL-C达标率 [例(%)] | |
|---|---|---|---|---|
| 治疗前 | 治疗后 | |||
| 观察组 | 68 | 3.1±0.6 | 2.3±0.7 a | 61(89.7) |
| 对照组 | 72 | 3.1±0.7 | 2.7±0.7 a | 49(68.1) |
| t值 | -0.26 | -3.97 | 9.74 | |
| P值 | 0.792 | 0.024 | 0.002 | |
注:观察组:给予PCSK9抑制剂调脂;对照组:给予他汀类药物调脂;LDL-C为低密度脂蛋白胆固醇;与治疗前比较,aP<0.05
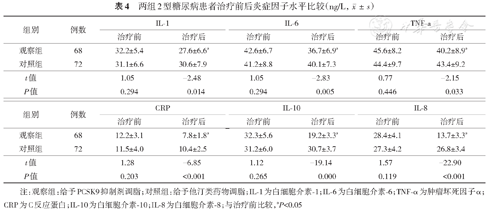
观察组治疗后IL-1、IL-6、TNF-α、CRP、IL-10和IL-8较治疗前降低(均P<0.05);对照组治疗前后IL-1、IL-6、TNF-α、C反应蛋白(CRP)、IL-10和IL-8比较差异无统计学意义(均P>0.05);观察组治疗后IL-1、IL-6、TNF-α、CRP、IL-10和IL-8明显低于对照组(均P<0.05)。结果见表4。
两组2型糖尿病患者治疗前后炎症因子水平比较(ng/L,)
两组2型糖尿病患者治疗前后炎症因子水平比较(ng/L,)
| 组别 | 例数 | IL-1 | IL-6 | TNF-a | |||
|---|---|---|---|---|---|---|---|
| 治疗前 | 治疗后 | 治疗前 | 治疗后 | 治疗前 | 治疗后 | ||
| 观察组 | 68 | 32.2±5.4 | 27.6±6.6a | 42.6±6.7 | 36.7±6.9a | 45.6±8.2 | 40.2±8.9a |
| 对照组 | 72 | 31.1±6.6 | 30.6±7.9 | 41.2±8.8 | 40.1±7.3 | 44.4±9.7 | 43.4±9.2 |
| t值 | 1.05 | -2.48 | 1.05 | -2.83 | 0.77 | -2.15 | |
| P值 | 0.294 | 0.014 | 0.294 | 0.005 | 0.446 | 0.033 | |
| 组别 | 例数 | CRP | IL-10 | IL-8 | |||
|---|---|---|---|---|---|---|---|
| 治疗前 | 治疗后 | 治疗前 | 治疗后 | 治疗前 | 治疗后 | ||
| 观察组 | 68 | 12.2±3.1 | 7.8±1.8a | 32.3±5.6 | 19.2±3.3a | 28.4±4.1 | 13.7±3.3a |
| 对照组 | 72 | 11.5±4.0 | 10.4±2.5 | 31.2±6.0 | 30.7±3.7 | 27.3±4.2 | 26.8±3.4 |
| t值 | 1.28 | -6.85 | 1.12 | -19.14 | 1.57 | -22.90 | |
| P值 | 0.203 | <0.001 | 0.265 | 0.000 | 0.119 | <0.001 | |
注:观察组:给予PCSK9抑制剂调脂;对照组:给予他汀类药物调脂;IL-1为白细胞介素-1;IL-6为白细胞介素-6;TNF-α为肿瘤坏死因子α;CRP为C反应蛋白;IL-10为白细胞介素-10;IL-8为白细胞介素-8;与治疗前比较,aP<0.05
观察组治疗后PCSK9水平较治疗前降低(P<0.05);对照组治疗前后PCSK9比较差异无统计学意义(P>0.05);观察组治疗后PCSK9明显低于对照组(P<0.05)。结果见表5。
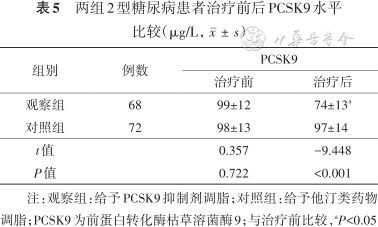
两组2型糖尿病患者治疗前后PCSK9水平比较(μg/L,)
两组2型糖尿病患者治疗前后PCSK9水平比较(μg/L,)
| 组别 | 例数 | PCSK9 | |
|---|---|---|---|
| 治疗前 | 治疗后 | ||
| 观察组 | 68 | 99±12 | 74±13a |
| 对照组 | 72 | 98±13 | 97±14 |
| t值 | 0.357 | -9.448 | |
| P值 | 0.722 | <0.001 | |
注:观察组:给予PCSK9抑制剂调脂;对照组:给予他汀类药物调脂;PCSK9为前蛋白转化酶枯草溶菌酶9;与治疗前比较,aP<0.05
将T2DM患者血清PCSK9与FPG、HbA1c等指标进行相关性分析,结果显示:PCSK9与LDL-C、IL-1、IL-6和TNF-α呈正相关(r=0.390、0.433、0.398、0.562,均P<0.05),其余指标间均未见相关性。
随着老龄化社会的到来,T2DM的发病率越来越高,流行病学调查发现,中国T2DM的发病率高达10.9%,已成为社会医疗资源的沉重负担。T2DM患者的心脑血管疾病发生风险是非糖尿病人群的2~4倍,这与T2DM患者多伴有血脂异常有关[6]。血中LDL在动脉内膜表面脂蛋白脂酶的作用下分解为残片,侵入动脉壁而形成粥样硬化斑块[7]。他汀类药物是临床常用的调脂药物,可通过抑制3-羟基-3甲基戊二酰辅酶A还原酶,使细胞内胆固醇合成减少,从而降低三酰甘油水平,并能使高密度脂蛋白水平升高,其调脂作用比较全面[8]。已有的研究发现,规范的他汀类药物治疗有助于降低远期心脑血管疾病风险,但仍有相当一部分患者使用他汀类药物后的调脂效果并不理想,需要寻找调脂效果确切的新的治疗方案[9]。
PCSK9主要由肝脏合成,参与LDL-C的代谢过程而影响血脂水平。正常情况下LDL-R与 LDL-C结合形成的复合物在肝脏发生解离,LDL-C被降解,而LDL-R不被降解,在肝细胞表面与血中LDL-C重新结合。PCSK9可与LDL-R和LDL-C结合形成复合体,被细胞内吞,然后被溶酶体降解,导致LDL-R减少,不能再循环至肝细胞膜表面与LDL-C结合,进而使血中LDL-C含量升高。当PCSK9受到抑制时,LDL-R降解减少,可结合更多的LDL-C而降低血中LDL-C[10]。基于这一机制,采用PCSK9抑制剂调节血脂成为新的血脂异常治疗靶点。许晓晗等[11]研究发现,PCSK9抑制剂依洛尤单抗有助于降低急性冠状动脉综合征患者LDL-C水平。
目前临床常用的PCSK9抑制剂包括单克隆抗体、反义寡核苷酸类药物、小干扰RNA类药物、模拟抗体蛋白药物、小分子抑制剂等[12]。依洛尤单抗是目前唯一获批应用于纯合子型家族性高胆固醇血症的PCSK9抑制剂[13]。FPG、HbA1c、HOMA-IR是糖尿病患者病情诊断的重要指标,FPG反映即时血糖水平,HbA1c则反映过去一段时间的血糖浓度,HOMA-IR是反映患者机体胰岛素敏感性、胰岛素抵抗状态与胰岛β细胞功能的常用指标。本研究以血糖指标及血脂指标为判定依据,比较他汀类药物与依洛尤单抗治疗T2DM的效果,发现相比于他汀类药物,PCSK9抑制剂在T2DM患者中调脂作用更好。观察组治疗后,可促进LDL-C达标,且对血糖水平无明显影响。这一结果与已有的研究结论基本一致[14]。这是由于PCSK9抑制剂可抑制PCSK9表达,减少其与LDL-R相结合,使LDL-R可与LDL-C结合形成复合体,从而降低血中LDL-C水平。
糖尿病、动脉粥样硬化均可导致机体处于微炎症状态,IL-1、IL-6和TNF-α均是经典的炎症因子,IL-1主要由活化的单核-巨噬细胞产生,可诱导肝脏合成急性期蛋白、刺激T细胞活化[15, 16, 17]。IL-6主要由单核巨噬细胞、辅助性T细胞2、血管内皮细胞、成纤维细胞等合成,可活化B淋巴细胞、分泌抗体,刺激肝细胞合成急性期蛋白[18]。TNF-α主要由活化的巨噬细胞、自然杀伤细胞、T淋巴细胞产生,可诱导促炎细胞因子合成[19, 20]。三者相互影响、相互促进,共同促进炎症扩大,引起糖尿病血管和神经并发症、心脑血管病变等问题,这是引起患者死亡或致残的重要原因之一[21, 22]。炎症因子与PCSK9之间的相关性有助于发现PCSK9与糖尿病、动脉粥样硬化等病理过程的关系。本研究发现,PCSK9抑制剂治疗T2DM可明显改善炎症水平、降低PCSK9;而他汀类药物对PCSK9及炎症因子无明显影响。相关性研究发现,T2DM患者PCSK9与LDL-C、IL-1、IL-6和TNF-α呈正相关,提示PCSK9与炎症有关。这可能是由于炎症可增加肝脏PCSK9 mRNA表达,从而提高PCSK9水平。
综上所述,相比较他汀类药物,PCSK9抑制剂在T2DM患者中调脂作用较好,同时可改善炎症水平。本研究不足之处在于所选取研究对象为T2DM患者,并未对不同病程、是否合并糖尿病并发症的患者进行分级比较,今后将积累大样本研究进行细化研究,明确PCSK9抑制剂对不同糖尿病病情及并发症的影响。
所有作者均声明不存在利益冲突



























