
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
患者女,20岁,因左踝关节肿痛2周入院。患者2周前无明显诱因出现左侧踝关节红肿疼痛,夜间痛明显,有皮温升高,伴足跟部肿胀。足跟部内侧出现结节,压痛明显。无慢性腰背部、臀部疼痛,无反复虹膜炎,无其他外周关节肿痛,无发热、咳嗽、咳痰、腹痛,期间偶有腹泻。精神饮食尚可,睡眠较差,小便正常,体重无明显改变。既往有反复双侧跖趾关节肿痛病史6年,发作时服用秋水仙碱(首剂1 mg,后0.5 mg每天2次,服用2~3 d)后可明显缓解。曾有膝关节肿痛病史,治疗后好转,具体用药不详。祖父及父亲均在20岁左右诊断痛风及糖尿病病史。堂姐有强直性脊柱炎病史。入院体检:左踝关节肿胀,压痛(+),皮色不红,皮温不高。左足跟跟腱处肿胀,跟腱内侧可触及一稍硬结节,0.8 cm×0.8 cm,边界清,不可移动,压痛明显,余无异常。辅助检查:白细胞16.50×109/L,中性粒细胞比例0.877,Hb 98 g/L;尿、粪常规无异常;游离三碘甲状腺素2.58 pmol/L,游离甲状腺素10.62 pmol/L,促甲状腺素1.9 mIU/L;结核抗体阴性,干扰素γ 11 ng/L;血糖6.22 mmol/L,尿酸600.8 μmol/L,镁0.64 mmol/L ,胱抑素C 1.29 mg/L,ALT 6.5 U/L,肌酐83 μmol/L(肌酐清除率76 ml/min);ESR 36.00 mm/1 h;抗溶血性链球菌素O 225.00 IU/ml,类风湿因子<11.4 IU/ml,C反应蛋白6.87 mg/L;IgG 18.00 g/L;抗环瓜氨酸多肽抗体及抗突变型瓜氨酸波形蛋白抗体阴性;HLA-B27阴性;抗核抗体均质型1∶100;抗可提取性核抗原抗体阴性;餐前血糖7.6 mmol/L,餐后2 h血糖10.3 mmol/L;糖化血红蛋白5.5%。骨盆MRI显示双侧髋关节少量积液。左踝关节MRI显示左跟骨骨髓水肿,跟腱及腱周软组织水肿(图1)。踝部双源CT显示双侧跟腱及距骨周围痛风石形成(图2)。核素肾显像:左肾GFR 39.3 ml/min在正常范围低界[参考值(52.5±12.5)ml/min],右肾GFR 11.8 ml/min明显低于正常[参考值(52.5±12.5)ml/min]。中下腹CT平扫显示右肾萎缩;两肾多发小囊肿;两肾小圆形稍高密度影,考虑为复杂性囊肿;两肾点片状高密度影,钙化?结石?(图3,图4) 。
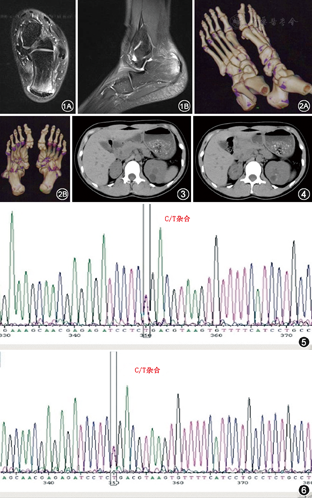

因患者青少年起病的痛风及糖尿病家族史,入院后查有糖代谢异常及肾脏发育异常,考虑肾囊肿和糖尿病综合征(renal cysts and diabetes syndrome,RCAD)可能,故对患者及其父亲的DNA进行基因测序,结果显示(图5,图6),患者及其父亲的肝细胞核因子1β(hepatocyte nuclear factor 1β,HNF1β)在相同位点上发生同样类型的突变,突变位点为c.716 C>T。本例患者明确诊断为RCAD,嘱患者多饮水、低嘌呤及糖尿病饮食,禁用苯溴马隆降尿酸治疗,临时给予复方倍他米松1 ml肌肉注射,美洛昔康7.5 mg每日2次控制急性痛风发作,非布司他40 mg抑制尿酸生成。后患者关节肿痛逐渐好转。建议患者长期肾内科、泌尿外科、内分泌科、风湿科随诊,监测尿酸、血糖及肾功能变化,嘱患者尿酸维持在300 μmol/L以下。
RCAD是青少年起病的成人型糖尿病(maturity onset diabetes of the young ,MODY)的一个亚型MODY5,是由HNF1β基因突变引起[1],HNF1β对肝脏、肾脏、小肠、生殖器和胰岛组织中的组织特异性基因的表达起调节作用,并参与上述器官的胚胎发育及组织分化[2]。RCAD临床表现复杂多样[3,4,5],因其最常以囊性肾脏疾病及糖代谢异常为主要临床表型,故又命名为RCAD。临床上以肾脏表型最多见,约90%患者常伴有肾脏囊性病变;58%患者会表现为血糖增高。其次为肝脏表型,发生率约13%~20%,肝脏功能异常比结构异常多见,包括肝酶升高尤其是ALT及γ-谷氨酰转肽酶,肝脏结构异常包括胆汁淤积、肝内胆管减少、纤维化、脂肪变性、肝肿大。少数也会出现胰腺、子宫、胆囊等的病变。在RCAD患者中,高尿酸血症及痛风的发生率有文献报道可达20%,其中部分患者以痛风为首发表现就医。发生原因可能与肾功能损伤有关,但也有文献提示HNF1β可能直接参与肾脏的尿酸转运过程[6]。大部分RCAD患者有家族史,但也有约30%~50%的患者可以是自然发生基因突变[7],导致本病的诊断十分困难。常规检查均无特异性,必须通过基因检测发现HNF1β基因缺失或突变方能确诊。
本例患者为青年女性,急性病程,单关节红肿热痛,伴足跟肿痛,有皮下硬结。ESR增快,尿酸明显增高,双源CT见足跟处痛风石形成,急性痛风性关节炎诊断明确。同时患者有空腹血糖及餐后血糖异常,影像学提示肾脏发育异常。有早发痛风及糖尿病家族史,高度提示遗传相关性。最终通过测序明确患者有HNF1β基因c.716 C>T突变,RCAD诊断明确。
RCAD无特殊治疗方法,仅能采取对症治疗,维持患者脏器功能,改善患者生存质量,延长患者寿命。对RCAD患者并发高尿酸血症,禁用促进尿酸排泄药物,有文献提示别嘌醇同时能延缓RCAD患者肾损害的进展。
RCAD发生率低,患者常可以不同系统症状起病,就诊于不同科室,需要医生提高对其的认识。对风湿科医生,建议对起病年龄较早的高尿酸血症及痛风患者,尤其是有家族史、合并有其他系统受累者,排查继发性痛风的可能。对糖代谢异常或肾结构/功能异常者,需筛查HNF1β基因。


























