
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
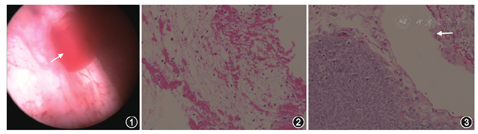
患者 男性,56岁。因"肉眼血尿1 d"于2015年1月5日入院。患者1 d前无明显诱因出现全程肉眼血尿,有小血块及血条排出,无尿频、尿急、尿痛,无腰、腹部疼痛,无发热,大便如常。既往无特殊病史。体检:体温36.6 ℃,心率70次/min,呼吸20次/min,血压135/80 mmHg(1 mmHg=0.133 kPa)。腹部及泌尿系统专科检查未见异常。实验室检查:尿潜血(+++),尿白细胞(-),尿蛋白(+)。泌尿系统超声及CT增强扫描结果显示双侧肾脏及膀胱未见异常。尿液脱落细胞学检查未见肿瘤细胞。入院后第2天行膀胱镜检查,膀胱内无新生物,右侧输尿管间歇性喷射血性尿(图1),输尿管硬镜检查未发现右输尿管内新生物,输尿管软镜见肾盂内突起肿物,广基底,界清,表面光滑并可见条状结构,局部活动性出血。肾盂肿物取活检,病理结果显示:肾盂内纤维素样组织(图2)。因不能除外恶性病变可能,与患者及家属沟通后行腹腔镜下右肾、右输尿管全长、膀胱袖状切除,术后病理结果显示:右肾盂海绵状血管瘤(图3)。

肾盂血管瘤是一种少见的良性肿瘤[1],起源于胚胎时期未发育成熟的残余血管细胞,病变血管增生成瘤样结构,血管瘤孤立存在,不与周围血管相通,常见于肾盂和肾盏,也可见于肾髓质和皮质,肿瘤最大径可从数毫米至数厘米不等[2],组织类型包括海绵状血管瘤、毛细血管状血管瘤和混合型血管瘤,其中以海绵状血管瘤最多见[3]。肾盂血管瘤可发生于任何年龄,30~40岁多见,性别、侧别无明显差异。本病常无明显症状,但也可发生血尿甚至大出血,血尿为大量全程肉眼血尿,可为持续性,大多数为间歇性,无一定规律。当血块堵塞输尿管时,可有肾绞痛表现。
影像学检查是诊断肾盂血管瘤的主要方法[4,5]。肾血管瘤超声表现为中、低回声,因其方便廉价可作为肾血管瘤首选的初筛方式,但当肿瘤最大径<1.0 cm常常不易被发现;CT扫描则可显示任何大小的肾盂血管瘤,呈等密度或低密度,增强扫描有结节状、团块状强化,但缺乏特异性,易误诊为血管平滑肌脂肪瘤或恶性肿瘤;CT尿路造影可显示瘤体区充盈缺损,肾盂肾盏受压,但与肾盂恶性肿瘤难以鉴别;肾动脉造影对肾血管瘤诊断价值最高,但当血管内发生堵塞时,难与恶性肿瘤鉴别。因影像学检查总体缺乏特异性,临床上常被误诊为肾盂癌而行肾切除术。
既往文献报告的肾盂血管瘤病例,术前均诊断为肾盂癌,行根治性切除术+膀胱袖状切除术后确诊,本例也不例外。结合文献及本例诊治经过,我们的体会是:对于术前尿脱落细胞检查未发现肿瘤细胞的肾盂占位患者,如果病情及经济条件允许,肾动脉造影及输尿管软镜检查可为诊断和治疗决策的选择提供更多依据。同时,临床医师需要加强肾盂肿物可能是良性的意识。
本文作者汇报的肾盂血管瘤病例,因临床表现、影像学手段、活检均不能排除恶性肿瘤可能,在患者及家属知情同意的情况下,最终按照肾盂移行上皮癌的标准术式处理,这对我们临床医师有很大的警示意义。本文作者团队的临床决策与目前诊疗规范并无明显冲突,也为患者利益作出了理性评估和利弊权衡,并获得了患者的知情同意,最后与患者共同承担风险进行手术。但是一例肾盂部位的良性肿瘤,在没有尿细胞学阳性结果,也未能通过活检明确有癌细胞存在的情况下,最终做了肾、输尿管全长、膀胱袖状切除,给患者带来了许多额外的疾病负担,这个教训依然是很深刻的。
本病例有几点值得我们高度注意。(1)诚然,该团队采取比较激进的手术处理的根本原因是肾盂血管瘤发病率低,临床少见,无明确的特征性表现,不太可能作为第一诊断来考虑;同时专科检查、超声、影像学、病理学检查等手段都难以将其与肾盂移行上皮癌分辨开来。事实上,国内外其他临床医师也都难以正确诊断此疾病,而将其作为移行上皮癌或囊性肾细胞癌来进行处理[6,7]。但是这些病例还是警示我们,必须树立罕见病意识,在进行临床决策时,也必须将罕见疾病纳入考虑和权衡之中;在发现肾盂占位时考虑罕见良性疾病,避免对患者施行不必要的损伤较大的手术。(2)血尿的确可能成为隐匿性泌尿系肿瘤的标志[8],但是单独的血尿并不具有较高诊断价值。尿细胞学检查阴性的肾盂占位患者,进一步的细致检查是很有必要的[9]。血管造影、输尿管软镜结合病理检查有助于进一步明确病变性质,必要时也应开展;尿脱落细胞学虽然灵敏度低,但费用低廉,可重复多次进行;尿液荧光原位杂交实验具有较好的灵敏度和特异度,且为无创检查,可推荐作为进一步的检查[10]。即使最终决定手术,也可以尝试保留肾单位部分性切取占位后行冰冻病理学检查,明确病理后进一步处理。总之,积极随访,待有明确的临床证据后作出正确的诊断,再行临床决策,才能有助于患者利益的最大化。


























