
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
例1 患儿女性,7岁。因左眼视力减退近2年,眼球突出3个月余,于2008年5月15日至天津医科大学第二医院眼科就诊。患儿既往全身条件可,发育正常,营养状况可,双眼未见明显异常,家族中亦无眼眶肿瘤史。眼科检查:右眼视力1.0,前后节未见明显异常;左眼视力0.1,眼球突出约1 mm,眶压+2,视乳头水肿,余检查正常。眼眶MRI提示左眼视神经前2/3肿大,大小约12 mm×11 mm×19 mm,T1WI呈中信号(图1 A),T2WI呈高信号。诊断为左眼视神经胶质瘤,拟经颅开眶切除肿瘤,后转来我院,行伽马刀治疗。治疗后4个月,眶区疼痛,视力减退至0.01,眼球突出明显增加,眼睑水肿(图1 B),MRI提示肿瘤较治疗前增大,大小约16 mm×16 mm×22 mm(图1 C),静脉滴注高渗液,口服强的松,眶部疼痛逐渐消退。1年后MRI提示肿瘤缩小。3年后眼科检查左眼视力0.02,眼球较对侧突出1 mm(图D),眶压+1,眼球各方向运动无限制,视乳头边清色淡,视网膜中央动、静脉均较细(图1 E),MRI提示肿瘤近一步缩小。7年后MRI提示肿瘤较治疗前明显缩小(图1 F)。
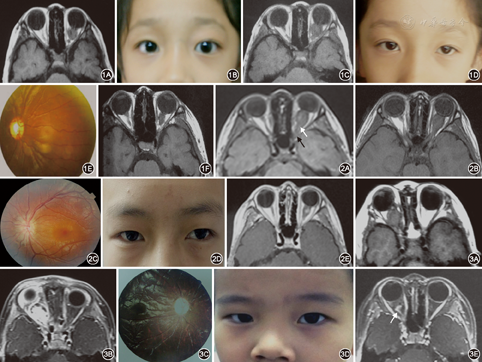

例2 患儿男性,9岁。因左眼球突出1年余,于2011年11月22日至天津医科大学第二医院眼科就诊。患儿既往全身条件可,发育正常,营养状况可,双眼未见明显异常,家族中无眼眶肿瘤史。眼科检查:右眼视力1.0,前后节未见明显异常;左眼视力0.8,眼球较对侧突出3 mm,视乳头水肿,余检查正常。增强MRI提示左眼球后视神经肿大,前端较粗,后端较细,病变已侵犯管内及颅内视神经,T1WI呈中信号(图2 A),T2WI呈高信号,增强信号不甚均匀,颅内视神经中后段及视交叉尚未见异常。诊断为左眼视神经胶质瘤颅内蔓延。行伽马刀治疗,6个月后MRI提示左眼球后肿瘤容积与治疗前比较稍有增大(图2 B),此时视力仍保留为0.8。治疗1年后MRI提示肿瘤缩小,3年后肿瘤进一步缩小。治疗5年后左眼视力0.4,矫正0.5,眼球突出已复位,视乳头边缘不清,色淡(图2 C,图2D)。增强MRI提示左眼球后视神经肿物较前明显缩小,眶尖部视神经恢复正常外观,肿物中央斑点状增强,增强范围较治疗前明显缩小(图2 E)。
例3 患儿男性,2岁。因右眼上睑肿胀2个月余,于2010年8月16日至天津医科大学第二医院眼科住院治疗。眼科检查:视力检测因年龄小不能合作,右眼球较对侧突出约5 mm,未扪及肿物,眶压+2。上睑轻度浮肿,虹膜纹理清楚,瞳孔中度扩大,直接对光反应迟钝,间接对光反应灵敏,视乳头水肿。全身皮肤未见异常。CT提示右眼视神经肿大,呈椭圆形,达视神经管前端,边清均质,CT值43.6 Hu,增强后79 Hu,视神经管扩大。MRI提示右眼球后肿瘤位置及形态同CT,T1WI呈中信号,增强后T1WI信号轻度一致增高,肿瘤后端视神经轻度增粗,已达视神经管,大小约21 mm×19 mm(图3 A),诊断为右眼视神经胶质瘤,因肿瘤已蔓延至视神经管内,遂行伽马刀治疗。7个月后MRI提示肿瘤较前略增大,增强脂肪抑制后肿物轮廓不清,一致性高信号,此时视力0.1(图3 B)。治疗1后年MRI提示肿瘤缩小,2年后肿瘤进一步缩小,4年后复查右眼外斜20°,光感不明确,瞳孔扩大,直接对光反应消失,眼球突出已复位,眶压+1,视乳头边清色淡,血管变细(图3C,图3D)。增强脂肪抑制MRI T1WI示视神经肿瘤容积较治疗前减小,仅中央部小范围增强(图3E)。6年后眼球较对侧凹陷1 mm,右眼视力无光感。
视神经胶质瘤是星形胶质细胞异常增殖形成的肿瘤。该病发病率较低,占眼眶肿瘤的l%~6%,良性者由星形胶质细胞增殖形成,恶性者为多形性胶质母细胞增殖形成,后者罕见[1]。多发于儿童,文献报道神经纤维瘤病Ⅰ型是该病的高危因素,且影响预后[2]。该病主要发生于视神经,可沿视神经向前和(或)向后蔓延[3]。向前可蔓延至眼球后极部,向后可蔓延至视交叉、视束,甚至下丘脑的外侧膝状体。发病部位不同,临床表现和预后也不尽相同。临床主要表现为视力下降,视野缺失,眼球突出、视乳头水肿、萎缩或内分泌症状[4]。因此当患儿表现为慢性进行性视力减退、斜视、眼球突出、视乳头水肿或萎缩等,应高度怀疑此病,结合影像学检查多能做出定性定位诊断。本文3例患者分别因视力减退、眼球突出、眼睑肿胀就诊,根据临床表现、影像学检查可确诊为视神经胶质瘤,例1仅侵犯眶内视神经,例2蔓延至管内和颅内视神经,例3侵及管内视神经,均未侵犯视交叉和视束,因此缺乏对侧眼和下丘脑症状。
视神经胶质瘤进展较慢,甚至可静止一时期,偶见自发消退,因此临床上可密切观察[5]。在此期间,应对患者的视力、眼球突出度及影像学表现进行随访,一旦发现肿瘤有进展趋势应尽早处理[6]。对于视交叉以前的胶质瘤,传统的治疗方法为手术切除。手术进路根据肿瘤位置和范围选择,一般采用外侧开眶或经颅开眶,将肿瘤全部切除,保留眼球;在切断前部视神经时,往往连同视网膜中央动、静脉及部分睫状后短、后长动、静脉一并切除,可能引起眼球缺血,导致眼球萎缩,虽多数病例可以治愈,但残余肿瘤可能复发,且伴有术后视力完全丧失;一般放、化疗有效率低,不良反应多,有必要探讨更好的治疗方法。近年来伽马刀治疗眼眶肿瘤取得较大进展[7],本文3例视神经胶质瘤均采用这一方法,疗效较好。
伽马刀治疗是利用立体定向几何聚焦原理,将201束伽马线集中于靶区,产生强大的放射生物效应,一次性、致死性摧毁病灶组织。目前伽马刀已经广泛应用于神经系统肿瘤、血管畸形和功能性疾病的治疗,眼科应用也有不少报道,并取得较为满意疗效[8]。伽马刀治疗疗效的评估与外科手术不尽相同,后者以完整切除,影像随访显示病变消失为治愈。伽马线照射虽然可杀灭肿瘤细胞,使靶组织血管闭锁,但其支架和而后产生的瘢痕组织并不能完全消除,影像学检查仍可发现异常改变。因此,对于视神经胶质瘤行伽马刀治疗后出现肿物容积缩小,实质内液化和纤维化,或经长期观察病变不再进一步扩大,均视为肿瘤已被控制,治疗有效。
伽马刀治疗和其他疗法一样也有副作用,靶组织及其邻近结构放射性水肿被认为是伽马刀治疗最常见的一种并发症。肿瘤和周围组织水肿大多发生于照射后3~8个月,本文3例于治疗后1年内肿瘤均有水肿增大,但因肿瘤周围是眶内脂肪,一般反应不明显。放射性水肿与肿瘤的位置、大小及照射剂量有关,当周边剂量大于18 Gy时,水肿发生的概率将明显增加,而小于12 Gy将大大降低水肿发生概率,因此采用分次伽马刀治疗,可减少周边水肿发生可能[9]。本文例2即采用分次治疗,即一次剂量较少,术后水肿发生较另外2例轻微,且对患者视力影响较少,随访5年仍保留0.5视力。而例1一过性水肿时视力0.01,水肿消退后视力增至0.02。大剂量伽马刀治疗也可能对周围正常组织造成永久性损伤,张蕾等[10]曾报告脉络膜黑色素瘤侵犯视盘伽马刀治疗1例,经长期观察,肿瘤虽然治愈,但患者视力几乎丧失,视盘及大范围视网膜脉络膜萎缩,视网膜中央动、静脉闭锁。对于视神经胶质瘤大量射线集中照射于载瘤的视神经,可预见视力会受到影响。例1视力由治疗前的0.1,到治疗3年后的0.02;例2由治疗前的0.8,5年后视力降至0.5(矫正);例3治疗后4年视力无光感,均可能由放射线照射所引起。当然,任由肿瘤自然发展,视力也会继续减退。除视力减退之外,本文3例均未引起其他治疗副作用。
由于视神经胶质瘤发展缓慢,偶见自发消退,伽马刀治疗的时机便是一个问题,笔者建议以下情况作为适应证:(1)肿瘤已蔓延至视神经管内或以上视路,为避免颅内蔓延或增大,应及时施行伽马刀治疗,如本文例2、3;(2)在影像观察过程中肿瘤增长,也应予以及时治疗;(3)肿瘤较大或视力低于0.1者,如本文例1;(4)手术后残余或术后复发,伽马刀放射可作为补充治疗。


























