
 畸形二例
畸形二例
 畸形二例
[J]
. 中华口腔医学杂志, 2015, 50(4)
: 209-213.
DOI: 10.3760/cma.j.issn.1002-0098.2015.04.005.
畸形二例
[J]
. 中华口腔医学杂志, 2015, 50(4)
: 209-213.
DOI: 10.3760/cma.j.issn.1002-0098.2015.04.005.
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
临床上骨性Ⅲ类错 畸形患者多以颜面不美观或口腔功能不佳为主诉就诊,其改善外貌的要求较迫切[1,2,3]。既往对成人骨性Ⅲ类错
畸形患者多以颜面不美观或口腔功能不佳为主诉就诊,其改善外貌的要求较迫切[1,2,3]。既往对成人骨性Ⅲ类错 常见的矫治方法为正畸掩饰性治疗和正畸-正颌联合治疗[4,5]。正畸掩饰性治疗可避免手术创伤,但改善患者凹面型效果有限,且对严重骨性Ⅲ类错
常见的矫治方法为正畸掩饰性治疗和正畸-正颌联合治疗[4,5]。正畸掩饰性治疗可避免手术创伤,但改善患者凹面型效果有限,且对严重骨性Ⅲ类错 的疗效多不稳定[6]。经典正畸-正颌联合治疗的术前正畸耗时过长,Luther等[7]研究显示术前正畸疗程平均17个月(7~47个月),而且此阶段前牙去代偿可导致患者面部美观和口腔功能持续恶化,从而对患者的心理和社交等产生负面影响[8]。对此本课题组提出手术提前的正畸-正颌联合治疗方案,即术前正畸在最短时间内(0~6个月)消除或减少手术
的疗效多不稳定[6]。经典正畸-正颌联合治疗的术前正畸耗时过长,Luther等[7]研究显示术前正畸疗程平均17个月(7~47个月),而且此阶段前牙去代偿可导致患者面部美观和口腔功能持续恶化,从而对患者的心理和社交等产生负面影响[8]。对此本课题组提出手术提前的正畸-正颌联合治疗方案,即术前正畸在最短时间内(0~6个月)消除或减少手术 干扰,建立相对稳定的咬合,术后正畸完成大部分的排齐、整平和牙齿去代偿。本课题组应用手术提前的正畸-正颌联合治疗方案非减数治疗成年骨性Ⅲ类错
干扰,建立相对稳定的咬合,术后正畸完成大部分的排齐、整平和牙齿去代偿。本课题组应用手术提前的正畸-正颌联合治疗方案非减数治疗成年骨性Ⅲ类错 畸形两例,通过严谨的排牙试验精确预估术后牙齿移动,取得较好的疗效,现报道如下。
畸形两例,通过严谨的排牙试验精确预估术后牙齿移动,取得较好的疗效,现报道如下。
见图1,图2,图3,图4,图5,图6,图7,图8,图9,图10,图11。
 像;B:正面
像;B:正面 像;C:左侧
像;C:左侧 像;D:上颌
像;D:上颌 面像;E:下颌
面像;E:下颌 面像
面像
 像;B:正面
像;B:正面 像;C:左侧
像;C:左侧 像;D:上颌
像;D:上颌 面像;E:下颌
面像;E:下颌 面像
面像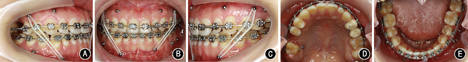
 像;B:正面
像;B:正面 像;C:左侧
像;C:左侧 像;D:上颌
像;D:上颌 面像;E:下颌
面像;E:下颌 面像
面像
 像;B:正面
像;B:正面 像;C:左侧
像;C:左侧 像;D:上颌
像;D:上颌 面像;E:下颌
面像;E:下颌 面像
面像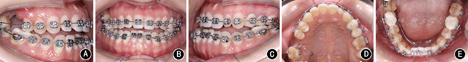
 像;B:正面
像;B:正面 像;C:左侧
像;C:左侧 像;D:上颌
像;D:上颌 面像;E:下颌
面像;E:下颌 面像
面像
 像;B:正面
像;B:正面 像;C:左侧
像;C:左侧 像;D:上颌
像;D:上颌 面像;E:下颌
面像;E:下颌 面像
面像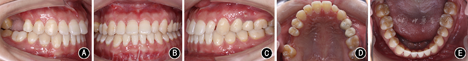
 像;B:正面
像;B:正面 像;C:左侧
像;C:左侧 像;D:上颌
像;D:上颌 面像;E:下颌
面像;E:下颌 面像
面像
 像;B:正面
像;B:正面 像;C:左侧
像;C:左侧 像;D:上颌
像;D:上颌 面像;E:下颌
面像;E:下颌 面像
面像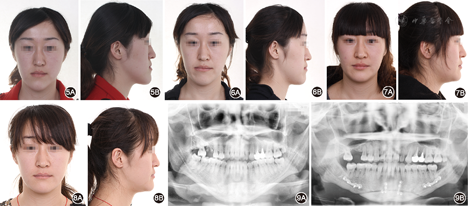


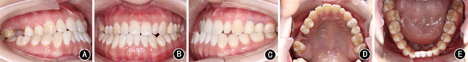
患者女性,23岁。主诉:"地包天",面部不对称,要求改善面型。7年前曾于外院行正畸治疗1.5年,后随生长复发;否认家族史。
患者正面观不对称,颏部右偏4.0 mm,面下1/3过长。侧面凹面型,上颌轻度后缩,下颌前突。口内检查: 残根,右侧磨牙近中关系,左侧完全近中关系;前牙浅覆
残根,右侧磨牙近中关系,左侧完全近中关系;前牙浅覆 、浅覆盖;上牙列无拥挤,下牙列拥挤2.0 mm。上中线正,下中线右偏5.4 mm。
、浅覆盖;上牙列无拥挤,下牙列拥挤2.0 mm。上中线正,下中线右偏5.4 mm。 过小牙,
过小牙, 烤瓷联冠,
烤瓷联冠, 颊向倾斜,
颊向倾斜, 舌向倾斜。X线检查示上颌后缩,下颌前突伴偏斜。头影测量显示上颌突度的SNA角73.82°,下颌突度的SNB角76.64°,上下颌相对位置的ANB角-2.82°,L1/MP角(下中切牙与下颌平面所成角度)64.95°。
舌向倾斜。X线检查示上颌后缩,下颌前突伴偏斜。头影测量显示上颌突度的SNA角73.82°,下颌突度的SNB角76.64°,上下颌相对位置的ANB角-2.82°,L1/MP角(下中切牙与下颌平面所成角度)64.95°。
安氏Ⅲ类错 畸形,毛氏Ⅱ1;骨性Ⅲ类,上颌后缩下颌前突伴偏斜。
畸形,毛氏Ⅱ1;骨性Ⅲ类,上颌后缩下颌前突伴偏斜。
向患者详细阐述手术提前方案与传统术前正畸方案的优缺点及治疗风险后,患者自愿接受手术提前方案并签署知情同意书。术前拔除 残根、
残根、 阻生智齿。正畸初始弓丝为0.356 mm(0.014英寸)镍钛圆丝,术前弓丝为0.406 mm(0.016英寸)镍钛圆丝。并于
阻生智齿。正畸初始弓丝为0.356 mm(0.014英寸)镍钛圆丝,术前弓丝为0.406 mm(0.016英寸)镍钛圆丝。并于 近中腭侧、
近中腭侧、 近中颊侧植入助攻型钛合金微螺钉作为骨性支抗,持续轻力(0.49~0.98 N)矫正
近中颊侧植入助攻型钛合金微螺钉作为骨性支抗,持续轻力(0.49~0.98 N)矫正 的颊向倾斜和
的颊向倾斜和 的舌向倾斜。经过2个月术前正畸即解除手术
的舌向倾斜。经过2个月术前正畸即解除手术 干扰,转移咬合关系至
干扰,转移咬合关系至 架,做模型外科操作,可获得稳定的术后咬合。转正颌外科手术,此患者虽然存在上颌后缩,但鼻唇角尚在能接受范围内,而鼻旁区凹陷更明显。因此提出两个手术方案:①双颌手术;②下颌单颌手术辅助鼻旁区植骨。患者及家属选择方案②行下颌双侧升支矢状劈开术、颏部成形术和鼻旁区植骨术,并于全麻下在上下颌前牙区及后牙区行种植体支抗植入术。术后2周去除颌间牵引,术后4周去除咬合板后行术后正畸。术中及术后于种植体支抗间行颌间牵引预防复发。术前正畸2个月,术后正畸13个月,总疗程16.5个月。
架,做模型外科操作,可获得稳定的术后咬合。转正颌外科手术,此患者虽然存在上颌后缩,但鼻唇角尚在能接受范围内,而鼻旁区凹陷更明显。因此提出两个手术方案:①双颌手术;②下颌单颌手术辅助鼻旁区植骨。患者及家属选择方案②行下颌双侧升支矢状劈开术、颏部成形术和鼻旁区植骨术,并于全麻下在上下颌前牙区及后牙区行种植体支抗植入术。术后2周去除颌间牵引,术后4周去除咬合板后行术后正畸。术中及术后于种植体支抗间行颌间牵引预防复发。术前正畸2个月,术后正畸13个月,总疗程16.5个月。
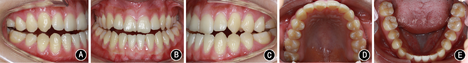
矫治后患者面型好,正面观患者面部对称,侧面直面型。上下颌牙列排列整齐,上前牙未发生明显唇向倾斜,下前牙去代偿。磨牙中性关系,前牙覆 覆盖正常。
覆盖正常。 过小牙修复间隙预备,维持
过小牙修复间隙预备,维持 修复间隙。全口曲面体层X线片示牙根排列基本平行。患者对治疗早期即解决主诉感到满意,术后正畸阶段患者因妊娠而放弃前牙精细调整。
修复间隙。全口曲面体层X线片示牙根排列基本平行。患者对治疗早期即解决主诉感到满意,术后正畸阶段患者因妊娠而放弃前牙精细调整。
见图12,图13,图14,图15,图16,图17,图18,图19,图20,图21,图22。
 像;B:正面
像;B:正面 像;C:左侧
像;C:左侧 像;D:上颌
像;D:上颌 面像;E:下颌
面像;E:下颌 面像
面像
 像;B:正面
像;B:正面 像;C:左侧
像;C:左侧 像;D:上颌
像;D:上颌 面像;E:下颌
面像;E:下颌 面像
面像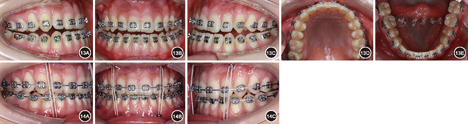
 像;B:正面
像;B:正面 像;C:左侧
像;C:左侧 像;D:上颌
像;D:上颌 面像;E:下颌
面像;E:下颌 面像
面像 像;B:正面
像;B:正面 像;C:左侧
像;C:左侧 像
像
 像;B:正面
像;B:正面 像;C:左侧
像;C:左侧 像;D:上颌
像;D:上颌 面像;E:下颌
面像;E:下颌 面像
面像 像;B:正面
像;B:正面 像;C:左侧
像;C:左侧 像
像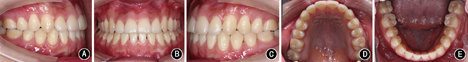
 像;B:正面
像;B:正面 像;C:左侧
像;C:左侧 像;D:上颌
像;D:上颌 面像;E:下颌
面像;E:下颌 面像
面像
 像;B:正面
像;B:正面 像;C:左侧
像;C:左侧 像;D:上颌
像;D:上颌 面像;E:下颌
面像;E:下颌 面像
面像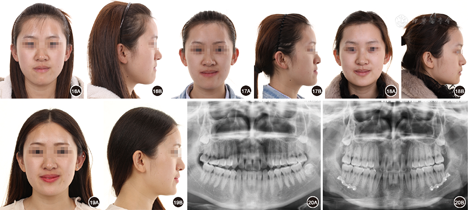


患者女性,21岁。主诉:"地包天",面部不美观,要求改善面型。否认家族史。
患者正面观基本对称,面下1/3略长。侧面凹面型,鼻旁区凹陷,下颌前突。口内检查:左右侧磨牙完全近中关系;前牙轻度开 1.5 mm,覆盖-4.0 mm;上牙列拥挤,下牙列舌向倾斜无拥挤。上中线右偏2.0 mm,下中线右偏2.5 mm。X线检查示上颌后缩下颌前突。头影测量显示SNA角77.56°,SNB角81.87°,ANB角-4.31°,Wits值17.93 mm,L1/MP角72.12°。
1.5 mm,覆盖-4.0 mm;上牙列拥挤,下牙列舌向倾斜无拥挤。上中线右偏2.0 mm,下中线右偏2.5 mm。X线检查示上颌后缩下颌前突。头影测量显示SNA角77.56°,SNB角81.87°,ANB角-4.31°,Wits值17.93 mm,L1/MP角72.12°。
安氏Ⅲ类错 畸形,毛氏Ⅱ1+Ⅳ2;骨性Ⅲ类,上颌后缩下颌前突。
畸形,毛氏Ⅱ1+Ⅳ2;骨性Ⅲ类,上颌后缩下颌前突。
详细向患者阐述手术提前方案与传统术前正畸方案的优缺点及治疗风险后,患者选择手术提前方案并签署知情同意书。拼对模型后发现,该患者不存在明显的手术 干扰点,故直接行正颌手术纠正骨性不调。术前粘贴矫治器,置入0.356 mm(0.014英寸)镍钛圆丝作为正畸初始弓丝。转正颌外科行下颌双侧升支矢状劈开术。术中全麻下于上下颌前牙区及后牙区行种植体支抗植入术。术后2周去除颌间牵引,术后4周去除咬合板后行术后正畸。术后种植体支抗颌间牵引预防复发。术后正畸25个月,总疗程26个月。
干扰点,故直接行正颌手术纠正骨性不调。术前粘贴矫治器,置入0.356 mm(0.014英寸)镍钛圆丝作为正畸初始弓丝。转正颌外科行下颌双侧升支矢状劈开术。术中全麻下于上下颌前牙区及后牙区行种植体支抗植入术。术后2周去除颌间牵引,术后4周去除咬合板后行术后正畸。术后种植体支抗颌间牵引预防复发。术后正畸25个月,总疗程26个月。
成人严重骨性Ⅲ类错 多采用正畸-正颌联合治疗,包括术前正畸、正颌手术和术后正畸。术前正畸的目的在于排齐、整平牙列,去除牙齿代偿,暴露骨性错
多采用正畸-正颌联合治疗,包括术前正畸、正颌手术和术后正畸。术前正畸的目的在于排齐、整平牙列,去除牙齿代偿,暴露骨性错 的真实情况,最大程度地保证术后咬合稳定。但去代偿可引起患者面型、功能进行性恶化。
的真实情况,最大程度地保证术后咬合稳定。但去代偿可引起患者面型、功能进行性恶化。
Nagasaka等[9]于2009年提出手术优先方法(surgery first approach, SFA),即治疗最初不行术前正畸,先通过正颌手术纠正骨性不调,解决患者对外貌的主要诉求,而将排齐、整平和牙齿去代偿移至术后正畸。这样可避免长时间的术前正畸对患者面型、口腔功能和心理的负面影响,而且由于术后颌骨位置发生改变,软组织新环境随之建立,又可减小牙齿去代偿过程中来自口周肌肉的阻力;同时,正颌手术可引起局部骨代谢加快,牙周韧带中玻璃样坏死时间缩短,成骨和破骨活动活跃,进而加速术后牙齿移动[10,11]。但由于缺乏术前正畸,无法以牙齿位置预测术后效果,而且由于正颌手术后患者咬合稳定性下降,SFA术后复发的风险大大增加。有学者通过分段截骨解除手术 干扰,增强术后稳定性[12],但分段截骨可延长手术时间,术中出血及输血风险增加,术后骨愈合不良及骨坏死风险增大。SFA虽然能在治疗最初显著改善患者面型,但适用范围较窄。
干扰,增强术后稳定性[12],但分段截骨可延长手术时间,术中出血及输血风险增加,术后骨愈合不良及骨坏死风险增大。SFA虽然能在治疗最初显著改善患者面型,但适用范围较窄。
针对以上优缺点,本课题组提出手术提前的正畸-正颌联合治疗方案,即术前正畸在最短时间内(0~6个月)消除或减少手术 干扰,建立相对稳定的术后咬合,术后正畸完成大部分的排齐、整平和牙齿去代偿。本课题组临床实践发现,对于成年骨性Ⅲ类错
干扰,建立相对稳定的术后咬合,术后正畸完成大部分的排齐、整平和牙齿去代偿。本课题组临床实践发现,对于成年骨性Ⅲ类错 患者,正颌手术的
患者,正颌手术的 干扰多表现为上颌第二磨牙伸长、个别牙齿伸长、颊倾或舌倾和牙弓宽度不调。以上问题可通过种植体支抗和手术辅助扩弓等方式在短时间内解决。手术提前的正畸-正颌联合治疗方案可在治疗早期改变患者面型,避免依赖分段截骨术获得术后稳定的咬合,降低手术风险;同时利用术后牙齿移动加速的现象快速排齐牙列[13,14],兼顾美观和术后咬合稳定性。本文两例病例矫治后的下前牙仍有少量舌倾代偿,主要缘于患者下前牙区骨板厚度较薄,进一步去除代偿可能导致患者骨开裂甚至骨开窗。同时这两例患者均采用单颌手术,但单颌手术并非手术提前方案的绝对适用标准,事实上,双颌手术往往能为下颌后退提供更多的空间,具体需要根据患者的自身情况评估;目前本课题组超过半数的手术提前正畸-正颌联合治疗患者采用双颌手术,而且手术提前方案较多应用于骨性Ⅲ类错
干扰多表现为上颌第二磨牙伸长、个别牙齿伸长、颊倾或舌倾和牙弓宽度不调。以上问题可通过种植体支抗和手术辅助扩弓等方式在短时间内解决。手术提前的正畸-正颌联合治疗方案可在治疗早期改变患者面型,避免依赖分段截骨术获得术后稳定的咬合,降低手术风险;同时利用术后牙齿移动加速的现象快速排齐牙列[13,14],兼顾美观和术后咬合稳定性。本文两例病例矫治后的下前牙仍有少量舌倾代偿,主要缘于患者下前牙区骨板厚度较薄,进一步去除代偿可能导致患者骨开裂甚至骨开窗。同时这两例患者均采用单颌手术,但单颌手术并非手术提前方案的绝对适用标准,事实上,双颌手术往往能为下颌后退提供更多的空间,具体需要根据患者的自身情况评估;目前本课题组超过半数的手术提前正畸-正颌联合治疗患者采用双颌手术,而且手术提前方案较多应用于骨性Ⅲ类错 及偏斜畸形,上下颌牙列轻中度拥挤,U1/SN(上颌中切牙与前颅底所成角度)≤112°或IMPA(下颌中切牙与下颌平面所成角度)≥70°,上下颌宽度不调小于3 mm,Spee曲线小于4 mm的非减数患者。以上病例均较易在最短时间内通过最少的术前正畸解除手术
及偏斜畸形,上下颌牙列轻中度拥挤,U1/SN(上颌中切牙与前颅底所成角度)≤112°或IMPA(下颌中切牙与下颌平面所成角度)≥70°,上下颌宽度不调小于3 mm,Spee曲线小于4 mm的非减数患者。以上病例均较易在最短时间内通过最少的术前正畸解除手术 干扰,获得稳定的术后咬合。总之,手术提前的正畸-正颌联合治疗需要正畸医师与正颌外科医师密切配合,严格筛选病例,并在术后密切随访,防止复发。
干扰,获得稳定的术后咬合。总之,手术提前的正畸-正颌联合治疗需要正畸医师与正颌外科医师密切配合,严格筛选病例,并在术后密切随访,防止复发。
手术优先(surgery-first)和手术提前(surgery-early)的正畸-正颌联合治疗是当前正颌外科学中比较热门的两个领域。"手术提前的正畸-正颌联合治疗矫治成人骨性Ⅲ类错 畸形二例"一文的作者用以上方法对两例骨性Ⅲ类错
畸形二例"一文的作者用以上方法对两例骨性Ⅲ类错 患者进行了有益的探索,临床上有一定的积极意义。病例1的诊断为安氏Ⅲ类错
患者进行了有益的探索,临床上有一定的积极意义。病例1的诊断为安氏Ⅲ类错 畸形,毛氏Ⅱ1,骨性Ⅲ类,下颌前突伴偏斜;治疗采取了手术提前的正颌外科手术,即先行2个月的正畸治疗,初步解除
畸形,毛氏Ⅱ1,骨性Ⅲ类,下颌前突伴偏斜;治疗采取了手术提前的正颌外科手术,即先行2个月的正畸治疗,初步解除 干扰后对患者行下颌双侧升支矢状劈开后退+鼻旁双侧植骨手术,术后口内戴咬合板1个月,再行13个月正畸治疗,总疗程16.5个月,取得了较好的疗效。病例2的诊断为安氏Ⅲ类错
干扰后对患者行下颌双侧升支矢状劈开后退+鼻旁双侧植骨手术,术后口内戴咬合板1个月,再行13个月正畸治疗,总疗程16.5个月,取得了较好的疗效。病例2的诊断为安氏Ⅲ类错 畸形,毛氏Ⅱ1+Ⅳ2,骨性Ⅲ类,上颌后缩下颌前突;治疗采取了手术优先的正颌外科手术,即直接行下颌双侧升支矢状劈开后退术,术后再行正畸治疗25个月,总疗程26个月,也取得了较好的临床疗效,患者对治疗结果满意。
畸形,毛氏Ⅱ1+Ⅳ2,骨性Ⅲ类,上颌后缩下颌前突;治疗采取了手术优先的正颌外科手术,即直接行下颌双侧升支矢状劈开后退术,术后再行正畸治疗25个月,总疗程26个月,也取得了较好的临床疗效,患者对治疗结果满意。
该文涉及4个方面的问题,说明如下:①手术优先的正颌外科历史,正颌外科的历史最早可追溯到1849年由Hullihen首先报道的下颌前突畸形的正畸-正颌联合治疗病例。随后出现了矫治下颌前突畸形的下颌体或下颌支不同术式。1957年Trauner和Obwegeser介绍了下颌升支矢状劈开术,标志着现代正颌外科学时代的开启。20世纪60年代的正颌外科较少在术前进行正畸治疗,当时的正颌外科手术多在正畸治疗前或在正畸结束拆除矫治器后进行,因此手术优先的正颌外科在当时相当普遍。但学者们很快发现这种手术的稳定性差,下颌后退幅度有限,而术前的牙齿矫正有助于解决这些问题。Worms等将这种正畸优先理念用于所有正颌患者,包括下颌前突、下颌后缩、垂直向骨性畸形伴前牙开 或深覆
或深覆 ,并强调:理想的正颌手术应在手术前去除所有的牙齿代偿后进行。1970年后这种正畸优先模式成为正颌外科的标准治疗模式。近年William Bell指出这种正颌外科治疗模式过于复杂、创伤大、费时、费用昂贵、疗效预测性不理想。2007年他的团队率先在美国德克萨斯大学西南医疗中心举办了正颌外科的模式转移研讨会(Paradigm Shift of Orthognathic Surgery),目的是使牙颌面畸形的治疗简单化、减少创伤、缩短疗程、降低费用和提高疗效预测性。最初的研讨会侧重探讨数字三维医学图像重建技术在正颌外科领域的应用。2008年韩国医师Won在美国口腔颌面外科医师协会(American Association of Oral and Maxillofacial Surgeons, AAOMS)会议上报道了一组979例牙颌畸形患者的正颌手术,其中861例采用手术优先方式(88%),117例采用正畸优先方式(12%);结论是选择合适的病例进行手术优先联合术后正畸治疗可取得非常有效、省时的效果。2009年Nagasaka等在Journal of Clinical Orthodontics上报道了手术优先的方法。至2011年William Bell在美国休斯顿举办"加速正颌外科手术、提高正畸效率"的讲习班,由此引起了学术界对手术优先正颌外科的广泛关注。②手术提前的正颌外科手术文献已有报道,可见该文参考文献[13,14]。此类手术介于传统正颌外科与手术优先的正颌外科手术之间,利用较短时间的术前正畸治疗,解决患者存在的可明显影响
,并强调:理想的正颌手术应在手术前去除所有的牙齿代偿后进行。1970年后这种正畸优先模式成为正颌外科的标准治疗模式。近年William Bell指出这种正颌外科治疗模式过于复杂、创伤大、费时、费用昂贵、疗效预测性不理想。2007年他的团队率先在美国德克萨斯大学西南医疗中心举办了正颌外科的模式转移研讨会(Paradigm Shift of Orthognathic Surgery),目的是使牙颌面畸形的治疗简单化、减少创伤、缩短疗程、降低费用和提高疗效预测性。最初的研讨会侧重探讨数字三维医学图像重建技术在正颌外科领域的应用。2008年韩国医师Won在美国口腔颌面外科医师协会(American Association of Oral and Maxillofacial Surgeons, AAOMS)会议上报道了一组979例牙颌畸形患者的正颌手术,其中861例采用手术优先方式(88%),117例采用正畸优先方式(12%);结论是选择合适的病例进行手术优先联合术后正畸治疗可取得非常有效、省时的效果。2009年Nagasaka等在Journal of Clinical Orthodontics上报道了手术优先的方法。至2011年William Bell在美国休斯顿举办"加速正颌外科手术、提高正畸效率"的讲习班,由此引起了学术界对手术优先正颌外科的广泛关注。②手术提前的正颌外科手术文献已有报道,可见该文参考文献[13,14]。此类手术介于传统正颌外科与手术优先的正颌外科手术之间,利用较短时间的术前正畸治疗,解决患者存在的可明显影响 关系稳定的
关系稳定的 干扰,但不像传统术前正畸那样需要完全排齐、整平牙列和去代偿等,提前实施正颌外科手术。一般术前正畸时间需3~6个月。③手术优先或手术提前的治疗+正畸治疗的总疗程为6~12个月。该文2例患者,1例手术提前,1例手术优先,总疗程分别为15.5个月和26个月,作者若能说明总疗程较长的原因会更好。④手术方案的设计,从病例1的临床检查和头影测量分析结果可见,患者同时存在上颌骨的矢状向发育不足和上牙中线偏斜,因此手术设计若能适当减少下颌后退,增加LeFortⅠ型截骨前移+上牙中线矫正手术,则在面型和牙齿美观方面可取得更理想的效果。病例2的临床检查和头影测量分析均提示存在轻度的上颌骨矢状向发育不足,诊断中也有上颌骨发育不足,但正颌手术中未对上颌畸形进行矫正。作者在术前分别与2例患者进行了关于手术方案的有效沟通,最后选择了单颌手术的方案,值得称道,可以有效避免医患之间可能出现的矛盾。
干扰,但不像传统术前正畸那样需要完全排齐、整平牙列和去代偿等,提前实施正颌外科手术。一般术前正畸时间需3~6个月。③手术优先或手术提前的治疗+正畸治疗的总疗程为6~12个月。该文2例患者,1例手术提前,1例手术优先,总疗程分别为15.5个月和26个月,作者若能说明总疗程较长的原因会更好。④手术方案的设计,从病例1的临床检查和头影测量分析结果可见,患者同时存在上颌骨的矢状向发育不足和上牙中线偏斜,因此手术设计若能适当减少下颌后退,增加LeFortⅠ型截骨前移+上牙中线矫正手术,则在面型和牙齿美观方面可取得更理想的效果。病例2的临床检查和头影测量分析均提示存在轻度的上颌骨矢状向发育不足,诊断中也有上颌骨发育不足,但正颌手术中未对上颌畸形进行矫正。作者在术前分别与2例患者进行了关于手术方案的有效沟通,最后选择了单颌手术的方案,值得称道,可以有效避免医患之间可能出现的矛盾。
 正颌外科的术前术后正畸[J].口腔正畸学杂志,1994,1(4): 167-169.
正颌外科的术前术后正畸[J].口腔正畸学杂志,1994,1(4): 167-169.
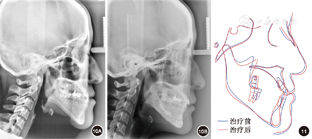
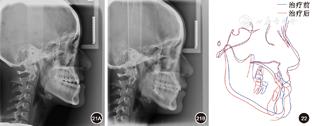
 覆盖正常。全口曲面体层X线片示牙根排列基本平行。患者对早期即解决主诉感到满意,治疗前后头颅侧位X线片及头影描迹重叠图见
覆盖正常。全口曲面体层X线片示牙根排列基本平行。患者对早期即解决主诉感到满意,治疗前后头颅侧位X线片及头影描迹重叠图见
























