
翼外肌在颞下颌关节紊乱病(temporomandibular disordors,TMD)的发病机制中有重要作用,MRI是诊断TMD的金标准,本文阐述了翼外肌常见病变(炎症、肥大、萎缩、挛缩)、功能和结构改变的MRI评估,为增加临床医师对TMD诊疗及评估的认识提供参考。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
经全国继续医学教育委员会批准,本刊开设继教专栏,2022年从第2期至第8期共刊发10篇继教文章,文后附5道单选题,读者阅读后可扫描标签二维码答题,每篇可免费获得Ⅱ类继教学分0.5分,全年最多可获5分。
颞下颌关节紊乱病(temporomandibular disordors,TMD)是一组包括颞下颌关节及咀嚼肌疼痛及功能障碍的疾病[1, 2]。TMD发病机制复杂,目前尚不清楚[3]。翼外肌的主要功能是伸下颌产生侧向运动[1,4],稳定和协调盘-髁突复合体[1],其作用在颞下颌关节复杂运动中必不可少,在TMD患者中翼外肌改变已引起临床医师的关注。
翼外肌通常分为上头和下头。上头主要作用于下颌闭口、后退和同侧运动,下头是在开口、前伸和对侧运动中起作用[5, 6]。上头起自蝶骨大翼颞下面,止于关节盘、部分关节囊、翼状窝及髁突;下头起自翼突外板外侧面,止于翼状窝及髁突颈部[7]。上头附着点通常分为3种类型:Ⅰ型,上头附着于关节盘,下头附着于髁突;Ⅱ型,上头附着于关节盘和髁突,下头附着于髁突;Ⅲ型,上头附着于关节盘,翼外肌的中间部分(上、下头汇合处发出)及下头附着于翼状窝及髁突(图1)[4,6, 7]。多数研究发现翼外肌上头附着点与关节盘移位的差异并无统计学意义[5, 6,8, 9, 10]。
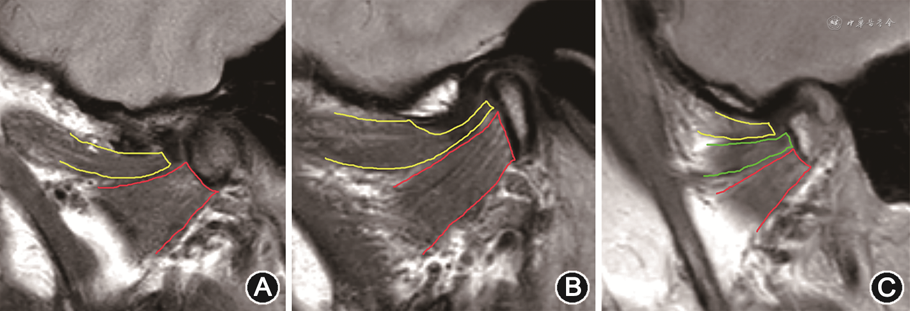

注:黄线示翼外肌上头;红线示翼外肌下头;绿线示翼外肌中间部分
MRI具有多参数、多序列、多平面、任意角度成像及无放射性电离辐射的特点,软组织分辨率高,被认为是诊断TMD的金标准[4,11, 12],用于评估翼外肌结构和功能的改变。
常规MRI检查序列评估翼外肌主要采用斜矢状位的质子密度加权成像(proton density weighted imaging,PDWI)和快速自旋回波脂肪抑制T2加权成像(T2 weighted imaging with fat saturation,T2WI-FS)及横轴位T2WI-FS。翼外肌的病理改变主要包括肌肉改变(炎症、肥大、萎缩、挛缩等)和肌腱改变(肌腱断裂、部分断裂及腱鞘积液等)。
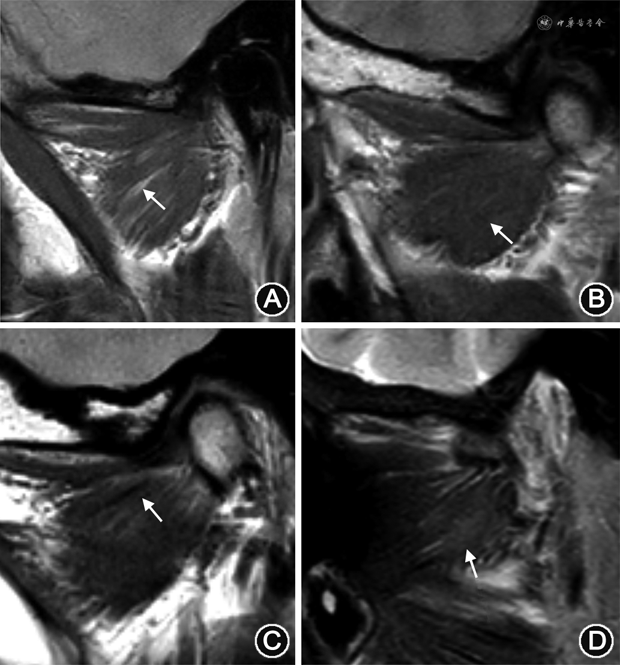
翼外肌萎缩表现为PDWI图像上肌肉内出现脂肪信号替代,但大小无变化(图2A);肥大表现为肌腹体积增大,中部轮廓呈凸出改变,但信号均匀(图2B);挛缩表现为肌腹增大,其内出现纤维化,在PDWI及T2WI-FS图像上出现线样低信号(图2C)[1,11]。翼外肌出现炎症时,T2WI-FS图像出现高信号,表示水肿改变(图2D)[13]。

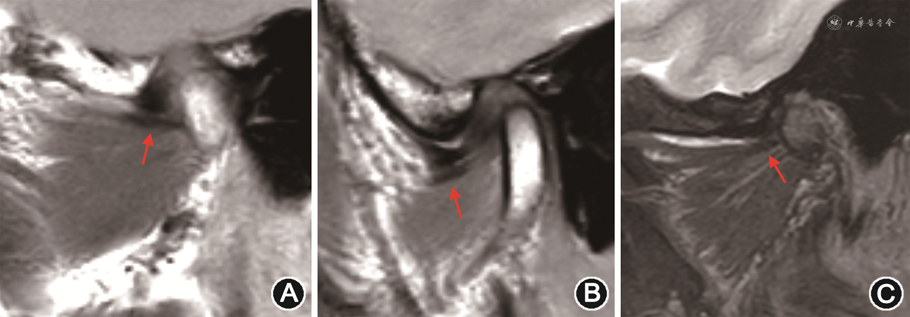
正常翼外肌上头肌腱在PDWI图像上呈管状均匀低信号(图3A),下头肌腱呈扁平线状均匀低信号(图3B)[14];需要注意的是,Ⅲ型的中间部分的肌腱是由上头底部和下头顶部两束肌腱组成,位于附着点偏外侧份,在PDWI图像上信号与关节盘相仿,易误认为关节盘前移位[7]。肌腱断裂或部分撕裂,是慢性退变和(或)炎症最严重的后果,表现为肌腱纤维全部或部分信号不连续,PDWI及T2信号增高,完全断裂肌腱呈挛缩表现(图3C),部分可见腱鞘周围积液,PDWI及T2WI-FS上呈高信号;增强扫描可见强化[14]。

翼外肌与髁突的角度与关节盘侧向移位有关[15]。横轴位T2WI-FS图像测量经髁突长轴连线与同侧翼外肌下头长轴的交角(图4),角度增大可致关节盘向内侧移位,角度减小可致关节盘向外侧移位[15]。
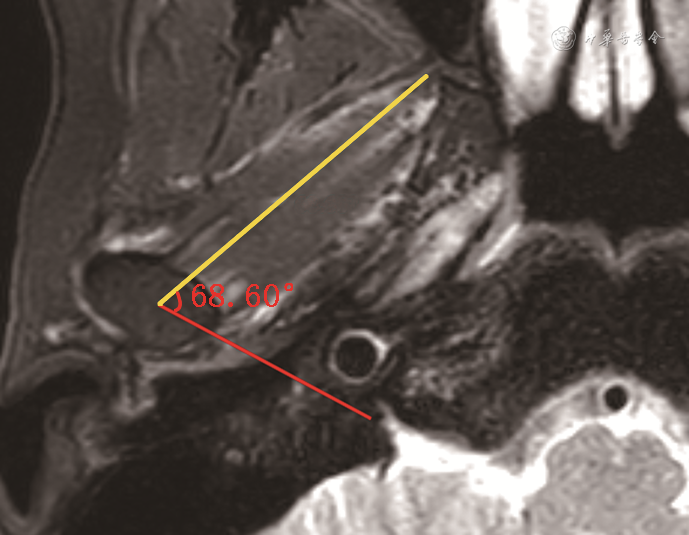

注:黄线示经翼外肌下头长轴,红线示髁突长轴
翼外肌收缩程度与关节盘移位相关[5,16],尤其是上头。翼外肌痉挛可致关节盘移位[5],关节盘可复性移位时翼外肌上头功能代偿致活动过度[1],当病情进展致不可复性移位时,翼外肌功能失代偿致肌肉萎缩,活动减低[5,16]。三维T2WI-FS是采用三维薄层容积采集,可通过多平面重建技术重建翼外肌,在斜轴位图像获取翼外肌上头最大截面,测量张口位及闭口位翼外肌上头最大长度(图5),两者差值即为翼外肌上头收缩长度,反映其运动功能[16]。关节盘不可复性移位翼外肌收缩度显著低于可复性移位,可作为评估TMD严重程度的一个影像学指标[16]。
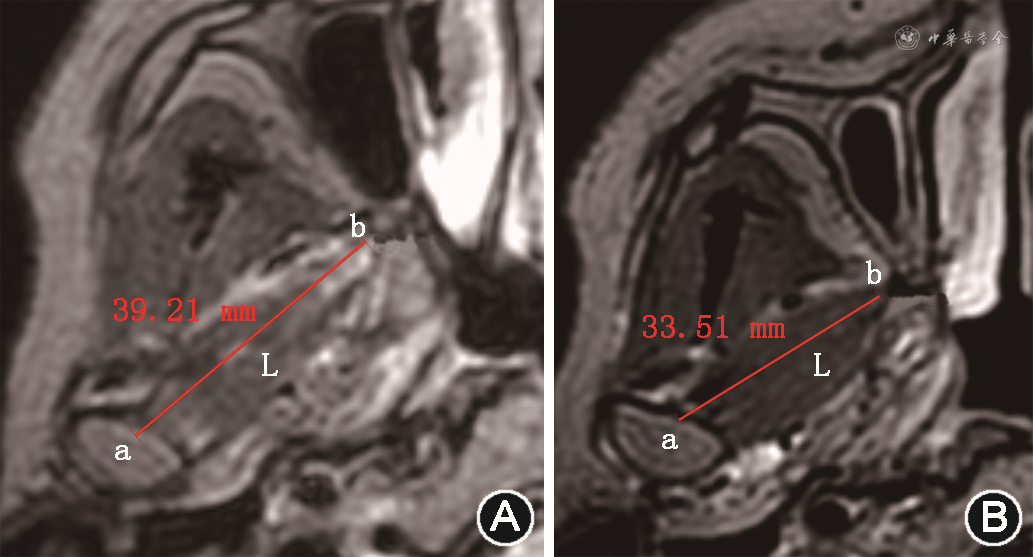

注:a点为髁突中点;b点为翼外肌上头;线段L为翼外肌上头长轴长度
体素内不相干运动(intravoxel incoherent motion,IVIM)成像是一种通过多个敏感扩散因子(b)数值(图6A)及双指数拟合的DWI成像技术[17, 18],主要参数包括:①慢弥散系数D,反映真实的弥散信息,代表实际弥散对弥散信号衰减的贡献(图6B);②快弥散系数D*,反映的是灌注信息,又称灌注系数,代表灌注对弥散图像信号衰减的贡献(图6C);③灌注分数(perfusion fraction,f),反映了血流量(图6D)。研究发现不可复性关节盘移位患者的翼外肌上头血流灌注分数较关节盘位置正常者显著增高[18],反映局部血容量增多,提示炎症反应;而伴有颞下颌关节骨关节炎患者的翼外肌上头及下头的水分子扩散参数D均显著增高,可能是由于肌肉萎缩导致的细胞外间隙增宽所致。这两个参数在一定程度上反映了肌肉的病理改变。
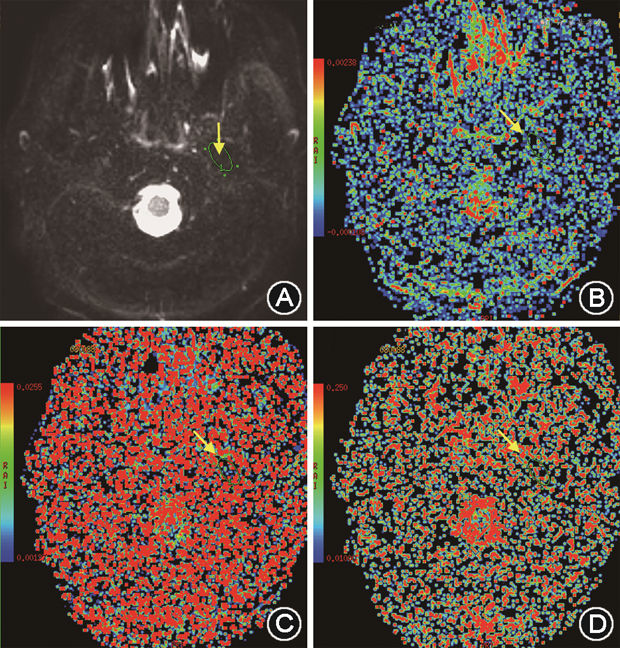

注:箭头指示感兴趣区
扩散张量成像(diffuse tension imaging,DTI)是一种基于细胞膜和亚细胞结构对水分子扩散的限制,通过测量3个正交方向的水分子扩散强度映射出生物组织水分子在体内扩散特性的功能MRI成像技术,可同时无创评估翼外肌形态和功能改变[19],其表观扩散系数(apparent diffusion coefficient,ADC)见图7,与本征值增加与TMD关节盘移位严重程度接近线性关系,提示微观结构发生病理改变,也意味着DTI扩散参数可作为评估翼外肌功能亢进严重程度的一个指标[20]。
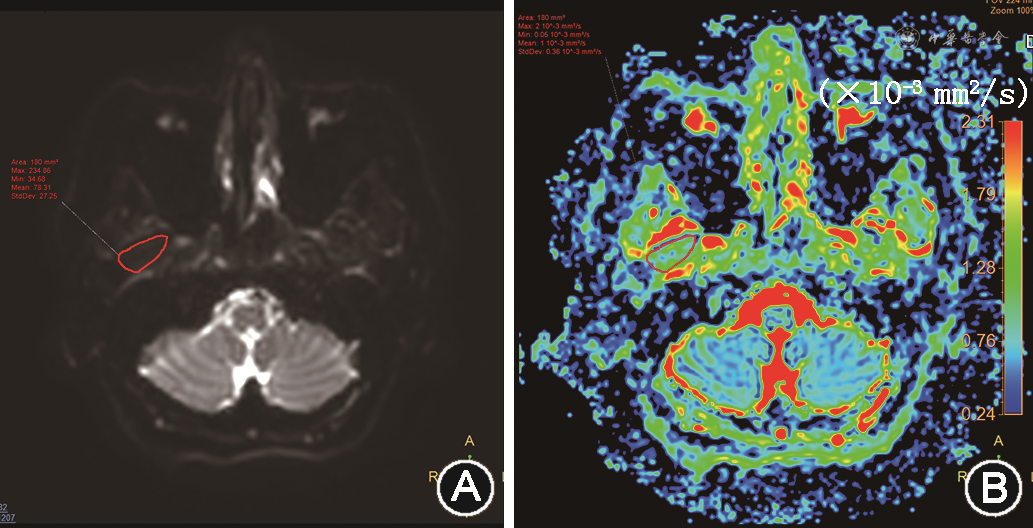

其他评估翼外肌功能的影像学方法还包括测量翼外肌信号强度和纹理特征分析。研究发现伴或不伴偏头痛的TMD患者测量T1WI、T2WI、T2WI-FS及FLAIR图像翼外肌的信号强度增高[13,21, 22],可能与翼外肌发生水肿[13,21]或含水的变性[21]及脂肪变性[13]有关。纹理特征分析发现对比度、熵、角二阶矩、相关性、逆差矩、面积、变异系数、平均信号强度和偏度与关节盘前移位TMD患者的翼外肌功能有关[3,12,23]。
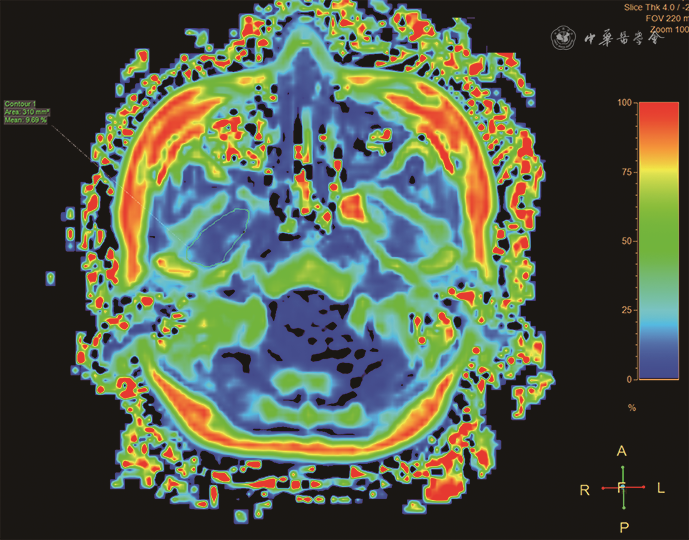
常规PDWI图像可观察翼外肌脂肪浸润,但不易评估微量的脂肪浸润。T1加权Dixon 序列(T1 weighted Dixon sequence)是基于化学位移进行水脂分离的一种磁共振成像技术,可发现肉眼不能识别的微量脂肪并做定量分析(图8)[23]。研究发现关节盘不可复性移位者的翼外肌脂肪成分(4.63%)较关节盘位置正常者(3.65%)轻度增高且具有统计学差异[23],因此,T1加权 Dixon序列可作为TMD进展的监测工具之一。

翼外肌体积也反映其结构变化。伴有偏头痛的TMD患者翼外肌体积增大[21,24],可复性关节盘前移位患者的翼外肌体积增大,而不可复性关节盘前移位患者的翼外肌体积减小[25],随着TMD进展,翼外肌功能从代偿到失代偿的转变,从而影响翼外肌结构的变化。
随着MRI技术的进展,翼外肌在TMD中的作用机制逐步被认识和深入,临床医师需要重视翼外肌病变、功能和结构的改变,有利于TMD患者的早期诊疗、评估及监测。
解放军总医院海南医院放射诊断科许欢主治医师在文章整理、文献查阅等方面的工作;解放军总医院海南医院放射诊断科张晓欢主管技师在图像扫描、后处理等方面的工作
所有作者声明不存在利益冲突
1. 关于翼外肌解剖的错误说法是()
A. 翼外肌通常分为上头和下头
B. 翼外肌上头起自蝶骨大翼颞下面,下头起自翼突外板外侧面
C. 翼外肌上头附着点共分为三型
D. 翼外肌上头附着点与关节盘移位明显相关
2. 翼外肌的病理学改变不包括()
A. 肌肉改变及肌腱改变
B. 翼外肌肌肉改变主要包括萎缩、肥大、挛缩及炎性改变
C. 翼外肌肥大与挛缩的鉴别主要在于挛缩可同时并发纤维化改变
D. 翼外肌炎症或外伤时可表现为水肿改变,T1WI可表现为高信号
3. 关于翼外肌易误诊的错误说法是()
A. 正常翼外肌上头肌腱在PDWI图像上可表现为管状均匀低信号易误诊为关节盘前移位
B. 正常翼外肌下头肌腱可表现为扁平现状均匀低信号,易误诊为关节盘前移位
C. 翼外肌上头Ⅲ型附着点的中间部分肌腱易误诊为关节盘前移位
D. 翼外肌挛缩易误诊为肥大
4. 关于翼外肌与盘-髁关系,说法正确的是()
A. 翼外肌与髁突的角度与关节盘侧向移位有关
B. 翼外肌与髁突的角度测量,即经髁突长轴连线与翼外肌上头长轴的夹角
C. 翼外肌与髁突的角度越大,越容易引起关节盘外侧移位
D. 翼外肌与髁突的角度越小,越容易引起关节盘内侧移位
5. 关于翼外肌功能影像学评估说法错误的是()
A. 翼外肌的收缩程度与关节盘移位相关,尤其是下头
B. 关节盘可复性移位进展到不可复性移位,预示着翼外肌上头功能从代偿到失代偿的改变
C. 三维T2加权成像脂肪抑制序列可准确测量闭口位及张口位翼外肌的长度,即收缩程度,进而评估翼外肌的代偿性功能
D. IVIM成像可以评估翼外肌的局部血容量改变及肌肉萎缩改变,而DTI扩散参数可用于评估翼外肌功能亢进的严重程度



























