
气管-胸腔胃瘘是食管癌切除术后严重且威胁生命的并发症之一,其临床症状比常见的气管食管瘘更为凶险,肺部感染可能性极大;且一旦瘘口增大,由于大量吸入的气体流入胃腔,患者将出现呼吸功能下降、呼吸衰竭等,病死率极高。对于这类疾病,目前内、外科处理的疗效均较差,故临床应给予足够重视及积极诊治。本文报道1例应用可弯曲支气管镜下置入室间隔封堵器的方式治疗晚期食管癌术后气管-胸腔胃瘘患者。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
气管-胸腔胃瘘是食管癌切除术后严重且威胁生命的并发症之一,其临床症状比常见的气管食管瘘更为凶险,肺部感染可能性极大;且一旦瘘口增大,由于大量吸入的气体流入胃腔,患者将出现呼吸功能下降、呼吸衰竭等[1],病死率极高。对于这类疾病,目前内、外科处理的疗效均较差,故临床应给予足够重视及积极诊治。本文将1例晚期食管癌术后气管-胸腔胃瘘患者应用可弯曲支气管镜下置入室间隔封堵器的方式进行封堵诊治,现报道如下。
患者男,64岁,因"食管癌术后4年余,进食呛咳伴痰血3 d"入院。患者4年前因进食哽咽就诊于当地医院,胃镜病理提示食管上段鳞癌,行食管胃部分切除,颈部食管-胃弓吻合器吻合术。术后规范行放、化疗治疗。之后一般状况较好,无恶心、呕吐,无反酸、嗳气,无进食哽咽等不适。3 d前患者活动后突发一次剧烈咳嗽后进食呛咳,咳较多黄白色泡沫痰伴少许痰血,量约100 ml/d,就诊于当地医院予以头孢哌酮舒巴坦联合左氧氟沙星抗感染并辅以化痰及止血处理,行胸部CT提示食管癌术后改变、气管食管瘘可能,给予置入胃管一根,患者为求进一步诊疗入我院。
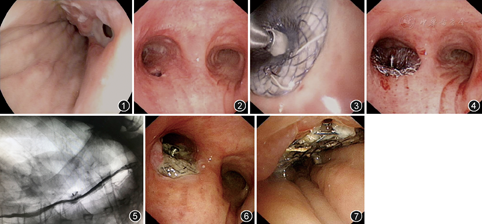
入院体检:体温37.1 ℃,脉搏84次/min,呼吸频率21次/min,血压95/56 mmHg(1 mmHg=0.133 kPa)。听诊双下肺散在湿啰音。入院后积极完善相关检查,加强静脉营养支持,第2天拔除胃管行胃镜检查,镜下见距门齿约25 cm处有一大小约6 mm×6 mm瘘口,旁侧呈凹陷样改变,局部黏膜充血肿胀(图1),给予活检并在胃镜引导下留置十二指肠营养管一根加强营养及胃肠减压管一根进行胃液抽吸。入院后第4天行局部麻醉下支气管镜检查术,术中见气管及两侧支气管内较多黏液性分泌物给予吸除,左主支气管近端膜部一瘘口形成,瘘口直径约6 mm(图2)。因患者血红蛋白仅76 g/L,为改善患者贫血状态,先后输注红细胞悬液3 U并复查血常规提示病情好转。胃镜活检病理提示黏膜慢性炎活动期。告知患者及家属病情及相关风险后,其积极要求封堵瘘口,考虑到患者食道支架容易移位,且气道内瘘口在隆突附近,需要选择气管分叉形支架(Y或L型)。患者及家属考虑后拒绝行气管/食管支架置入。经多学科专家会诊后,建议尝试跨适应证使用室间隔缺损(ventricular septal defect,VSD)封堵器进行封堵。与患者及家属反复沟通并报本院伦理委员会确认通过,制定知情同意书由患者及家属签字同意后,行可弯曲支气管镜下置入国产室间隔缺损封堵器(10 mm)一枚封堵瘘口。手术在全凭静脉麻醉下进行,改良后的操作流程较先天性心脏病释放封堵器流程更易于操作[2]。经支气管镜操作孔道置入输送钢缆,将钢缆头端伸出支气管镜外,将室间隔封堵器(SQFDA-II i10)手工顺时针旋转连在输送钢缆上,由助手在封堵器上涂抹润滑剂后并拉长,操作者提拉输送钢缆将封堵器完全回收至支气管镜操作孔道前端。经喉罩插入支气管镜,确定瘘口所在位置,在瘘口处确认腰部在瘘口正中间,释放胸腔胃内伞面,然后轻轻回撤,使胃壁与伞面紧贴,确定后再释放封堵器气管伞面至全部膨胀。少许用力推拉确认封堵器形态位置良好,逆时针旋转全部释放,后撤出输送钢缆。观察封堵器位置(图3,图4),确认合适稳定后退出内镜并复苏患者。术毕次日复查食道碘水造影提示无造影剂溢出(图5)。继续抗感染、十二指肠营养管及静脉营养支持等对症处理,1周后复查食道碘水造影依然未见渗漏,给予拔除营养管,改流质饮食,患者一般情况及精神状态均明显好转,3 d后出院。8个月后支气管镜随访,瘘口处封堵器在位且封堵良好(图6,图7),患者诉一般情况佳,偶有咳嗽,余无特殊。

气管-胸腔胃瘘是气道-消化道瘘中一类,虽然相对于气管食管瘘发生率低,但仍需引起临床的高度重视。因其常伴发感染,且病死率高,生存率低,患者生存质量极差,目前依然是非常棘手的一项危重疾病。其发生原因主要考虑为:术后放化疗所致的黏膜损伤,如溃疡、坏死、穿孔和气道损伤;其次有胃酸刺激、胃液腐蚀;同时有肿瘤复发、肺部感染以及长期营养不良等因素单独或共同所致。
相对于气管食管瘘,胸腔胃瘘中的胃液、胆汁等反流更严重,所以首先单纯的营养管留置型保守治疗无法解决瘘口问题。其次外科在胸腔胃瘘的处理也有相关报道[3,4,5,6,7],但手术时机选择很重要。Tom等回顾性分析了8例食管癌术后1个月内出现气道-胸腔胃瘘的患者,其中6例给予开胸瘘口修补手术,术后患者恢复良好;也有国外学者提出自体肌瓣封堵瘘口的方法,但因为手术难度大,国内暂时未见报道。近来,也有利用骨髓间质干细胞治疗瘘口[8]。而在微创治疗方面,支气管镜下对于<3 mm的瘘口可利用电烧灼、硬化剂或生物胶注入实现瘘口封堵。而对于5 mm以上的瘘口,介入支架治疗则是较好的选择。但食管支架通常不适用于胸腔胃瘘;经支气管镜或硬质气管镜下置入气管支架覆盖瘘口是一个相对比较理想的措施。但对于隆突部位的气管瘘口,我们只能选择分叉型气管覆膜支架或硅酮支架置入。置入后的并发症如支架贴合欠佳、异物感、痰液潴留、肉芽增殖等也不容小觑。国内外均有研究气管覆膜支架及硅酮支架治疗气道-胸腔胃瘘的报道[9],且近期效果良好、操作安全。吴雪梅等研究提出气管覆膜支架治疗患者术后生存时间最短2个月,最长32个月,中位生存时间5个月[10]。
本例患者因严重担心气管支架的并发症,经伦理委员会批准及患者和家属签订超适应证耗材使用知情同意书后采取室间隔缺损封堵器对瘘口进行封堵。VSD封堵器原用于先天性心脏病的封堵治疗,其结构是由两个伞面和中间的腰部形成一体式自膨胀结构,封堵器的腰部封堵瘘口,两侧的伞面紧密贴合并固定从而封堵瘘口。整体操作释放相对简单,位置不理想时可回收再释放。国外自2006年开始陆续有使用心脏类封堵器闭合气管瘘口的报道[11,12,13],成功率高于90%[14,15]。国内也有多篇关于房间隔缺损封堵器封堵支气管胸膜瘘的个案,且报道内的近期疗效尚可[9,16,17,18]。
相对于传统气管覆膜或硅酮支架,VSD封堵器操作简单,特殊情况下局部麻醉下也可以释放,另外其具备自身的优势,减少气道内的刺激,在实现封堵的同时基本不影响痰液排出。而且可进食流质,一定程度上提高了患者的生活质量和获得感。而经过改良后的置入方法,因减少了鞘管的使用,从而使置入方法与步骤更简略更易于操作。要强调的是,任何一种治疗的同时,都要给予积极有效的营养支持,这对于整体治疗效果至关重要。对于该类封堵器腰部问题,瘘口将始终无法愈合。本例患者仍在随访中,长期疗效系未知状态。和VSD封堵器经气管镜用于气管食管瘘内镜介入治疗一样,因病例选择、操作规范、疗效评价标准均未形成,仍有许多的争议及疑问。在使用过程中选择合适的适应证,关注其瘘口位置、大小、生存期等。一般来说对于金属覆膜支架或者硅酮支架封堵有困难的规则瘘口,大小在6~10 mm左右,且周围无明显炎症或坏死组织、再侵犯的肿瘤组织等,可考虑必要时使用室间隔封堵器封堵,但此种封堵方法瘘口无法愈合,且属于超范围使用,必须经过伦理委员会批准,目前不可广泛推广或作为首选治疗。随着技术的创新发展,未来气管-胸腔胃瘘的治疗一定会有更多的研究结果。
所有作者均声明不存在利益冲突



























