
临床治疗咯血的措施包括药物治疗、支气管动脉栓塞术、胸外科手术、支气管镜介入治疗。支气管活瓣起初被应用于肺减容术,近来被报道用于咯血的治疗。本文报道1例84岁患者,因右中叶支气管扩张症并发反复发作的咯血,经过药物及支气管动脉栓塞术治疗,咯血未得到控制。因高龄等因素,患者无法接受肺叶切除术,遂于支气管内置入1个型号为5.5的支气管活瓣,通过封堵右中叶支气管进行止血治疗。成功置入支气管活瓣后,咯血得到控制。随访6个月咯血未复发。该病例对于支气管活瓣治疗咯血有一定指导意义。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
患者男,84岁,因反复咯血45年,再发5个月于2020年11月16日来我院就诊。患者入院前45年患肺结核,治愈后出现反复发作的咯血,在病程的前40年内,咯血每年发作1~3次,表现为间歇发作的痰中带血,经胸部CT检查后诊断为右肺中叶支气管扩张症,近5年咯血加重。患者入院前4年行支气管镜检查,发现出血源自右肺中叶支气管,使用静脉止血药物(具体不详)后能暂时控制咯血,但数周之后即复发。患者入院前6个月,静脉止血药物未能控制咯血,患者行支气管动脉栓塞术后,咯血得到缓解,但3周后咯血复发。考虑到患者的右肺血管存在较广泛的侧支循环,再次支气管动脉栓塞术后咯血复发的概率高,因此未采取再次支气管动脉栓塞术治疗。经静脉药物治疗,患者咯血量从250 ml/d下降至50 ml/d,之后自当地医院转至我院进一步治疗。
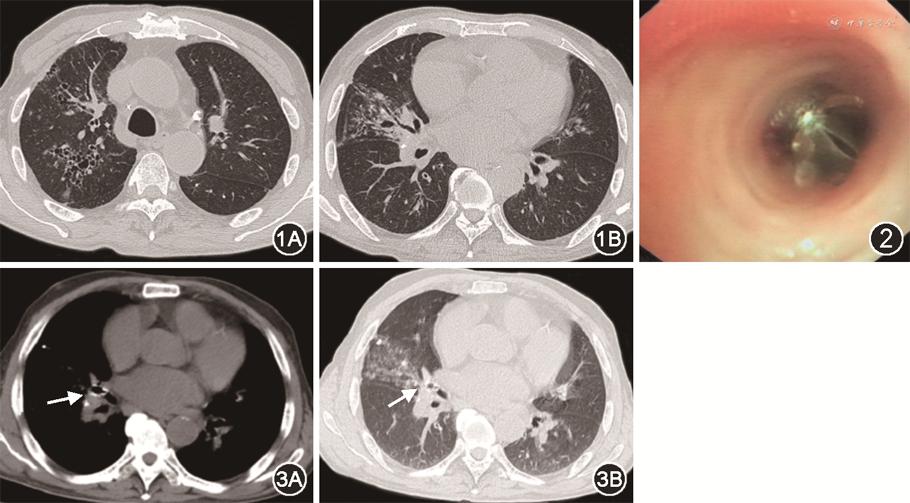
入院体格检查:呼吸20次/min,右肺闻及干啰音,无口唇紫绀,无颈静脉怒张,无杵状指,心肺腹未见其他异常。胸部CT示右肺中叶容量减少和炎性渗出,右中叶支气管扩张症,右上叶支气管轻度扩张症(图1)。由于该患者高龄,右中叶因为反复感染导致的局部粘连而难以实施右中叶切除术,故未行肺叶切除术治疗咯血。于2020年11月18日接受支气管镜介入治疗。静脉麻醉后,使用喉罩为患者供氧。可弯曲支气管镜(Olympus 1T260,日本)经喉罩内腔进入气管和支气管,发现右中间支气管和右中叶支气管内大量血块。清理血块后,见右中叶支气管内少量活动性出血。局部喷洒稀释肾上腺素(1∶10 000)止血后,置入1个型号为5.5的支气管活瓣(Zephyr endobronchial valve,PulmonX Inc.,美国)于右中叶支气管内(图2),支气管出血停止。术后患者未出现并发症,抗感染治疗3 d后出院。术后1个月,复查胸部CT示支气管活瓣在位良好(图3)。随访6个月咯血未复发,未出现并发症。

咯血是来源于气管、支气管或肺内的出血经气道排出的病理过程[1]。尽管多数咯血有自限倾向或经治疗而得到缓解,但反复咯血,尤其出现大咯血时,患者有窒息致死的风险。一旦出现大咯血,有效止血以及保护气管支气管避免大气道阻塞是挽救生命的关键。临床治疗咯血的措施包括药物治疗、支气管动脉栓塞术、肺叶切除术、支气管镜介入治疗。尤其当药物治疗、支气管动脉栓塞术无效时,支气管镜介入技术发挥着越来越重要的作用[2, 3]。支气管镜介入技术包括局部喷洒止血药物、支气管内消融术、临时置入支气管球囊封堵止血,以及可用于较长期止血的支气管封堵技术。支气管封堵技术通常指在出血支气管置入能够较长期留置的封堵耗材,如氧化再生纤维素[4]、支气管栓[5]、支气管活瓣[6]、气道支架[7],用于封堵出血支气管。
支气管活瓣是单向通气设计,即允许支气管远端的空气经瓣口流出,但近端的空气无法通过活瓣流入远端支气管内。支气管活瓣最初被用于治疗肺减容术[8],效果良好[9]。后来,支气管活瓣被应用于治疗难治性气胸[10]和支气管胸膜瘘[11]。近来,支气管活瓣还被用于治疗药物和支气管动脉栓塞术无效且无法接受肺叶切除术的大咯血患者。2014年,Koegelenberg等[6]报道了1例右上叶前段及左上叶尖段前段来源的大咯血患者;2017年,Lalla等[12]报道了1例大咯血伴有机械通气的患者;这2例患者均接受单纯支气管活瓣置入术,取得了良好的临床效果。2019年,Di Michiel等[13]报道了2例接受了纤维蛋白止血胶联合置入支气管活瓣治疗的咯血患者,咯血菌得到控制。
与气道支架、支气管栓等其他支气管阻塞物相同,支气管活瓣通过阻塞目标支气管而达到治疗咯血的目的。出血将被阻隔在远端支气管内,无法流入其他支气管和气管,从而止血并避免了大气道被血块阻塞而导致的窒息。与其他支气管阻塞物不同的是,支气管活瓣允许空气或分泌物自支气管远端流出。理论上,血流将通过支气管活瓣,自远端支气管进入其他支气管和气管,使治疗无效。然而,前述2例报道[6,12]及本文所报道的病例都只是单纯接受支气管活瓣置入术,气道出血却得到控制。原因或许是血液比空气或分泌物更黏稠,当血液流过支气管活瓣时,将黏附于活瓣的开口,并阻塞活瓣,使其成为双相都不连通的装置。这时,支气管活瓣与支气管栓的封堵原理相同。
与气道支架、支气管栓相比,支气管活瓣的置入操作更为简单。即便出现支气管活瓣移位,气管或主支气管也不容易被阻塞。相反,当气道支架出现移位时则存在一定的窒息风险。由此可见,与其他支气管封堵材料相比,支气管活瓣似乎有着自有的优势。当然,需要更多的临床病例或临床研究来证实这一结论。
所有作者声明无利益冲突



























