
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
患者男,51岁。因皮肤多发疣状物45年,伴左手臂溃疡出血3个月,于2013年5月6日入绍兴市中心医院骨科治疗。自诉6岁时无明显诱因双足背出现红色扁平丘疹,后泛发全身,部分融合。曾在当地医院诊断为"疣状新生物",而行冷冻和激光治疗,效果不显著。3个月前左手臂皮损突然增大,表面溃疡伴坏死出血。一般状况良好,无明显家族史。皮肤科检查:躯干、四肢、头面部密布灰黑色斑丘疹,大小不等,界限清楚;右手、双足及双下肢伸侧覆盖厚角化物,表面干燥,突出质硬皮角。右手关节活动障碍,左手臂因出血严重无法观察。实验室检查:鳞状上皮细胞癌抗原(SCC)7.8 μg/L,肌酸激酶(CK)1 003 U/L,血红蛋白86.0 g/L,中性粒细胞9×109/L。临床诊断"疣状新生物伴左手臂恶变出血"行截肢术。
大体观察:左手及前臂,手臂长32 cm,表面密布灰黑、灰白黄色丘疹,大小不等,大者圆形直径5 cm。手大小10 cm×5 cm×4 cm,指间间隙消失,表面突出多个结节,大者直径4 cm,小者直径2 cm(图1);切面乳头状,部分灰白坏死(图2)。镜下观察:表皮明显乳头瘤状增生,角化过度,棘层肥厚,颗粒层增生,棘层及颗粒层大量空泡细胞,胞核浓缩深染,胞质灰蓝色(图3,图4);多灶上皮呈向上向下乳头瘤样生长,底部圆钝,真皮较多炎细胞浸润,基底细胞复层,排列紊乱,异型性小(图5);部分全层异型,核分裂象易见,间质促纤维增生,角化珠形成,并见个别不典型汗管上皮(图6)。
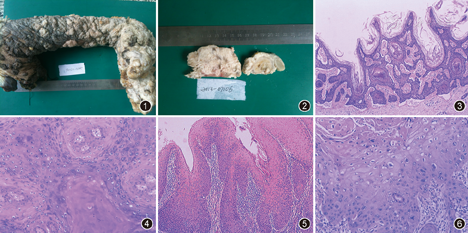

疣状表皮发育不良伴多发疣状癌及鳞癌。
患者出院随访1年,目前病情稳定未见进一步恶化。
疣状表皮发育不良(epidermodysplasia verruciformis,EV)1992年由Lewandowski和Lutz首先报道,患者由于存在细胞免疫缺陷,对特定人乳头状瘤病毒(HPV)易感而致病,是罕见的常染色体隐性遗传病。一般有家族史,但本例不明显。临床病程长,国内报道多为20~30年,长达45年者少见。儿童期发病,良性经过。随病程进展,多伴发皮肤鳞癌和基底细胞癌,罕见疣状癌。肿瘤的发生与病毒感染、紫外线照射有关,其中HPV5和HPV8是主要的致病因素。由于本例恶变前曾行激光治疗,但治疗过程不详,并有类似治疗后皮损检出HPV8的报道[1],推测肿瘤的发生能否与光源、光照时间及剂量有关,但需要更多资料证实。临床上EV的重要特点之一是形态多样且全身播散融合,这与HPV病毒的多样性和自融的特点有关;早期皮损呈扁平疣状、寻常疣样、小瘢痕样和皮角,少见的还有花斑癣样,突出皮面;中晚期皮损融合,甚至累及手心足底,恶变时灰白结节状,有出血坏死。本例躯干皮损呈脂溢性角化病样,十分罕见。
诊断除临床特点外,必须密切结合病理。病理表现:呈HPV感染形态,早期角化亢进,甚至角囊肿形成,棘层颗粒层轻度增生,特征性改变是细胞空泡化,胞质肿胀呈灰蓝色,尤见于颗粒层更有诊断意义。进一步发展,上皮增生更加明显,广泛的空泡化。晚期基底层细胞复层,排列不规则,上皮脚下延,空泡化细胞核变大深染,形状不规则,排列紊乱,有明显核分裂象。病变局限在上皮内为原位癌,如浸润间质则为鳞癌,有向汗管分化倾向,汗管上皮多不典型。本例镜下表现完全符合以上特点,结合临床,诊断EV伴疣状癌和鳞癌成立。
(1)疣状肢端角化症:此病多见手背、足背等处,很少累及掌心和足底面,散布半透明角化丘疹,不融合;病理上乳头瘤样增生成"教堂尖"样,无空泡形成。(2)恶性黑棘皮病:镜下也有乳头状增生,但无颗粒细胞空泡化的特点,且临床多见于皱褶部位,病史短,恶变前皮损突然消退,多合并内脏肿瘤如胃腺癌。(3)汗腺纤维腺瘤:本例小灶区域不典型增生,呈相互吻合的上皮条索,形态和汗腺纤维腺瘤合并鳞癌时有些相似,鉴别要点在与后者上皮条索位置较深,常达真皮中层,而本例位置表浅;其次,后者常见导管分化,有完整的护膜,纤维和血管增生明显,本例不明显;最后,临床上后者呈孤立到多发的红斑丘疹,多见于肢端,无EV相互融合角化明显的特点。(4)先天性外胚层发育不全:可与汗管纤维腺瘤伴发,临床和镜下主要为外胚层发育不全的表现,如皮肤变薄、干燥、毛发稀少及畸形等,鉴别并不困难。(5)其他HPV感染性疾病:如扁平疣,EV呈扁平疣状时,往往分布更广泛,皮损更平,数目更多,并可自融,无自限性。临床与病理难以区分时,可做电镜或特异HPV的DNA检测帮助确诊,本例诊断明确,加之条件限制,HPV检测还需后续完善。共聚焦激光扫描显微镜(CLSM)对诊断和监测病情动态变化也有一定特征性[2]。此外,本例实验室检查SCC增高,对提早预测肿瘤发生也有一定价值。
尚无肯定的治疗方法,对重度角化伴功能障碍者可采取局部剥除加药物治疗;若同时伴发肿瘤,因肿瘤多是原位和低度恶性的,也可做局部切除,禁忌放射治疗。本例病情严重,因患者要求,遂行截肢手术。临床上,最好早期行皮肤活检确诊,然后选择最佳治疗方案;病理上,因活检标本比截肢标本更常见,故在标本有限的情况下,要提高认识,正确取材(尤其是坏死出血区要多取材),密切结合临床,避免漏诊和误诊。一旦确诊,提醒患者减少日光曝晒以防止癌变,并及时做好家庭成员筛查都是十分必要和有意义的。


























