
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
产后出血是产科最常见的并发症,是我国产妇死亡的首位原因。当产后出血治疗无效或危及生命时,往往采取子宫切除手术。随着二胎生育政策的放开,难治性或不明原因产后出血及子宫切除发生率会有所增加。产后出血子宫切除因属意外性、紧急性脏器切除,极易产生医疗纠纷或牵涉到事故鉴定,病理诊断对于明确病因和最终诊断至关重要。然而,相当多的医师对于产科子宫的评价和诊断较为生疏。日常诊断工作中发现的问题很多,本文对此作一综合阐述,以增强对产后出血的认识,提高诊断正确率。
产后出血是指阴道分娩胎儿娩出后24 h内失血量超过500 mL,剖宫产时超过1 000 mL。产后大出血最常见的原因依次为:子宫收缩乏力、胎盘因素、软产道裂伤及凝血功能障碍(羊水栓塞等)。晚期产后出血指分娩24 h后,阴道持续或间断出血,或突然大量出血,可致失血性休克等。晚期产后出血的原因多为胎盘/胎膜残留、子宫(胎盘部位)复旧不全、感染、剖宫产切口裂开、滋养细胞病变等[1,2,3]。产后切除子宫多属危急情况发生,临床处理无效及防止失血性休克失代偿、危及生命时才会选择,病理医师要高度重视。要结合临床情况和诊断,有的放矢地对子宫标本重点观察和全面取材,尽可能对大出血的原因做出正确判断和合理解释。
病理医师拿到产科子宫标本,应先大致了解临床情况,了解子宫切除原因,全面观察并详细记录。结合临床诊断重点观察以下内容:子宫的形态、肌壁的厚度和张力;宫腔面是否平整,有无残留物,残留物的范围及生长特点;重点观察出血部位,出血区的范围、大小、深度和界限,子宫下段有无破裂口,观察组织的完整性。注意下段侧壁的裂伤极易和手术创面混淆,要进行鉴别。裂伤部位界限模糊、破损范围大,出血区域广,损伤深浅不一;手术创面新鲜、齐整,出血区域边缘浅而一致可以鉴别。如有游离的血凝块,应寻找可能的血肿位置。子宫的颜色苍白或浅红色,提示缺血及贫血状态;如为暗红或深褐色,提示淤血或出血。子宫的内膜肌层应界限清晰,出现腔隙状、海绵状区域或其他异常要全层取材,对比观察。
子宫标本的取材要结合临床诊断有重点地取材,并兼顾常规全面取材。如仅仅按常规取材可能会遗漏重要诊断。对异常结构和出血区域要重点取材,并分别写清取材部位,必要时画图标示。特别强调产后出血肉眼观察子宫的重要性,很多时候如大体检查观察不仔细,取材未标示会遗漏重要诊断。因可能产生医疗纠纷,建议拍照备用。
虽然产后出血最常见的原因是子宫收缩乏力,但治疗效果相对较好。在子宫切除标本中最多见的原因是胎盘原因。软产道裂伤容易被忽略,羊水栓塞主要表现为休克症状与失血量不成正比及凝血功能异常改变。根据发生率的高低我们依次阐述。
胎盘因素是病理送检组织中最多见的,包括胎盘粘连、植入及胎盘残留等。胎盘多在胎儿娩出后15 min内娩出,超出30 min未全娩出伴阴道大量出血常提示胎盘因素所致。临床表现为胎盘娩出困难,检查胎盘有破碎或缺损,胎盘娩出后阴道持续出血或大出血,治疗无效切除子宫。多见于瘢痕子宫、多次流产刮宫、前置胎盘、峡部妊娠等患者。蜕膜形成是胎盘发育的重要环节。子宫瘢痕部位或内膜损伤在子宫内膜蜕膜化转变时,极易发生蜕膜缺乏或缺陷。峡部或宫颈黏膜的解剖生理特点也易造成蜕膜化缺陷。受精卵在此处着床,胎盘绒毛在生存条件得不到满足的情况下,就会在深度和广度上进一步发展,深入肌层或扩充面积,甚至于穿破肌壁,形成子宫破裂出血。病理上就会表现为胎盘粘连、植入,胎盘穿透,子宫破裂等[4]。
病理检查见子宫胎盘组织残留,根据胎盘组织与子宫肌壁的位置关系,细分如下。
肉眼可见宫腔内有残留的组织物突起。镜下见胎盘绒毛组织。进一步还可观察绒毛与孕期是否相符;绒毛是否正常,有无变性、钙化等;残留范围大小;绒毛与蜕膜、平滑肌的组织关系;胎盘部位的特点等。
胎盘粘连指的是胎盘绒毛和平滑肌组织直接相贴,缺乏蜕膜层。临床表现为胎盘难以剥离。镜下表现为绒毛组织和肌纤维组织间缺乏蜕膜组织。有时和胎盘推进性植入难以区别,需结合大体观察。
胎盘植入指的是胎盘组织向母体平滑肌组织中生长,植入于肌壁组织间。病因为胚胎周围组织蜕膜化不良或缺陷以及胚胎绒毛在蜕膜化不良的组织中难以得到良好的血液供应,寻求新的发展,发生植入。当胎盘植入肌壁全层就成为穿透性胎盘,可引发子宫破裂,危及生命。注意诊断要结合大体检查,胎盘推进性植入如取材局限,镜下可能观察不到明确的植入肌层的特点。
根据与宫颈内口的关系分为中央性、部分性、边缘性和低置性4种,完全性前置胎盘完全覆盖了宫颈口;部分性前置胎盘部分覆盖宫颈口;边缘性前置胎盘下缘达到、但未覆盖内口;低置胎盘边缘距内口<2 cm。前置胎盘常常伴有胎盘植入。临床主要依靠B超诊断。子宫切除标本多数情况已见不到明显的胎盘组织,但仔细观察在子宫下部可见蜂窝状或出血性组织,取材要标记子宫取材部位,镜下可见胎盘绒毛组织(图1,图2)。

多于妊娠早期发现并处理,晚期常合并严重并发症。大体观胎盘与瘢痕部位关系密切,胎盘较薄,或厚薄不匀,胎盘小叶发育不良。常伴有胎盘粘连和植入(凶险性前置胎盘),此时胎盘极易破碎,难以完整分离,子宫下段及宫颈处可见出血性胎盘组织。要重点观察和记录胎盘最深部位(从外壁向内测量),观察浆膜面是否完整。全层取材,镜下宫颈黏膜处见胎盘组织,或纤维间质组织内见绒毛组织,此处蜕膜形成不良,平滑肌组织稀少、不成束、被分割。
子宫破裂可发生于子宫体部或子宫下段,可发生于妊娠各期,多见于妊娠末期,常严重威胁母婴生命。根据病因分为自然破裂或损伤性破裂,前者常合并瘢痕子宫,起病急剧,进展快;后者有受伤或手术病史。根据程度分为完全性破裂或不全性破裂,前者伴有腹腔内出血,病程危重,进展快;后者破裂区周围常见包裹性血肿。穿透性胎盘致子宫破裂见肌壁全层被胎盘占据,胎盘自浆膜外翻出。子宫下段裂伤常见于剖宫产切口向两侧壁延伸裂开或阴道分娩宫颈裂伤,表现为纵向贯通性组织出血、弥散性出血,组织破碎、正常组织界限不清,血肿等特点。镜下可见相应创伤出血、血肿等形态改变,可伴有中性粒细胞浸润(图3,图4)。
子宫切除标本多发生在出血休克、治疗无效,出现弥漫性血管内凝血(DIC)症状及凝血功能障碍时。病因各异,DIC共同的特点早期是高凝状态,随着大量凝血物质消耗和纤溶系统激活,迅速转为纤溶亢进,血液不凝、失血性休克,甚至死亡。
羊水栓塞是最严重的分娩并发症,是指在分娩过程中羊水及其内容物进入母体血循环后引起的过敏样综合征。起病急剧,病情凶险,病死率高。多发生于胎膜早破、宫缩强、产程短以及高龄初产、多胎经产的产妇。孕产妇不明原因的休克和出血、血液不凝等应考虑羊水栓塞,血液检查检出凝血功能障碍、纤溶活性增高等。病理检查如下。
1.血涂片找羊水有形物质,抽取下腔静脉或右心房血液(体循环外周血管血液也可,但阳性率不高),不加抗凝剂,血试管垂直放置(24 h)自然分层。上层为析出血浆,下层为血细胞凝血块,小心吸出上清液,取中层分界区做血涂片,防污染染色,显微镜下寻找鳞状上皮、黏液、毳毛、胎脂、胎粪等成分。血涂片中还常常见到大片中性粒细胞,呈簇状分布,反映机体免疫应激反应,不要误诊为感染。另可取血凝块外缘做石蜡包埋切片,寻找羊水有形物质[5]。
2.外周血涂片检查,见异型红细胞。由于DIC微血管内有纤维蛋白微血栓形成,红细胞从由纤维蛋白和血小板组成的网眼中通过时,受到挤压而破坏,被切割成盔甲细胞、芒刺状细胞或三角形细胞等异常细胞,可在外周血中出现,破碎的细胞超过2%,可作为DIC的辅助诊断。
3.子宫病理检查:肉眼常不能明确诊断。取材应重点取峡部两侧大血管区,此处子宫动静脉分出上下支,大血管丛较丰富,易于发现羊水有形物质。子宫多苍白或淡红色。镜下血管扩张、出血,组织水肿。有时,可见肌壁血管内弥漫或局部血浆样物质,反映DIC不凝血及红细胞消耗后状态。还常见血管内中性粒细胞聚集状况。
4.尸体解剖:肉眼可见肺水肿、充血或肺泡出血,伴局限性肺不张,心内血液不凝固,多脏器水肿、出血。特殊染色在肺小血管或毛细血管内可见羊水有形物质栓塞,甚至在心、肾、脑组织中亦可见到。另外约50%的病例在子宫或阔韧带血管内可见到羊水有形物质。
晚期产后出血是指分娩结束后24 h,在产褥期内发生的子宫大量出血,多见于产后1~2周。临床表现为持续或间断阴道流血,亦可表现为突然阴道大量出血,可引起失血性休克。晚期产后出血多伴有寒战、低热。常见病因为胎盘、胎膜残留,子宫(胎盘部位)复旧不全,感染,剖宫产后子宫切口裂开,产后滋养细胞病变及肿瘤等。
子宫缝合伤口血管结扎松弛出血,两侧角血管回缩出血,缝扎线过紧过松造成局部组织愈合不良,切口感染所致组织坏死,血管重新开放出血。短时间会形成大量出血。
产后子宫感染分为子宫内膜炎、肌炎、宫旁组织炎、子宫炎伴盆腔蜂窝织炎等,可引发全身感染导致败血症、脓毒血症等。剖宫产比阴道分娩感染相关的病死率高出25倍[6]。子宫切除常是以子宫为中心的重度感染,阴道出血不止伴有子宫复旧不全。镜下见子宫内膜、肌层弥漫性炎细胞、脓细胞浸润,脓毒血症可见多处微脓肿形成。组织水肿、出血、混合纤维蛋白性碎片和变性坏死细胞。病程进展,组织坏死范围扩大,炎性病变加重。观察子宫炎性病变的程度和范围,合理解释由其引发的全身病症。
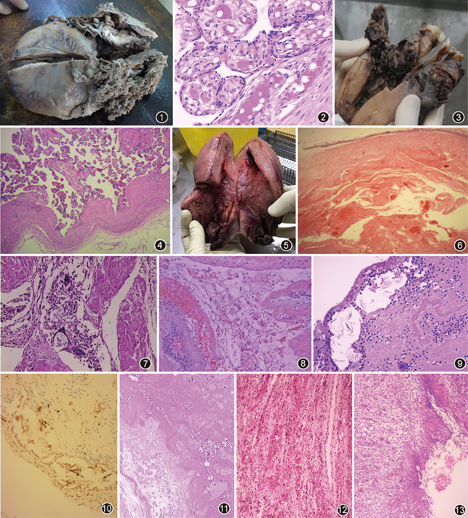
是产后较常见的并发症。常继发于其他因素影响。病理常见的影响因素及形态特点:(1)胎盘组织残留,坏死的胎盘组织与凝血块和坏死组织混在一起,时间一长可形成胎盘息肉。镜下见退化的绒毛包在极化的血块之中。(2)胎膜、蜕膜组织残留,坏死胎膜及蜕膜组织伴玻璃样变及纤维素样坏死,常合并炎性病变。(3)子宫胎盘部位复旧不全,宫腔面创伤性、出血性改变,镜下可见不同状态的血管,有的血管壁玻璃样变,有的血栓已极化,有许多薄壁腔大的血管丛。看不到内膜腺体和间质,平滑肌组织松散、水肿,少量炎性细胞浸润。(4)其他因素包括子宫肌瘤、感染、超常胎盘部位反应及肿瘤等(图5,图6,图7,图8,图9,图10,图11,图12,图13)。
产后出血量和子宫出血区大小不一定呈正比。如有向外流出的出血通道,子宫出血范围可能很小,对局灶性出血也要仔细观察,有时可能见到断裂的大血管。对于阴道大出血病症明显,病理形态不明显的,需结合临床诊断仔细观察,如子宫侧壁裂伤极易被忽略。另外子宫切除标本的诊断常有几种因素共同存在,互为因果,如胎盘、胎膜残留导致子宫复旧不全继发感染,继发感染可能导致手术切口愈合不良引发大出血,大出血又可能引发DIC等。不要遗漏重要诊断。病理形态可能提示某种可能,但局部未必反映全面,病理医师不太了解临床经过。建议推敲诊断用语,对于诊断无误的给予明确诊断,诊断不明的给予描述性诊断,提供临床参考。


























